Epilepsie
Epilepsie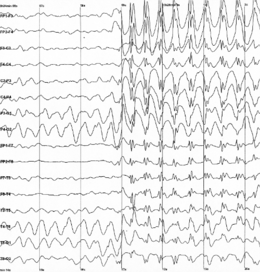 Electroencefalogramă caracteristică crizelor epileptice.
Electroencefalogramă caracteristică crizelor epileptice.
| Specialitate | Neurologie și epileptologie |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40 - G41 |
| CIM - 9 | 345 |
| BoliDB | 4366 |
| MedlinePlus | 000694 |
| eMedicină | 1184846 |
| eMedicină | neuro / 415 |
| Plasă | D004827 |
| Cauze | Asfixie neonatală ( în ) |
| Medicament | Acetazolamida , primidonă , zonisamidă ( in ) , diazepam , fosfenitoina ( in ) , carbamazepina , retigabina , clonazepam , perampanel ( in ) , etosuximidă , felbamat ( in ) , oxcarbazepină , clobazam , gabapentin , lamotrigină , lacosamid , brivaracetam ( in ) , vigabatrin , topiramat , fenitoină , levetiracetam , fenobarbital , pregabalină , brivaracetam ( en ) , carbamazepină , feneturidă ( en ) , topiramat , metsuximidă ( en ) , metilfenobarbital ( en ) , vigabatrin , ethotoină ( en ) și felbamat ( en ) |
Epilepsie , de asemenea , numit rău epileptic , este o boală neurologică care afectează peste 50 de milioane de oameni din intreaga lume. Este definit ca o familie de boli al căror punct comun este o predispoziție cerebrală de a genera „convulsii” epileptice numite „neprovocate”, adică spontane, neexplicate de un factor cauzal imediat.
O criză epileptică se caracterizează printr-o afectare funcțională tranzitorie într-o populație de neuroni , datorată unei „descărcări” epileptice:
- fie limitat la o regiune a creierului (așa-numita criză „parțială”);
- sau implicând simultan ambele emisfere cerebrale (așa-numita criză „generalizată”).
Epilepsia începe de obicei în timpul copilăriei sau adolescenței sau după vârsta de 65 de ani, mai rar după vârsta de 30 de ani. La vârstnici, creșterea bolilor de inimă și accident vascular cerebral crește riscul. O treime dintre pacienți suferă de epilepsie refractară și prezintă convulsii, în ciuda utilizării antiepileptice.
Un factor predispozant poate fi genetic, lezional (leziune cerebrală prezentă de la naștere, malformativă sau dobândită în timpul vieții, cum ar fi un accident vascular cerebral sau complicații ale unui traumatism cranian sever), toxic (anumite medicamente, cum ar fi că tramadolul scade pragul epileptologenului) sau ca (de exemplu, o anomalie a electroencefalogramei poate fi considerată predispozantă).
Nu există o singură epilepsie, ci multe forme diferite, la originea crizelor epileptice care sunt ele însele foarte variate; cele mai frecvente sunt convulsiile tonico-clonice generalizate cunoscute sub denumirea de convulsii , convulsii mioclonice, absența epilepsiei , convulsii parțiale simple, convulsii parțiale complexe.
Epilepsia se caracterizează prin două trăsături esențiale:
- caracterul său este fie „generalizat” (convulsiile se referă imediat la cele două emisfere cerebrale), fie „parțial” (convulsiile privesc doar o populație limitată de neuroni);
- etiologia sa („ idiopatică ” sau „ genetică ” și „ simptomatică ” sau „ structurală / metabolică ”, conform terminologiilor vechi și, respectiv, noi).
La persoanele cu epilepsie, debutul unei convulsii se datorează adesea oboselii neobișnuite, lipsei de somn sau anxietății. Într-o minoritate a așa-numitelor cazuri „fotosensibile”, stimularea intermitentă a luminii (de exemplu, un stroboscop sau un „flash luminos” ) poate fi cauza convulsiilor.
Etimologie
În greacă , cuvântul epilepsie sau epilepsie înseamnă: „actul de a apuca, de a pune mâna pe ceva, atac, interceptare, oprire bruscă”. Acesta provine din greaca veche: „ἐπιλαμβάνειν” (epilambanein) care înseamnă „a lua prin surprindere”.
Termenul „ mal comitial ” provine din faptul că comitia romană trebuia întreruptă atunci când cineva avea o criză considerată echivalentă cu auspiciile rele , romanii fiind foarte superstițioși.
Cauze
Există o clasificare internațională a epilepsiilor (în) . Cauzele epilepsiei sunt foarte numeroase, toată lumea poate fi afectată de apariția unei crize epileptice fără „a fi epileptic”. O serie de condiții scad rezistența la combaterea răspândirii șocului electric în creier. O scădere a pragului epileptogen ar fi responsabilă de criza epileptică.
Convulsiile ocazionale, care apar în condiții specifice, pot fi cauzate în special de convulsii febrile, hipoglicemie , tulburări ionice , hipocalcemie , hiponatremie , alcoolism , intoxicație acută, sevraj de alcool, supradozaj de medicamente ( teofilină ) sau retragere de medicamente antiepileptice ( benzodiazepine ).
Epilepsiile simptomatice pot fi cauzate de tumoare cerebrală , accident vascular cerebral , encefalită , traumatism cranian și boala Alzheimer (aceasta este o complicație necunoscută, dar atât nesistematică, cât și într-un stadiu avansat al acestei patologii). În cazul unui traumatism cranian, o contuzie cerebrală cu pierderea cunoștinței după traumatism, fără deteriorarea creierului demonstrată, dublează riscul de a dezvolta epilepsie. Acest risc rămâne crescut la mai mult de 10 ani de la accidentul inițial.
Alte tipuri de epilepsie includ epilepsia criptogenă (vezi mai sus sindroamele de epilepsie) pentru care există o cauză organică suspectată, dar care nu poate fi demonstrată, epilepsia idiopatică (fără o cauză cunoscută sau suspectată), coreea Huntington (care apare mai ales în cazuri tinere) și epilepsia în contextul sindromului cromozomului inelar 20 .
Există forme familiale de epilepsie care sugerează o cauză genetică, dar care nu este ușor de studiat: o criză la un individ poate apărea din mai multe motive și nu toate convulsiile se datorează unei boli epileptice. Ci la trecerea pragului epileptogen; bolile epileptice fiind doar afecțiuni având ca corolar căderea acestui prag la un nivel anormal de scăzut. Acest prag este ușor depășit în timpul provocărilor mici întâlnite în viața de zi cu zi ( post , alcool, oboseală, droguri puternice etc.).
Se pare că bolile autoimune sunt un factor predispozant pentru epilepsie.
Expunerea prenatală la alcool pare să crească riscul de epilepsie.
Convulsiile febrile la pediatrie pot duce, de asemenea, la dezvoltarea epilepsiei, dar această cauză este destul de rară. De fapt, aproximativ 1 din 40 de copii vor dezvolta epilepsie după episoade de convulsii febrile în pediatrie.
Diagnostic
semne si simptome
Epilepsia este un simptom neurologic cauzat de o disfuncție temporară a creierului; unii spun că este „scurtcircuit”. În timpul unei crize, neuronii (celulele nervoase din creier) produc brusc o descărcare electrică anormală în anumite zone ale creierului.
Deși epilepsia afectează un număr mare de persoane altfel sănătoase, prevalența acestei tulburări este frecventă la persoanele cu retard mental. În schimb, 30% dintre copiii cu epilepsie au, de asemenea, întârziere în dezvoltare. La copii, leziunile cerebrale după naștere sunt asociate cu o prevalență ridicată a epilepsiei (75%).
Oricine poate avea o primă criză epileptică, dar în jumătate din cazuri nu va exista niciodată alta. O singură criză nu este un semn de a fi epileptic (până la 10% din populația lumii are una în timpul vieții). Boala este definită de apariția a cel puțin două crize spontane. Într-adevăr, convulsiile trebuie repetate pentru a fi epilepsie. Astfel, dacă ai avut o singură criză în viața ta, nu înseamnă că ai epilepsie.
La copiiLa copii, epilepsia dispare în adolescență în șase din zece cazuri, când circuitele neuronale s-au încheiat. În alte două din zece cazuri, medicamentele pot fi retrase după mai mulți ani de tratament fără sechestru.
Valium și fenobarbital oprire la primele crize ale copilului, dar poate agrava după mai multe tratamente. Aceste medicamente întăresc într-adevăr acțiunea GABA , un mediator al inhibiției cerebrale, care permite în mod normal ionilor de clorură (negativi) să pătrundă în neuron, prin legarea la receptorul său GABAR (moleculă - canal). Cu toate acestea, la șobolanii de laborator s-a demonstrat că GABA - după mai multe convulsii - este responsabil pentru o acumulare în exces de ioni clorură în neuroni. GABA provoacă apoi o producție excesivă de ioni clorură (producție îmbunătățită de fenobarbital ). În plus, pe măsură ce progresează crizele, transportorul KCC2 - care expulză ionii de clorură - funcționează mai puțin bine, în timp ce NKCC1 - un alt cotransportator care expulzează ionii de clorură - continuă să funcționeze. Un diuretic timpuriu prescris cu fenobarbital , prin încetinirea activității NKCC1, ar reduce riscul de criză.
Crizele generalizateConvulsia tonic-clonică, sau „ grand mal ”, reprezintă cea mai spectaculoasă formă de criză epileptică. Pacientul își pierde brusc conștiința și corpul său prezintă manifestări care evoluează în trei faze: faza tonică, provocând rigidizare, contracția tuturor mușchilor membrelor, trunchiului și feței, inclusiv a mușchilor oculomotori și masticatori ; fază clonică care provoacă convulsii, contracții dezordonate ale aceluiași mușchi și recuperare, fază stertoroasă ( pierderea cunoștinței care durează câteva minute până la câteva ore), caracterizată prin respirație zgomotoasă din cauza congestiei bronșice. Această fază este o fază de relaxare intensă în timpul căreia este posibil, dar nu sistematic, să pierzi urina . Revenirea la conștiință este treptată, există adesea confuzii post-critice și absența memoriei crizei.
Absența
| Specialitate | Neurologie și epileptologie |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40.3 , G41.1 |
| BoliDB | 4366 |
| MedlinePlus | 000694 |
| eMedicină | 1184846 |
| Plasă | D004827 |
| Cauze | Asfixie neonatală ( în ) |
| Medicament | Acetazolamida , primidonă , zonisamidă ( in ) , diazepam , fosfenitoina ( in ) , carbamazepina , retigabina , clonazepam , perampanel ( in ) , etosuximidă , felbamat ( in ) , oxcarbazepină , clobazam , gabapentin , lamotrigină , lacosamid , brivaracetam ( in ) , vigabatrin , topiramat , fenitoină , levetiracetam , fenobarbital , pregabalină , brivaracetam ( en ) , carbamazepină , feneturidă ( en ) , topiramat , metsuximidă ( en ) , metilfenobarbital ( en ) , vigabatrin , ethotoină ( en ) și felbamat ( en ) |
Absențele sunt o formă frecventă de epilepsie și îi afectează aproape exclusiv pe copii (până la pubertate ). Se manifestă printr-o pierdere bruscă a contactului cu privirea sticloasă, reactivitate la stimuli , fenomene clonice (clipirea pleoapelor , spasme ale feței, mestecarea), uneori tonice (rigidizarea trunchiului) sau vegetative (pierderea urinei, hipersalivare ) . În absențele tipice, pierderea conștiinței și revenirea la conștiință sunt bruște, absența durând câteva secunde. Căderile la pământ sunt rare. În unele cazuri, absența nu este precedată nici de simptome de avertizare și nici de un sentiment anume. De asemenea, fără mărturie externă, persoana epileptică uneori nu are de unde să știe că a avut o criză. Sunt contemporane cu o activitate EEG caracteristică: unde de vârf de 3Hz, bilaterale, simetrice și sincrone.
Absențele pot fi repetate de zece până la o sută de ori pe zi în absența tratamentului.
Mioclonii , de asemenea , o cauză, manifestată prin convulsii bruște, ritmice, intense, bilaterale sau unilaterale și sincron, pe brațe sau picioare , fără pierderea conștienței , dar care cauzează la sol scade.
Cu toate acestea, diagnosticul nu este întotdeauna evident. Astfel, o sincopă de origine cardiacă se poate manifesta, pe lângă pierderea conștienței, prin mișcări clonice. Monitorul cardiac implantabil poate corecta , astfel , o serie de diagnostice eronate de epilepsie , care sunt „vindecate“ , prin plasarea unui stimulator cardiac .
Convulsii parțialeSimptomatologia este extrem de polimorfă (pot exista multe simptome): focalizarea epileptică este circumscrisă unei zone limitate a creierului și provoacă semne clinice corelate cu zona afectată. Semnele pot fi oricare dintre următoarele:
- de halucinații senzoriale (vizuale, auditive, gustative, vertiginoase)
- mișcări anormale (criză tonico-clonică focală) sau paralizie a mușchilor unui membru, cap, voce etc.
- tulburări de sensibilitate (amorțeală, parestezie )
- tulburări psihiatrice care apar, cum ar fi dismnezie ( flashback-uri sau ecmnezie ), halucinații psihotice, metamorfopsie (senzație de distorsiune a obiectelor) și anxietăți fobice
- tulburări de limbaj pe latura expresivă și / sau pe cea receptivă: modificări ale ritmului vorbirii, pierderea inteligibilității, tulburări de înțelegere etc.
- tulburări ale sistemului nervos vegetativ :
- tahicardie , hipotensiune , vărsături , diaree , dispepsie (indigestie), hipersalivare, gastralgie , reflux gastroesofagian .
Convulsiile parțiale simple nu sunt însoțite de tulburări ale conștiinței, spre deosebire de convulsiile parțiale complexe. În unele cazuri, convulsiile parțiale pot deveni generalizate (tonic-clonice) într-un al doilea pas prin extensie la întregul creier al convulsiei epileptice.
Sindroame epileptice
Un număr de sindroame epileptice au fost individualizate, caracterizate prin fondul clinic, simptome epileptice și rezultate în electroencefalogramă .
- Sindromul West : o afecțiune gravă care afectează sugarii înainte de vârsta de un an. Caracterizat de spasme, tulburări psihomotorii cu dezvoltare intelectuală slabă și o electroencefalogramă care prezintă hiparitmie tipică. Copilul va avea sechele neurologice severe, cu un procent redus de excepții.
- Sindromul Lennox-Gastaut : afecțiune gravă care afectează copiii mici de la doi la șase ani. Crize tonice generalizate sau absențe multi-zilnice, sunt diagnosticate tulburări intelectuale. Electroencefalograma dintre două crize este de asemenea tipică. Copilul va avea de obicei sechele neurologice mai mult sau mai puțin severe. Cu toate acestea, cazurile rare pot evolua fără sechele.
- Sindromul Dravet , denumit de mult „epilepsie mioclonică severă la copil” sau NMSD, implică crize sensibile la febră, care pot fi generalizate sau parțiale. De multe ori începe între 4 și 8 luni la un sugar fără antecedente sau întârziere preexistentă, dar poate începe mai târziu și care nu va arăta o întârziere până în cursul celui de-al doilea an. Epilepsia începe cu convulsii convulsive, unilaterale sau generalizate, spontane sau cauzate de febră, sau chiar de un vaccin; evoluția este diferită în funcție de cazuri, dar adesea caracterizată printr-o instabilitate a comportamentului, a abilităților motorii și o întârziere a limbajului. (sursă epilepsie Franța)
- Sindromul FIRES (sindromul epilepsiei febrile legate de infecție): o formă de epilepsie care afectează copiii cu vârsta cuprinsă între trei și cincisprezece ani.
- Epilepsia absenței copilului
- Epilepsie mioclonică juvenilă : boală care apare în adolescență formată din crize mioclonice, cu o electroencefalogramă anormală. Dezvoltare favorabilă. Se caracterizează prin spasme musculare necontrolate ale căror semnale electrice către creier durează (de obicei) câteva miimi de secundă. În timpul unei crize care durează câteva minute, apar anumite pierderi senzoriale, inclusiv incapacitatea de a găsi cuvinte pentru a exprima gândirea, precum și absența simțurilor spatiotemporale. Până în prezent, niciun medicament nu poate opri în mod formal o criză epileptică mioclonică (juvenilă sau nu), dar unele tratamente permit acum atenuarea convulsiilor de-a lungul anilor.
- Epilepsie frontală cu convulsii nocturne
- Convulsii febrile la copii: aceste convulsii sunt generalizate (tonic-clonice) și apar la copii, între șase luni și cinci ani, în timpul hipertermiei , indiferent de origine - cu excepția meningitei care este cauza directă a convulsiilor. Acești copii au o sensibilitate mai mare decât ceilalți copii la convulsii într-un context febril (în timpul febrei). Această afecțiune dispare odată cu vârsta. Electroencefalograma este aproape normală între atacuri.
Date clinice
Acestea sunt primele informații adunate atunci când un pacient se prezintă pentru un diagnostic al epilepsiei sale. Acestea reunesc rezultatele unui set de teste și întrebări care fac posibilă furnizarea rapidă de indicii privind tipul de epilepsie sau cel puțin favorizarea anumitor domenii de cercetare a cauzelor bolii. Sunt diagnosticate patru categorii:
- istoricul bolii pacientului: neurologul încearcă, chestionând pacientul și familia sa, să determine posibilele origini ale bolii: vârsta de debut a primelor simptome, căderi, traumatisme craniene, antecedente familiale etc. ;
- semiologia unei convulsii tipice: pacientul și anturajul său încearcă să descrie cursul convulsiilor (spasme, absențe, căderi, rigiditate, convulsii etc.). Este posibil să fie necesară specificarea acestei semiologii în timpul spitalizării cu EEG-video (înregistrări combinate EEG și video). Modul în care se desfășoară convulsiile face posibilă în multe cazuri să se specifice locația focarului epileptogen;
- examen neurologic: acesta constă dintr-o baterie de teste care servesc la determinarea oricăror deficite în funcțiile neurologice ale pacientului. Funcțiile testate sunt în principal funcții motorii și senzoriale;
- examen neuropsihologic: complementar examenului neurologic, constă într-o examinare a funcțiilor superioare utilizând teste standardizate selectate în funcție de relevanța lor (limbaj, abilități vizuale și spațiale, funcții executive și în principal memorie). Deficitul uneia sau mai multora dintre aceste funcții face posibilă ipoteza cu privire la lateralizarea emisferică a zonei epileptogene.
Date anatomice și funcționale
Datele anatomice permit evidențierea existenței sau nu a structurilor cerebrale deteriorate și, prin urmare, cunoașterea locului leziunii susceptibile de a genera crize epileptice. Aceste date sunt înregistrate folosind mai multe modalități de imagistică a creierului, cum ar fi imagini radiologice, scanere sau chiar imagistica prin rezonanță magnetică ( RMN ). Mai mult, datorită progreselor înregistrate în domeniul imagisticii cerebrale în ultimii ani, acum este posibil să se înregistreze zonele de funcționare a anumitor părți ale creierului utilizând RMN .
CT sau scanare cerebralăTomografie computerizata (CT) se bazează pe principiul achiziției elementare: mai multe tăieturi succesive sunt obținute la diferite nivele anatomice. Înainte de fiecare tăiere, tabelul de examinare este mutat cu un increment predefinit. Distanța care separă două felii este, prin urmare, exactă pentru structurile anatomice imobile, dar este foarte afectată de mișcările pacientului.
Indicațiile pentru scanările CT în epileptologie au scăzut, prin urmare, în mod clar, de la îmbunătățirea și difuzarea dispozitivelor de imagistică prin rezonanță magnetică (RMN). Într-adevăr, sensibilitatea sa la detectarea leziunilor asociate epilepsiei este destul de mică (15 până la 35%) și este puternic legată de tipul de epilepsie întâlnit, de vârsta de debut a bolii și de semnele neurologice asociate.
Există totuși circumstanțe în care CT este încă utilă. În primul rând în epilepsiile nou diagnosticate, aceasta poate constitui o examinare de primă linie, deoarece întârzierile în obținerea acesteia sunt în general foarte scurte. Este deosebit de interesant să-l prescrieți în cazul unui prim atac asociat cu semne neurologice focale, deoarece face posibilă excluderea unui diagnostic de leziuni cerebrale expansive, precum și leziuni cerebrale congenitale sau dobândite. CT este, de asemenea, singurul test de imagistică anatomică disponibil atunci când pacientul are o contraindicație pentru RMN .
RMNCa parte a studiului anatomic al creierului, RMN oferă imagini mai precise decât scanerul, putem vedea clar diferitele structuri cerebrale, putem distinge substanța cenușie și substanța albă, putem vedea, de asemenea, precis vasele. În epileptologie, RMN a devenit examenul ales pentru a căuta o leziune cerebrală veche sau recentă la originea epilepsiei, deoarece sensibilitatea sa (pentru detectarea unei anomalii în epilepsie poate ajunge la 90%) și rezoluția spațială sunt mai mari decât cele a unui scaner. Putem urmări, de asemenea, evoluția unei leziuni prin repetarea RMN în mod regulat la câteva luni sau ani distanță. Un alt avantaj al acestei modalități este că generarea de imagini se bazează pe un principiu complet inofensiv pentru corp, spre deosebire de scanerul care utilizează raze X.
Există, totuși, contraindicații formale la acest tip de examinare. Într-adevăr, nu trebuie efectuată niciodată unui pacient care are un stimulator cardiac, care are o proteză în urechea medie sau orice alt corp feromagnetic în interiorul craniului. RMN - ul poate necesita utilizarea unui agent de contrast (sare de gadoliniu ) injectat în sânge, este de asemenea necesar să se ia măsuri speciale de precauție în cazul unei predispoziții alergice.
Singura dificultate cu RMN este interpretarea sa, deoarece nu există un RMN cu adevărat normal, deoarece este întotdeauna înfrumusețat cu artefacte mai multe sau mai puțin numeroase. Prin urmare, acestea trebuie să fie pe deplin înțelese de către medicul care analizează imaginea și poate fi o sursă de erori de interpretare.
Imagistica funcționalăTehnicile imagistice funcționale sunt folosite pentru a studia modul în care funcționează creierul. Sunt diferite și într-un fel complementare RMN-ului, pe care ea îi studiază morfologia. Astăzi, există în principal două tipuri de tehnici funcționale de imagistică, cele cu injectarea unui izotop, efectuate în secțiile de medicină nucleară și RMN funcțional, care se efectuează în secțiile de radiologie. Cu toate acestea, aceste examene nu sunt încă utilizate pe scară largă și fac încă obiectul multor cercetări. Acestea sunt, în general, prescrise în cazul epilepsiilor parțiale și refractare la tratamentele medicamentoase pentru a prezenta o posibilă indicație chirurgicală.
Tehnicile izotopice constau în injectarea unui trasor radioactiv pe care îl vom putea urmări apoi printr-o succesiune de imagini realizate în momente diferite. Acestea sunt TEMP (Tomografie cu emisie mono-fotonică) și PET (Tomografie cu emisie de pozitroni). Măsurând fie fluxul sanguin cerebral, fie metabolismul glucozei în creier, aceste metode imagistice pot identifica focarele epilepsiei parțiale. Aceste examinări pot fi efectuate în afara perioadelor de criză (examen interictal) și, în acest caz, accentul este identificabil datorită scăderii fluxului sanguin sau a metabolismului. Într-o perioadă de criză (TICP ictal), accentul va fi pus în hiper-flux sau în hiper-metabolism.
Funcționalitatea RMN are un obiectiv diferit de a localiza regiunile creierului implicate în funcții specifice, cum ar fi mișcarea, vorbirea sau memoria, pentru a îndeplini aceste regiuni în timpul intervenției chirurgicale. Este o examinare care nu necesită injectarea unui produs de contrast și care se bazează pe detectarea variației concentrației de oxigen în regiunile activate în timpul examinării.
Date electrofiziologiceÎnregistrarea datelor electroencefalografice este singura modalitate de a demonstra în mod direct activitatea epileptică. De fapt, electroencefalografia (EEG) face posibilă înregistrarea directă a activității electrice produse la cel mai de bază nivel de neuroni. Spre deosebire de alte tehnici de înregistrare, EEG oferă informații în timp real și cu o rezoluție temporală excelentă de ordinul unei milisecunde (vezi figura). Această examinare este esențială pentru diagnosticul și clasificarea epilepsiilor.
Primele experimente pe oameni datează din 1924 și primele publicații au apărut în 1929, deși au început mult mai devreme la animale (din 1875 de către fiziologul englez Cato). De atunci, o cantitate tot mai mare de cercetare i-a fost dedicată pentru a afla din ce în ce mai multe despre fiziopatologia asociată, natura ritmurilor observate, utilitatea clinică în mai multe domenii (problema somnului, epilepsia, demența etc. potențialele evocate …). Una dintre cele mai mari teme asociate cu EEG este epilepsia .
Cercetare
În neuroștiințe sunt efectuate mai multe lucrări despre epilepsie. Este vorba de înțelegerea corelaților biologici a ceea ce se observă în clinică, de descrierea activității neuronale în timpul unei crize epileptice și de înțelegerea mecanismelor de inițiere a unei crize și a consecințelor sale fiziologice pe termen mai mult sau mai puțin lung.
Modele animale de epilepsie
Deoarece epilepsia pare a fi mai mult un grup de simptome decât o singură boală, sunt utilizate mai multe modele pentru a studia mecanismele biologice ale epilepsiei.
- O criză poate fi indusă la șobolani tineri sau șoareci (10-11 zile după naștere) prin hipertermie timp de 30 de minute pentru a modela o criză febrilă. La unii șobolani (aproximativ 30%) convulsiile focale pot fi observate atunci când sunt adulți.
- Un status epilepticus ( status epilepticus ) poate fi cauzat de injecția intraperitoneală de pilocarpină , un agonist al receptorilor muscarinici sau al kainatului , un agonist al receptorilor glutamat. După un astfel de tratament, animalul dezvoltă un profil EEG comparabil cu cel al statusului epileptic la om și trebuie deseori întrerupt prin injectarea unei benzodiazepine (valium). La câteva săptămâni după această stare de boală, animalele prezintă convulsii spontane recurente și leziuni în hipocamp și în alte structuri limbice care sugerează scleroza hipocampului. Aceste preparate, sau cele obținute prin injectare în hipocampus de kainat, sunt utilizate ca modele de epilepsie meziotemporală.
- Există, de asemenea, animale (șobolani, șoareci) care au una sau mai multe mutații genetice care le fac epileptice. În special, GAERS ( șobolan epilepsie de absență genetică de la Strasbourg ) descoperit la Strasbourg în 1982, prezintă convulsii epileptice non-convulsive spontane caracterizate printr-o oprire a comportamentului și apariția descărcărilor de undă de vârf pe EEG. Aceste crize și reactivitatea lor la anumite antiepileptice (valproat, etosuximidă) fac din GAERS un model de epilepsie de absență. De asemenea, a fost selectată o linie de șobolani fără nicio criză (NEC: Non Epileptic Control) din aceleași animale de pornire (Wistar).
Corelați biologici
În timpul unei crize epileptice, un număr mare de neuroni eliberează potențial de acțiune într-o manieră sincronizată. Sincronizarea neuronilor este o proprietate intrinsecă a rețelelor neuronale.
Observarea EEG de la subiecți sănătoși relevă existența diferitelor frecvențe specifice activității cerebrale care corespund sincronizărilor grupurilor de neuroni. Se pare că, în cazul epilepsiei, această sincronizare este într-o cursă.
Mai exact, apare o disfuncție în transmisia sinaptică. În timpul acestei transmisii, neurotransmițătorii nu lasă terminația presinaptică la terminația postsinaptică țintă, dar unii se atașează de alte sinapse. Acest fenomen este de ordinul a 5% la normal, dar în epilepsiile generalizate este de 25%.
Mai multe cauze pot explica acest „fugit”:
- supraexcitabilitatea neuronilor;
- o scădere a nivelului de inhibare a rețelei neuronale.
O criză epileptică determină o serie de modificări ale fiecărui neuron afectat care pot explica de ce epilepsia devine cronică. Aceste schimbări pot fi comparate cu plasticitatea neuronală , care explică și procesele de memorare și învățare.
Inhibarea neuronală pare să fie controlată de o enzimă de metabolism energetic. În epileptice, acest control ar putea fi deficitar, favorizând astfel apariția convulsiilor.
Implicarea geneticii
Este probabil ca o multitudine de gene - dintre care multe încă nu au fost identificate - să interacționeze în moduri foarte complexe. În anumite forme genetice familiale - abia 1% din cazuri - cercetătorii australieni de la Centrul de Cercetare a Epilepsiei din Melbourne ( Australia ) au reușit să identifice aproximativ zece gene. Cercetarea genetică, care se află la granița cercetării și a practicii clinice, este încă la început, dar ar trebui să poată ajuta în viitor la diagnosticarea și alegerea anumitor strategii de tratament. De exemplu, în cazul anumitor tipuri de epilepsie, care pot fi complicate de encefalopatie la copii foarte mici, epileptologii speră să le poată diagnostica mult mai devreme, în primele luni de viață, datorită geneticii moleculare. Acest lucru, pentru a putea oferi un tratament capabil să reducă severitatea acestor encefalopatii, sau chiar să prevină apariția acestora.
În Franța, la Pitié-Salpêtrière a fost înființat un centru de genetică moleculară special alocat acestor boli rare.
Modele matematice și de calcul
Activitățile electrofiziologice caracteristice epilepsiilor pot fi măsurate la toate ființele vii care posedă un sistem nervos și dinamica observată reprodusă de modele matematice. Aceste modele permit o mai bună înțelegere a dinamicii crizelor, permit îndrumarea cercetărilor experimentale și deschiderea către aplicații clinice.
Riscuri
Epilepsia și convulsiile epileptice nu pun de obicei în pericol viața persoanei cu epilepsie. Cu toate acestea, merită menționate câteva riscuri asociate epilepsiei. Crizele epileptice repetate pot duce la dezvoltarea leziunilor cerebrale . Aceste leziuni predomină în regiunile creierului la originea convulsiilor, dar și într-o anumită regiune, fața internă a lobului temporal . Mai târziu, acestea vor fi sursa unor noi atacuri - se spune că boala se auto-agravează .
În timpul unei crize, pacientul nu își înghite niciodată limba , este inutil (și periculos) să încerce să o țină într-un pacient în deplină convulsie.
Riscurile asociate epilepsiei nu se referă de obicei la criza în sine, ci la consecințele acesteia. Deci, dacă pacientul conduce sau cade rău, de exemplu, consecințele crizei pot fi fatale.
Starea răului
Status epilepticus angrenează prognosticul vital și funcțional (risc de sechele neurologice definitive). Este definit de o criză epileptică de durată anormal de lungă (mai mult de 5-10 minute) sau de apariția unor crize atât de apropiate încât pacientul nu are timp să se refacă între două crize. Status epilepticus trebuie să caute o cauză de declanșare: întreruperea tratamentului, luând de Toxice ( alcoolice intoxicației în special), luând de Contraindicate droguri , infecție , etc. În cazul unei stări de boală prin convulsii convulsive tonico-clonice, durata crizei ridică îngrijorări: insuficiență respiratorie prin congestie bronșică și bradipnee (încetinire respiratorie), tulburări circulatorii, sechele neurologice și intelectuale definitive, tulburări hidroelectrolitice (deshidratare, acidoză) ) și edem cerebral.
Starea răului poate apărea și în contextul micului mal: se constată apoi o stare confuzională prelungită, asociată cu manifestări clonice foarte evocatoare ale feței. În cazul unei afecțiuni a epilepsiei parțiale, diagnosticul poate fi dificil din cauza similitudinii simptomelor cu cele ale unui accident vascular cerebral. Electroencefalograma poate spune diferenta. În cazuri extreme, criza poate duce la moartea pacientului, prin anoxie cerebrală .
Moarte subite și inexplicabile
De decese subite și inexplicabile în epilepsie (SUDEP sau engleze : moartea neașteptată bruscă în epilepsie ) sunt rare , dar pot fi observate la persoanele cu epilepsie , cu sau fără semn evident de criză și la care autopsie sa observat nici o cauza toxicologică sau anatomice. Mecanismele care duc la SUDEP nu sunt încă cunoscute, dar ar putea fi legate de o aritmie cardiacă, detresă respiratorie sau stop electric cerebral.
Accidente
Pierderea cunoștinței, precum și zvâcnirile musculare implică un risc de răni și diferite traume cauzate de căderi, șocuri cu obiecte sau auto-provocate ( umăr dislocat , mușcătură de limbă). Martorii unei crize trebuie să prevină riscul căderii și să îndepărteze obiectele cu care subiectul ar putea fi rănit. Cu toate acestea, nu ar trebui să pună obiecte în gură sau să încerce să împiedice mișcările acestuia.
Apariția unei convulsii în timpul conducerii unui vehicul poate provoca un accident de circulație. Conducerea este interzisă atât timp cât sechestrele nu au încetat de un an.
Este recomandabil să se anticipeze riscurile specifice anumitor activități, în special sporturile (ciclism, alpinism). O activitate acvatică, cum ar fi înotul sau scăldatul, poate fi expusă riscului. Într-adevăr, o pierdere a cunoștinței în acest moment se poate dovedi fatală, chiar și în foarte puțină apă. Înotul este un sport practicabil de persoanele cu epilepsie, dar persoana cu epilepsie este sfătuită să fie supravegheată în timpul acestor activități.
Trebuie luat în calcul și riscul de arsuri sau incendii (țigări, fier, cuptor, lumânare etc.).
Sinucideri
Riscul de depresie și sinucidere este crescut la persoanele cu epilepsie. Nu ezitați să contactați un neurolog sau rude în cazul unui simptom depresiv. S-ar putea oferi un tratament adecvat și eficient.
Sprijinit
Prevenirea crizelor epileptice
Epilepsia este o afecțiune neurologică care necesită diagnostic medical. Nu toate convulsiile sunt însoțite de convulsii și nu toate convulsiile sunt epileptice. O criză poate fi ușor confundată cu un atac tetanic , iar o criză se poate datora unui traumatism neurologic ( traumatism cranian sau spinal ) sau hipertermie - acest lucru este în special cazul convulsiilor cauzate de febră la pacient.
Convulsiile pot fi cu adevărat impresionante, cu pierderea cunoștinței și mișcări convulsive , în trei din zece cazuri . Dar cel mai adesea, criza afectează o singură zonă cerebrală , iar simptomele apar doar pe o parte a corpului sau pe o funcție care include zvâcniri musculare, tulburări senzoriale. La copii, convulsia epileptică se poate manifesta prin absențe, scurte pauze în contact cu privirea fixă, uneori clipirea pleoapelor.
Dacă apare o criză, trebuie să se asigure că individul nu se poate răni prin mișcările sale ( protecție ): obiectele din jurul său trebuie îndepărtate, iar o cârpă sau o pernă pliată pot fi așezate sub cap. Ar trebui făcută o încercare de a îndepărta persoana de sursa „posibilă” a epilepsiei sale (lumină stroboscopică, zgomot neobișnuit).
Odată ce sechestrul a trecut (rareori durează mai mult de câteva zeci de secunde, chiar dacă acest timp pare mai lung), victima trebuie să răspundă la întrebări referitoare la sănătatea sa. Dacă nu răspunde sau nu reacționează, respirația trebuie controlată și trebuie luată o măsură în consecință: puneți- o într- o poziție laterală de siguranță și avertizați serviciile de urgență dacă respira (în majoritatea cazurilor) sau alertați apoi la resuscitare cardiopulmonară dacă este nu mai respira.
În general, un individ își recapătă cunoștința după criza convulsivă, acțiunea care trebuie întreprinsă atunci când se confruntă cu un disconfort este să-l odihnească, să-l întrebe despre circumstanțele disconfortului său, în special dacă este prima dată, dacă se află sub tratament medical și dacă a avut recent un accident. Trebuie solicitat un aviz medical de la un medic, de exemplu, apelând serviciile de asistență medicală de urgență , specificând toate elementele observate.
- faza 1: cădere, mușchi rigizi: nu puneți nimic în gura victimei;
- faza 2: convulsie: nu încercați să opriți mișcările;
- faza 3: confuzie: atunci când persoana își recapătă cunoștința, nu o lăsați în pace.
Au existat cazuri de crize epileptice documentate după utilizarea intensă a jocurilor video . Prin urmare, riscul este prezent, la fel ca și prin simplul vizionare la televizor, dar este relativ rar și se manifestă în principal la anumite persoane predispuse la epilepsie, cunoscute sub numele de „epileptice sensibile”. Acest risc poate fi mult redus, evitând redarea prea multă vreme sau când este obosit, utilizând de preferință un ecran care funcționează la o frecvență de 100 Hz (mai degrabă decât 50 Hz) și poziționându-se la o distanță de un metru. mai puțin de ecran decât 50 cm.
Precauții privind stilul de viață
În general, orice poate promova tulburări precum oboseala, lipsa somnului, consumul de alcool, stresul fizic și / sau mental, zgomotele permanente sau anormale, lumina intermitentă, în special cea a stroboscopilor și a postului.
Tutun , cafea , ceai poate crește în mod indirect frecvența crizelor, un efect negativ asupra calității somnului .
ActivitățiEcrane catodice, precum și clipuri video (inclusiv jocuri) , cu schimbări bruște de lumină, poate declanșa convulsii la pacienții cu „ fotosensibil “ epilepsie , adică sensibil la lumină. Este necesar să utilizați ecrane sau televizoare cu o frecvență de cel puțin 100 Hz sau ecrane cu cristale lichide .
Unele sporturi trebuie practicate cu o vigilență deosebită sau cu echipamente specifice, deoarece practica lor poate pune pacientul într-o situație de risc în caz de criză. De exemplu: riscul de cădere gimnastică (pe aparate , călărie , alpinism ), riscul de înec ( înot , scufundări , windsurfing ) și riscul pierderii controlului asupra echipamentelor (sporturi aeriene, cum ar fi parașutismul , deltaplanajul , sporturile mecanice) .
Conducerea mașinii În FranțaLa fel ca în multe țări, conducerea a fost interzisă de mult timp pentru pacienții cu epilepsie din Franța. Recent, progresele în managementul terapeutic au permis persoanelor cu epilepsie să obțină un permis de conducere. Riscul de accident nu este de fapt mai mare la epileptice decât la populația generală, cu excepția cazurilor speciale, cu condiția respectării anumitor recomandări medicale.
Din decembrie 2005, legislația franceză în vigoare privind permisele de conducere s-a schimbat. Pentru a putea conduce un vehicul ușor (motocicletă, mașină, autoutilitară) (permis A și B), pacientul epileptic trebuie să îndeplinească condițiile enumerate în reglementări, cum ar fi absența convulsiilor pentru o perioadă determinată. Eliberarea temporară, de la 6 luni la 5 ani, a permisului de conducere este supusă deciziei comisiei medicale departamentale pentru permisele de conducere.
Totuși, potrivit legii, profesiile rutiere ( transportator , autobuz ...) nu sunt accesibile pacienților cu epilepsie activă. Accesul la permisele C și D necesită o examinare neurologică aprofundată pentru pacienții cu epilepsie inactivă.
În QuebecÎn Quebec, un pacient monitorizat și tratat își poate recăpăta permisul de conducere după o perioadă de un an fără un episod epileptic, sub rezerva finalizării EEG și a dozelor de sânge ale concentrațiilor de medicamente. Permisul de conducere este suspendat în cazul unei noi crize.
Profesii interziseÎn legătură cu apariția și consecințele potențiale ale convulsiilor (pierderea parțială sau totală a cunoștinței, riscul de căderi, leziuni, gesturi automate etc.) mai multe profesii nu pot fi exercitate de persoanele cu epilepsie, de exemplu:
- operatorii de utilaje, autobuze și vehicule grele;
- scufundător salvamar, salvamar;
- echipaj aerian;
- chirurg ;
- polițist , pompier
- paramedic;
- militar.
Este recomandabil să solicitați în mod sistematic avizul medicului muncii (după caz, neurologului sau medicului curant). El singur este capabil să judece adecvarea dintre patologie și asumarea funcției într-o poziție.
Medicamente
Tratamentul convulsieiUtilizarea unui anticonvulsivant este recomandată începând cu al zecelea minut de convulsii, dacă este posibil intravenos, altfel anorectal. Starea de rănire convulsivă, adică atunci când convulsia continuă peste 10 minute (sau când trei convulsii se succed), necesită un transfer la terapie intensivă medicală (urgență medicală, deoarece este în joc prognosticul vital). Ar trebui efectuat un EEG de urgență, precum și un control medical, fără a întârzia implementarea metodelor de resuscitare și a tratamentului medicamentos:
- Mențineți o funcție respiratorie bună: plasarea unei canule Guedel , ventilația măștii, aspirația secrețiilor bronșice, intubația maximă și ventilația mecanică .
- Monitorizarea cardiovasculară: scop cardiotensional cu monitorizarea ritmului cardiac, a tensiunii arteriale, a saturației oxigenului din sânge.
- Instalarea unei linii venoase pentru echilibrarea hidroelectrolitică și perfuzie de medicamente anticonvulsivante.
În caz de durere convulsivă, tratamentul anticonvulsivant se bazează în principal pe o benzodiazepină injectată intravenos lent timp de 2 minute ( diazepam sau lorazepam , mai ușor de utilizat) și pe un anticonvulsivant cu acțiune îndelungată ( fenitoină , fosfenitoină sau fenobarbital ). Dacă acest lucru eșuează la 10 minute, se administrează oa doua injecție.
În caz de dificultate a abordării venoase, diazepamul poate fi administrat pe cale intra-rectală sau midazolam pe cale bucală (medicamentul este apoi absorbit prin mucoasa bucală fără a necesita înghițire, care nu poate fi obținut la un pacient. Inconștient) .
Tratament preventivCând izbucnește criza, este mai dificil să o oprim, așa că trebuie să acționăm în prevenire. În anii 1980 existau doar 4 droguri; astăzi, aproximativ douăzeci de molecule antiepileptice sunt disponibile medicilor, toate mai eficiente și cu mai puține efecte secundare asupra vigilenței și memoriei pacienților.
Cincisprezece la sută (15%) dintre pacienți nu sunt controlați prin tratament medical, având mai mult de o criză pe lună. Acestea din urmă au o mortalitate crescută și o calitate a vieții mai scăzută.
Principalele grupe de antiepileptice (sau anticonvulsivante) sunt acidul valproic și valproatul de sodiu . Aceasta din urmă, administrată femeilor însărcinate, este responsabilă de un risc grav de malformație fetală (10% din cazuri) și de întârzierea dezvoltării intelectuale, motorii și comportamentale a copilului (30 până la 40% din cazuri). Până în 2015 , acest risc a fost puternic subestimat în Franța , în ciuda cercetărilor care datează din anii 1980 .
Restul medicamentelor notabile includ carbamazepină și oxcarbazepină , fenitoină , feneturidă , etosuximidă , barbiturice , în principal fenobarbital , primidonă , clonazepam (o benzodiazepină ), lamotrigină (această moleculă cauzează la unii subiecți un lichen plan oral alergic ), gabapentină , topir și levetiracetam .
Dintre cele mai recente molecule, sau cele supuse testului, pot fi menționate lacosamida , eslicarbazepina , rufinamida , vigabatrina , stiripentolul .
Aceste medicamente pot fi administrate singure sau în combinație, ca o a doua linie. Alegerea depinde de tipul de epilepsie, de efectele secundare și de cât de bine funcționează la un anumit pacient.
În 1912 , crearea medicamentului împotriva epilepsiei este Gardénal , apoi odată cu evoluția, apariția lui Dihidan în 1939 . Cu progrese tehnice în anii 1960 , Dépakine și Tégrétol . Și, în cele din urmă, la începutul anilor 1990 , Lamictal, Neurontin și Epitomax sunt medicamentele actuale.
Rețineți că Depakine este responsabil pentru malformații grave la făt. De fapt, între 2006 și 2014 , acest medicament antiepileptic a cauzat 450 de malformații congenitale congenitale. În februarie 2016 , Ministerul Afacerilor Sociale și Sănătății a avut în vedere înființarea unui fond de compensare, ca în cazul Mediatorului. Mediatorul de droguri fusese acuzat că a fost cauza a cel puțin 500 până la 2.000 de decese.
Interventie chirurgicala
Unii pacienți au crizele controlate sub formă de monoterapie sau după diverse ajustări ale tratamentului, combinând mai multe medicamente anti-epileptice. Cu toate acestea, uneori se observă rezistență relativă sau absolută la tratament - aceasta este denumită rezistență la medicamente. Prognosticul sever al acestor epilepsii rezistente la medicamente poate fi îmbunătățit prin utilizarea intervenției chirurgicale . Această intervenție chirurgicală implică îndepărtarea unei mici părți a creierului care pare a fi cauza epilepsiei (lesionectomie sau cortectomie ).
Stabilirea indicației pentru o astfel de intervenție necesită proceduri de diagnostic standardizate extrem de fine. Primul pas este de a delimita foarte precis punctul de plecare al crizelor și de a determina ce teritorii corticale sunt vizate. Epilepsiile multifocale vor fi de cele mai multe ori respinse .
Pacienții care sunt candidați la operație sunt, prin urmare, supuși unei evaluări pre-chirurgicale complete efectuate de o echipă multidisciplinară. Este alcătuit din investigații neurologice, electroclinice și neuropsihologice. Datele cruciale sunt, de asemenea, colectate în electrofiziologie (înregistrare EEG, SEEG) și în timpul examenelor de imagistică a creierului (RMN morfologic și funcțional, studiu al metabolismului). Este vorba de aprecierea raportului beneficiu / risc al posibilului tratament chirurgical.
Operația de epilepsie implică o primă fază de explorare (SEEG), urmată de o procedură de rezecție . Unele site-uri ale spitalelor folosesc dispozitive robotizate, cum ar fi dispozitivul ROSA TM , pentru a oferi o precizie deosebită și pentru a face operația mai sigură, în special la copiii mici, pentru care procedurile sunt mai delicate din cauza dimensiunii reduse a capului lor și a creierului lor .
În ansamblu, 50-60% dintre pacienții selectați cu epilepsie refractară (în principal temporală, dar și frontală, parietală sau chiar occipitală) văd crizele lor dispar pe termen mediu și lung, față de 8% cu tratament medicamentos. Rezultatul operației depinde în mare măsură de selecția atentă a pacienților. Dacă nu există leziuni vizibile pe RMN, dar se identifică un focar prin alte mijloace, poate fi propusă o intervenție chirurgicală, dar cu rezultate mult mai imperfecte, deși scanarea PET permite o bună delimitare a zonei corticale afectate în cazul apariției normale pe RMN (care arată o scădere sau chiar absența legării glucozei marcate pe zonele de la originea epileptogenezei).
În Franța , în fiecare an, doar 200 până la 300 de persoane sunt afectate de această operațiune și, potrivit unui neuropediatru de la spitalul Robert-Debré : „Este prea puțin și, în plus, timpul de așteptare între evaluare și operație este mult prea lung, cu riscul deteriorării cognitive suplimentare . "
Stimulare
În cazul formelor rezistente ale bolii, este posibil să se ia în considerare plasarea unui stimulator sub claviculă, conectat la nervul vag, a cărui funcție va fi de a trimite stimulare la creier (nucleul anterior al talamusului ). Tratamentul prin stimulare are avantajul de a fi o alternativă bună în cazul în care operația chirurgicală nu este posibilă. Această tehnică, utilizată la aproape 70.000 de pacienți din întreaga lume în 2015 , a arătat rezultate încurajatoare, frecvența convulsiilor înjumătățind la aproape 50% din oameni. Cu toate acestea, permite doar în mod excepțional dispariția totală a convulsiilor. Unele reacții adverse pot fi resimțite, inclusiv o contracție a gâtului în timpul perioadelor de stimulare, uneori provocând o ușoară modificare a vocii și dificultăți de respirație în perioadele de efort (în special la altitudine).
O altă cale de cercetare este stimularea directă a anumitor structuri cerebrale ( talamus ). Se poate obține o scădere a frecvenței convulsiilor, fără însă a le vedea dispărând.
Dietă
În unele cazuri, în special la copii, dieta ketogenică poate fi încercată. Dieta ketogenică este un regim terapeutic rigid, strict calculat, prescris de un neurolog pentru tratarea epilepsiei intratabile la copii. Dieta este bogată în lipide și foarte săracă în proteine și carbohidrați. Reduce semnificativ frecvența convulsiilor. O dietă Atkins modificată ar fi mai puțin restrictivă și ar putea avea rezultate similare.
Psihoterapie
Deoarece consecințele psihosociale ale epilepsiei sunt uneori semnificative (limitarea autonomiei, stresului, anxietății, depresiei, stimei de sine scăzute etc.), sprijinul psihologic poate fi relevant în plus față de tratamentul medical.
În plus, în unele cazuri, reținerea unei crize poate genera în sine anxietate care poate facilita apariția acesteia, apoi devine un răspuns condiționat la anxietate. Terapia cognitiv comportamentale pot fi propuse pentru a îmbunătăți calitatea vieții și chiar reduce frecvența crizelor. Esența managementului se bazează pe dezvoltarea unui sentiment de control asupra bolii. Aceasta include instruire în gestionarea stresului și relaxare, precum și identificarea situațiilor de risc sau chiar asertivitate . Studii recente indică faptul că munca psihologică axată pe abilitățile de gestionare a stresului axate pe problemă, precum și pe percepția impactului epilepsiei asupra calității vieții (invazivă sau nu) sunt căi promițătoare.
Psihoterapia îi poate preocupa și pe cei din jurul unei persoane cu epilepsie. Într-adevăr, gestionarea bolii poate avea uneori impacturi semnificative la nivel personal, profesional, financiar sau de sănătate și le poate determina să fie urmărite.
Tratamente alternative
Nu există o eficacitate demonstrată a unui tratament pe bază de plante sau aromoterapie . Pe de altă parte, anumite plante, administrate de exemplu pentru tratarea depresiei, oboselii, pot interacționa cu medicamentele antiepileptice și le pot modifica eficacitatea, ducând uneori la agravarea convulsiilor.
Cu toate acestea, unele studii au ajuns să spună că canabidiolul , o moleculă non-psihoactivă din canabis, ameliorează în mare măsură crampele musculare și permite unor pacienți să-și împartă dozele de medicamente convenționale la 2. La unii copii, tratamentul se dovedește a fi aproape miraculos în reducerea semnificativă a convulsiilor (de la 400 la câteva pe lună).
Căi de cercetare
Sarea și în mod specific ionul metalic ( sodiu ) joacă un rol important în epilepsie. Pare a fi un „comutator” unic pentru receptorii importanți (numiți „ kainate ”) ale neurotransmițătorilor necesari pentru buna funcționare a creierului (kainatele sunt implicate și în durerea neuropatică atunci când nu funcționează normal). Dezactivarea acestora ar putea ajuta la reducerea convulsiilor.
Utilizarea unei linii de raze X la instalația europeană de radioterapie sincrotronă dedicată radioterapiei , face posibilă iradierea zonelor din creierul uman pentru a distruge anumite celule cu o precizie de ordinul unei sutimi de milimetru, datorită încrucișarea microbinelor depunând o doză suficientă de radiații în punctul de convergență. Absența leziunilor în imediata vecinătate a traseului microbinelor arată o toleranță ridicată a țesuturilor biologice și interesează Grenoble-Institut des neurosciences pentru a bloca crizele epileptice la pacienții cu rezistență la medicamente.
Epidemiologie
În timpul vieții lor, unul din 20 de oameni are o criză epileptică izolată. Epilepsie (boala, adică în cazul în care candidatul are în mod regulat crize epileptice) este cea mai comuna neurologice condiție (0,5% la 0,7%) după migrena și preocupările, în Franța de aproape 1% din populație, adică 600.000 de persoane. Epilepsia sub diferite forme afectează aproape 50 de milioane de oameni din întreaga lume, sugari, copii, adolescenți și adulți deopotrivă. Incidența variază, în funcție de țară, între 16 și 51 de cazuri , cu un record în Chile (mai mult de 100 de cazuri) la 100.000 de locuitori pe an (30.000 de cazuri noi în Franța în fiecare an). Se estimează că epilepsia afectează între 362.000 și 415.000 de persoane din Anglia, incidența fiind de 50 de cazuri la 100.000 pe an, iar prevalența este estimată la 5 până la 10 cazuri la 1.000 de populații.
Durata medie calculată a bolii este de 6-10 ani. 30% din cazurile de epilepsie sunt de origine genetică ; 70% din cazurile de epilepsie sunt dobândite, dintre care jumătate au o cauză determinată (o leziune cerebrală datorată efectelor secundare ale suferinței în timpul sarcinii și nașterii , a unui traumatism cranian în copilărie sau a unui accident cerebrovascular ...); pentru alții, cauzele rămân neclare .
Speranța de viață mai lungă crește riscul apariției crizelor epileptice la vârstnici din cauza accidentelor cerebrovasculare sau a bolilor degenerative.
Istorie și societate
Poveste
Boala a fost desemnată cu mai multe nume, putem cita: rău în descompunere, boală a pământului, rău divin, rău sacru, rău înalt, rău Sfântul Ioan.
antichitatePrimele concepte privind epilepsia au apărut în medicina ayurvedică din India și se spune că au fost clarificate și dezvoltate în perioada vedică între 4500 și 1500 î.Hr. Epilepsia d.Hr. se găsește în special în Charaka Samhita (în jurul anului 400 î.Hr. ), cel mai vechi text care descrie acest sistem antic de medicină, sub denumirea de „apasmara” care înseamnă „pierderea conștiinței”. Charaka Samhita a făcut deja referire la diferitele aspecte ale epilepsiei la nivel simptomatologic, etiologic, diagnostic și terapeutic.
Ceea ce se numește „epilepsie” a fost cunoscut de babilonieni în Codul de la Hammurabi ca „benu”, iar de egipteni din papirusul Ebers ca „ nsjt ”.
În Antichitate, epilepsia se speria foarte mult, era numită și rău sacru . Teofrast și Pliniu (HN, 28, 35) raportează că, atunci când întâlnim un epileptic, superstiția necesită scuiparea în (faldul) tunicii sale pentru a alunga demonul responsabil de boală și contagiune.
În Apologie , Apuleius povestește că era obișnuit, atunci când cumpărați sclavi , să provocați în mod artificial convulsii pentru a identifica persoanele cu epilepsie. Rufus din Efes , Alexandru din Afrodise sau Oribasius dau rețetele, erau în esență fumigații de substanțe a căror combustie producea un miros greață, în special jet , pene, bitum, corn, chiar și ficat de capră.
Primul tratat medical adevărat despre epilepsie este atribuit lui Hipocrate ( Despre boala sacră ); după el, mai mulți autori greci au scris despre epilepsie, printre care Galen și Arétée din Cappadocia , apoi latin, inclusiv Celsus și Caelius Aurelianus .
În Noul Testament, episodul unui copil care suferă de mari rele este descris în Evanghelia după Marcu (9: 17-29), precum și în Matei (17: 14-21) și Luca (9: 37-43).
Evul MediuBoala a fost numită în Evul Mediu „răul Sfântului Ioan” , Ioan Botezătorul în fața acestui patronaj la faptul că Salomeu a practicat „dansul celor șapte voaluri” frenetic (comparabil cu o criză epileptică) în fața ei tatăl vitreg Irod Antipas pentru a-și lua capul (decapitarea încetând răul). În unele regiuni, anxietatea s-a confruntat cu câteva zile înainte de 24 iunie (sărbătoarea nașterii lui Ioan Botezătorul) „dansatorilor Sfântului Ioan”, care așteptau cu nerăbdare priveghea celebrării acestei sărbători, sperând că vor fi ușurați. dacă atunci au dansat în fața altarelor sfântului.
Perioada modernăAbia în secolul al XVI- lea literatura va oferi din nou - scrisă în latină - tratate complete despre epilepsie cu Cardan , în special Gabuccini .
Prima publicație în franceză și care nu este o traducere a autorilor clasici, este cea a lui Jean Taxil din 1602 ( Tratatul de epilepsie, Maladie numit vulgar în țara Provenței, gouttete aux petits children ). Alții vor urma, fără să aducă nimic nou, deoarece superstițiile religioase au împiedicat în principal orice progres semnificativ în înțelegerea științifică a bolilor în general și a neuropsihiatrice în special.
Astfel, va fi necesar să se aștepte până la sfârșitul XIX E secol cu John Hughlings Jackson , care va avansa cunoștințele asupra bolii epileptice, prin acordarea unei prime de clasificare anatomo-clinică a fenomenelor epileptice. Apoi, datorită EEG , autorii secolului următor va avansa în continuare clasificarea diferitelor forme și tipuri de epilepsie ( Lennox , Gastaut , Gibbs , etc ).
Mass-media
Asociere
Liga franceză împotriva epilepsiei (LFCE) este o societate care a învățat reunește profesioniști în cauză cu managementul epilepsiei.
Epilepsie-France este o asociație franceză de pacienți afectați de epilepsie, recunoscută ca fiind de utilitate publică. Acțiunile sale sunt diverse: ascultare, informare și sprijin pentru pacienții cu epilepsie pentru diferitele implicații pe care epilepsia le poate avea în viața lor de zi cu zi, la nivel personal, profesional, academic etc. , organizarea de întâlniri în fiecare delegație și a unei zile de întâlnire națională care reunește toți membrii asociației o dată pe an.
EFAPPE este federația națională a asociațiilor în favoarea persoanelor cu dizabilități de epilepsie severă (rezistentă la medicamente).
AsigurareEste întotdeauna necesar să se verifice dacă diferitele polițe de asigurare personale încheiate nu exclud boala (contracte de asistență, asigurare auto etc. )
ÎmprumuturiPersoanele cu epilepsie pot avea dificultăți în a contracta împrumuturi pe termen lung; Adesea, este necesară o asigurare suplimentară sau asigurarea oferită exclude acoperirea riscurilor legate de epilepsie. Cu toate acestea, noile dispoziții legale obligă băncile franceze să acorde o atenție deosebită, iar împrumuturile pot fi acordate acum în condiții scumpe, mai scumpe decât alți cetățeni, dar totuși rezonabile. În orice caz, nu ar trebui să ne oprim la reflexul de securitate al bancherului și, în caz de eșec, să solicităm arbitrajului Banque de France.
HerbalismÎn plante medicinale , vâsul a fost prescris împotriva epilepsiei.
Personalități- Alexandru cel Mare (356- 323 ien. )
- Julius Caesar (100- 44 ien. )
- Claude ( Model: An av. JC -54)
- Britannicus (41-55)
- Pavel din Tars (10-65)
- Ioana de Arc (1412-1431)
- Ludovic al II-lea de Württemberg (1439-1457)
- Carol al V-lea (1500-1558)
- Cardinalul Richelieu (1585-1642)
- Molière (1622-1673)
- Carol al II-lea al Spaniei (1661-1700)
- Napoleon I st (1769-1821)
- Carol Ludovic de Austria (1771-1847)
- Ferdinand I er al Austriei (1793-1875)
- Lord Byron (1788-1824)
- Pius IX (1792-1878)
- Fiodor Dostoievski (1821-1881), scriitorul rus, care a suferit de aceasta, a descris remarcabil criza epileptică
- Gustave Flaubert (1821-1880)
- Gaétan de Bourbon-Siciles (1846-1871) s-a sinucis la vârsta de 25 de ani
- Lenin (1870-1924)
- Hermann Ludwig von Helmholtz (1821-1894)
- Alfred Nobel (1833-1896)
- Heinrich Hansjakob (de) (1837-1916)
- Rudi Dutschke (1940-1979)
- Margaux Hemingway (1955-1996)
- Ian Curtis (1956-1980), cântăreț britanic al trupei post-punk Joy Division
- Cameron Boyce (1999-2019), actor, dansator și cântăreț american
Epilepsia este discutată în fiecare an în timpul Zilei Internaționale a Epilepsiei , în cadrul căreia sunt organizate diferite evenimente pentru a sensibiliza bolii. Această zi are loc în a doua zi de luni din februarie.
Note și referințe
- „ Epilepsie ” , de la Organizația Mondială a Sănătății (accesat la 19 ianuarie 2018 )
- Federația Franceză de Neurologie, „ Ce este epilepsia? "
- (în) Fisher RS, van Emde Boas W. Blume W. Elger C, Genton P. Lee P. și J. Engel Jr., " Crizele epileptice și epilepsia: definiții Propuse de Liga Internațională împotriva Epilepsiei (ILAE) și de Biroul internațional pentru epilepsie (IBE) ” , Epilepsia , nr . 46,2005, p. 470-2 ( citiți online ).
- (în) Meir Bialer, „ Factori cheie în descoperirea și dezvoltarea de noi medicamente antiepileptice ” , Nature Reviews Drug Discovery Volume 9 ,1 st ianuarie 2010, paginile 68–82 (2010)
- Charlotte Dravet, epilepsie înțelegere: Elementele de bază de epilepsie și epilepsii , John Libbey Eurotext ,2006, 59 p. ( ISBN 978-2-7420-0571-0 , citiți online ).
- " Curs de neurologie pe epilepsie " , pe curs neurologie.free.fr .
- (în) Link între epilepsie și Alzheimer descoperit pe site-ul Universității din Aberdeen
- (în) Christensen JC Pedersen MG Pedersen CB, Sidenius P, Olsen J, Vestergaard M, "Riscul pe termen lung de epilepsie după traumatism cerebral traumatic la copii și adulți tineri: un studiu de cohortă bazat pe populație," Lancet 2009; 373 : 1105-1110
- (în) Mei Sing Ong, Isaac S. Kohane, Cai Tianxi, Mark P. Gorman și Kenneth D. Mandl, „Evidența la nivel de populație pentru o etiologie epilepsică autoimună a„ Jama Neurology , 31 martie 2014. Citiți acest lucru linia
- http://www.queensu.ca/news/articles/fetal-alcohol-spectrum-disorder-linked-high-prevalence-epilepsy
- Paediatr Child Health 1998; 3: 275-7, Pediatrie 2011; 127: 580-7
- http://www.efmny.org/faq/epilepsy-and-developmental-disabilities/
- https://www.who.int/fr/news-room/fact-sheets/detail/epilepsy
- „ Convulsia epileptică ” , pe https://www.passeportsante.net/ ,5 decembrie 2012(accesat la 8 august 2020 ) .
- (en) Tyzio R Allène C Nardou R Picardo MA, Reims S, Minlebaev M, M Milh, Khazipov R, Cossart R , Ben-Ari Y "Acțiunile depolarizante ale GABA în neuronii imaturi nu depind nici de corpurile cetonice de pe Piruvat” J Neuroști . 2011; 31 (1): 34-45. DOI : 10.1523 / JNEUROSCI.3314-10.2011
- (en) Nardou R, Yamamoto S., Chazal G., Bhar A., Ferrand N, Dulac O., Ben-ari Y, Khalilov I. „Acumularea de cloruri neuronale și GABA excitator stau la baza agravării neonatalelor activități epileptiforme de fenobarbital » Brain 2011; 134 (Pt 4): 987-1002. DOI : 10.1093 / brain / awr041
- (în) Nardou R, Ben-Ari Y, Khalilov I, (2009) "Bumetanide, anul NKCC1 antagonist, nu previne formarea scopului focalizării epileptogene Blochează crizele epileptice în hipocampul cu șobolan imatur" J Neurophysiol. 2009; 101 (6): 2878-88. DOI : 10.1152 / jn.90761.2008
- Petkar S, Hamid T, Iddon P și colab. Monitorizarea electrocardiografică implantabilă prelungită indică o rată ridicată a diagnosticării greșite a epilepsiei - studiu REVISE, Europace, 2012; 14: 1653–1660
- (în) Baram TZ Gerth, A. Schultz, L ,,. " Crizele febrile: un model de vârstă adecvată adecvat pentru studii pe termen lung. " , Cercetarea dezvoltării creierului , nr . 98,1997, p. 265–270.
- (în) Celine Dubé , Cristina Richichi , Roland A. Bender și Grace Chung , " Epilepsia lobului temporal după crize febrile prelungite experimentale: o analiză prospectivă " , Brain , Vol. 129,1 st aprilie 2006, p. 911-922 ( ISSN 0006-8950 și 1460-2156 , PMID 16446281 , PMCID 3100674 , DOI 10.1093 / brain / awl018 , citit online , accesat 3 noiembrie 2015 ).
- (în) Lechoslaw Turski , Chrysanthy Ikonomidou Waldemar A. Turski și Zuner A. Bortolotto , „ Recenzie: mecanisme colinergice și epileptogeneză. Convulsiile induse de pilocarpină: un nou model experimental de epilepsie intratabilă ” , Synapse , vol. 3,1 st ianuarie 1989, p. 154-171 ( ISSN 1098-2396 , DOI 10.1002 / syn.890030207 , citit online , accesat la 3 noiembrie 2015 ).
- S. Hamelin și A. Depaulis , „ Revizitarea sclerozei hipocampice în epilepsia lobului temporal mezial conform ipotezei „ cu două lovituri ”, Revue Neurologique , vol. 171,martie 2015, p. 227-235 ( DOI 10.1016 / j.neurol.2015.01.560 , citit online , consultat la 5 noiembrie 2015 ).
- (în) Depaulis, A., " Modele animale pentru epilepsia lobului meziotemporal: sfârșitul unei neînțelegeri? » , Neurological Review , nr . 171,2015, p. 217-226.
- (în) Marescaux C, M Vergnes, Depaulis A " Epilepsie lipsă genetică la șobolani de la Strasbourg - o recenzie " , J Neural Transm Suppl , n o 35,1992, p. 37-69. ( PMID 1512594 ) .
- Antoine Depaulis , Olivier David și Stéphane Charpier , „ Șobolanul epilepsiei absenței genetice de la Strasbourg ca model pentru a descifra mecanismele neuronale și de rețea ale epilepsiilor idiopatice generalizate ”, Journal of Neuroscience Methods ,9 iunie 2015( DOI 10.1016 / j.jneumeth.2015.05.022 , citit online , accesat 3 noiembrie 2015 ).
- (ro) Laschet JJ, Kurcewicz I, Mining F și colab. „Disfuncția modulării dependente de glicoliză a receptorului GABAA în epilepsia parțială umană” PNAS 2007 104: 3472-3477
- Viktor K. Jirsa , William C. Stacey , Pascale P. Quilichini și Anton I. Ivanov , „ Despre natura dinamicii convulsiilor ”, Brain , vol. 137, nr . 8,1 st august 2014, p. 2210–2230 ( ISSN 0006-8950 , PMID 24919973 , PMCID PMC4107736 , DOI 10.1093 / brain / awu133 , citit online , accesat 6 mai 2021 )
- (în) Damien Depannemaecker , Anton Ivanov , Davide Lillo și Len Spek , „ Un cadru unificat de tranziții fiziologice între convulsii, activitate ictală și depolarizare susținută la blocul de nivel neuronal unic ” , bioRxiv ,17 februarie 2021, p. 2020.10.23.352021 ( DOI 10.1101 / 2020.10.23.352021 , citiți online , accesat 6 mai 2021 )
- M. Breakspear , JA Roberts , JR Terry și S. Rodrigues , „ O explicație unificatoare a convulsiilor generalizate primare prin modelarea neliniară a creierului și analiza bifurcației ”, Cortex cerebral , vol. 16, n o 9,1 st septembrie 2006, p. 1296–1313 ( ISSN 1047-3211 , DOI 10.1093 / cercor / bhj072 , citit online , accesat la 6 mai 2021 )
- Celia Hodent-Villaman , " Jocurile video sunt bune pentru creier?" » , On Sciences Humaines (accesat la 6 februarie 2020 ) .
- Dr. Alain Dubos, " Poți conduce în timp ce ai epilepsie?" », Doctissimo Health ,2016( citiți online , consultat la 11 decembrie 2016 )
- Nr. 301 din 28 decembrie 2005 pagina 20098 text nr . 113
- „ Epilepsie și viața de zi cu zi - ameli-santé ” , pe www.ameli-sante.fr (accesat la 11 decembrie 2016 )
- „ permis de conducere - Epilepsie Franța ” , pe www.epilepsie-france.com (accesat la 11 decembrie 2016 )
- Revue Prescrire , n o 300, octombrie 2008, Convulsii și stare convulsivă la adulți, în afară de eclampsie
- Treiman Dm, Meyers PD, Walton NY și colab. O comparație a patru tratamente pentru starea epileptică generalizată convulsivă , N Engl J Med, 1998; 339: 792-798
- Talukdar B, Chakrabarty B, Eficacitatea midazolamului bucal comparativ cu diazepamul intravenos în controlul convulsiilor la copii: un studiu controlat randomizat , Brain Dev, 2009; 31: 744-749
- (în) Picot MC-Baldy Moulinier milioane Daures JP Dujols P Crespel A, "Prevalența epilepsiei și epilepsiei REZISTENTA LA DROGURI la adulți: un studiu bazat pe populație într-o țară din Europa de Vest" Epilepsia 2008; 49: 1230-1238
- (în) Mohanraj R Norrie J, Stephen LJ Kelly K, N Hitiris, Brodie MJ, "Mortalitatea la adulți cu epilepsie cronică recent diagnosticată: un studiu retrospectiv comparativ", Lancet Neurol. 2006; 5: 481-487
- „Copiii născuți de femei care au luat valproat în timpul sarcinii prezintă un risc crescut de tulburări severe de dezvoltare (până la 30% până la 40% din cazuri) și / sau deformări (aproximativ 10% din cazuri). » Broșură informativă pentru pacient și / sau reprezentantul ei. Medicamente care conțin valproat și derivați , de ex. 3 .
- Depakine: livrare sub supraveghere atentă pentru femei
- (en) Halasz P, R Kalviainen, Mazurkiewicz-Beldzinska M și colab. „Lacosamidă adjuvantă pentru convulsii cu debut parțial: eficacitate și siguranță rezultate dintr-un studiu controlat randomizat” Epilepsia 2009; 50: 443-453
- (în) Gil-Nagel A, Lopes-Lima J, Almeida L, Maia J, Soares-da-Silva P, "Eficacitatea și siguranța a 800 și 1200 mg acetat de eslicarbazepină ca tratament adjuvant la adulții cu crize refractare cu debut parțial" Acta Neurol Scand. 2009; 120: 281-287
- (în) Glauser T Kluger G, Sachdeo R, G Krauss, Perdomo C. Arroyo S "Rufinamidă pentru convulsii generalizate asociate cu sindromul Lennox-Gastaut" Neurologie 2008; 70: 1950-1958
- (în) Willmore LJ, Abelson MB, Ben-Menachem E, Pellock JM, Shields WD, "Vigabatrin: 2008 update" Epilepsia 2009; 50: 163-173
- (en) Chiron C Stiripentol , Neurotherapeutics, 2007; 4: 123-125
- „ Dépakine: statul vrea un fond de despăgubire pentru victime ” , pe sante.lefigaro.fr (accesat la 25 februarie 2016 )
- „ Mediator Affair ” , pe www.doctissimo.fr (accesat la 25 februarie 2016 )
- http://campus.neurochirurgie.fr/spip.php?article414
- http://www.medtechsurgical.com/Produits/ROSA-Neurochirurgie
- (ro) Eficacitatea și eficiența chirurgiei pentru grupul de studiu al epilepsiei lobului temporal, " Un studiu randomizat, controlat al chirurgiei epilepsiei lobului temporal - PubMed " , The New England Journal of Medicine , vol. 345, nr . 5,2 august 2001, p. 311-318 ( ISSN 0028-4793 , PMID 11484687 , DOI 10.1056 / NEJM200108023450501 , citit on - line , accesat 08 august 2020 ).
- Lawrence J. Hirsch, „ Rezultat pe termen lung după operația de epilepsie: tulburare recidivantă, remisivă? », Epilepsy Currents , vol. 12, n o 4,Iulie / august 2012, p. 140 ( PMID 22936885 , DOI 10.5698 / 1535-7511-12.4.140 , citit online , accesat la 8 august 2020 ).
- (în) Deși CG Szinay M, Wagner J, Clusmann H, AJ Becker, Urbach H, "Caracteristicile și rezultatele chirurgicale ale pacienților cu imagini de rezonanță magnetică refractară-epilepsii negative" Arch Neurol . 2009; 66: 1491-1499
- (în) RC Knowlton , " Rolul FDG-PET, SPECT ictal și MEG în evaluarea chirurgiei epilepsiei " , Epilepsy Behav , vol. 8, n o 1,2006, p. 91-101. ( PMID 16406729 )
- Moshe SL, Perucca E, Ryvlin P, Tomson T, Epilepsie: noi progrese , Lancet, 2015; 385: 884-898
- (ro) Fisher R, Salanova V, T Witt și colab. „Stimularea electrică a nucleului anterior al talamusului pentru tratamentul epilepsiei refractare” Epilepsia 2010; 51: 899-908.
- Englot DJ, Chang EF, Auguste KI, Stimularea nervului vag pentru epilepsie: o meta-analiză a eficacității și predictori de răspuns , J Neurosurg, 2011; 115: 1248–1255
- (în) Anderson WS, Kossoff EH, Bergey GK, Jallo GI, "Implantarea unui dispozitiv de reacție neurostimulator la pacienții cu epilepsie refractară" Neurosurg Focus . 2008; 25: E12-E12
- Fisher R, Salanova V, Witt T și colab. Stimularea electrică a nucleului anterior al talamusului pentru tratamentul epilepsiei refractare , Epilepsia, 2010; 51: 899-908
- (în) Neal EG, Chaffe H, Schwartz RH. și colab. „Dieta ketogenică pentru tratamentul epilepsiei copilăriei: un studiu controlat randomizat” Lancet Neurol . 2008; 7: 500-506
- (în) Kossoff EH, Dorward JL, "Dieta Atkins modificată" Epilepsia 2008; 49: Suppl 8: 37-41
- (în) Newsom-Davis I, Goldstein LH & D. Fitzpatrick "Frica de convulsii: o investigație și tratament" Sechestru 1998; 7 (2): 101-6.
- (în) A, Chan F, Li K, P Leung, Li P & J. Chan "Programul de tratament de grup cognitiv-comportamental pentru adulți cu epilepsie în Hong Kong" Comportamentul epilepsiei. 2003; 4 (4): 441-6.
- (în) Asadi-Pooya AA Schilling CA, Glosser D Tracy JI și Sperling MR. „Locus de control al sănătății la pacienții cu epilepsie și relația sa cu anxietatea, depresia și controlul convulsiilor” Comportamentul Epilepsiei. 2007; 11 (3): 347-50.
- (în) Velissaris SL, SJ Wilson, Saling MM, MR & Newton Berkovic SF. „Impactul psihologic al unei crize recent diagnosticate: pierderea și restabilirea controlului perceput”. Epilepsie și comportament. 2007; 10 (2): 223-33.
- „ Principalele rezultate ale studiului TRILOGIE / Novartis privind părinții copiilor cu epilepsie ” , pe Caducee.net (accesat la 18 aprilie 2021 )
- (ro) Samuels N, Finkelstein Y, Singer SR, Oberbaum M, „Medicină pe bază de plante și epilepsie: efecte proconvulsive și interacțiuni cu medicamente antiepileptice” Epilepsia 2008; 49: 373-380.
- Sciences et Avenir cu AFP , „ MEXIQUE. Primul tratament pe bază de canabis dă speranță ” , pe sciencesetavenir.fr ,24 noiembrie 2015(accesat la 8 august 2020 ) .
- G Brent Dawe, Maria Musgaard, Elizabeth D Andrews, Bryan A Daniels, Mark RP Aurousseau, Philip C Biggin, Derek Bowie (2013), Definirea relației structurale dintre dezactivarea kainat-receptor și desensibilizare ; Biologie structurală și moleculară a naturii; Biologie structurală și moleculară a naturii; doi: 10.1038 / nsmb.2654 publicat la 17 iulie 2013, online la 18 august 2013 ( rezumat )
- echosciences-grenoble.fr din 25 aprilie 2016, Sincrotronul pentru tratarea anumitor boli neurologice?
- neurosciences.ujf-grenoble.fr din 1 st iulie 2016 O noua metoda neinvaziv pentru convulsii bloc cu radiatii sincrotron.
- „ Epilepsie. Un set complex de boli, încă slab înțeles ” , pe inserm.fr (consultat la 23 aprilie 2019 ) .
- (în) Banerjee PN, D Filippi, Hauser WA, "The epidemiology descriptive of epilepsy - a review" Epilepsy Res. 2009; 85: 31-45
- www.nice.org.uk/guidance/cg137 Institutul Național pentru Sănătate și Îngrijire NICE2020, publicat în 2012, actualizat ultima dată în 2020
- Louis-Jacques Bégin și colab. Dicționar de termeni în medicină, chirurgie, artă veterinară, farmacie, istorie naturală, botanică, fizică, chimie etc. , 619 pagini, 1823-1830, pagini 394-395
- (OMS, Satyavati., 2003)
- Personaje : XVI (14)
- (în) V. Budrys "Neurologie în Sfânta Scriptură", European Journal of Neurology feb. 2007, 14 (7), p. e1 - e6
- Claudine Gauthier. Sfântul Ioan și Salomee. Anthropologie du banquet d'Hérode , Éditions Lume, Tours, 2008 (Recenzie publicată în Archives of Sciences sociales des religions în 2009)
- Personalități cu epilepsie pe site-ul muzeului de epilepsie din Kork
- (în) Deborah Curtis, Atingerea de la distanță: Ian Curtis și Joy Division , Londra: Faber, 1995 ( ediția a 2- a , 2001, ediția a 3- a 2005) ( ISBN 0-571-17445-0 ) , p. 114
- (în) Ian Curtis și Joy Division Fan Club, „ Biografie ” (accesat la 2 februarie 2006 )
- De Ph L. cu AFP 11 iulie 2019 la 07:36 , „ Moartea lui Cameron Boyce: tânăra vedetă Disney a suferit de epilepsie ” , pe leparisien.fr ,11 iulie 2019(accesat pe 3 mai 2020 )
Vezi și tu
Bibliografie
- Gilbert Diebold, Epilepsia, o boală de refugiu , ed. Calmann-Levy
- Lucien Mélèse, Psihanaliza cu risc de epilepsie , ed. Erès
- Pierre Jallon (coordonator), Epilepsii , ed. Doin, Paris, 2007,
- Jean-Raoul Plaussu, Epileptic ... deci ce? , Edițiile Chronique Sociale , colecția „Înțelegerea oamenilor”, prefață de Jean-Paul Gouttenoire, 2013, ( ISBN 978-2-36717-009-1 )
- David B. , L'Ascension du Haut Mal , Asociația , 1996-2003
- Élodie Durand , La Parenthèse , ed. Delcourt , 2010
- Valérie Pineau-Valencienne , O cicatrice în cap , ed. Buzunar
- Brigitte Joffraud, Narcisele : lupta mea împotriva epilepsiei , ed. Societatea scriitorilor, 2014
- Édouard-Jean-Baptiste Gélineau , Tratat de epilepsie , 1901, J.-B. Baillière et fils
- Alexandru de Afrodise , Probleme morale , II , 64.
- Aretea din Capadocia , Cauze și simptome ale bolilor acute , I , cap. V .
- Caelius Aurelianus , Boli cronice , I , IV . 85.
Articole similare
linkuri externe
- Epilepsia Franța, viața întâi (asocierea pacientului)
- Liga belgiană francofonă împotriva epilepsiei (ASBL)
- Liga Elvețiană împotriva Epilepsiei
- Liga Algeriană pentru gestionarea epilepsiei
- Epilepsie Canada
- Comitetul Național pentru Epilepsie (Franța)
- Membrii Comitetului Național pentru Epilepsie (Franța)
- Site-uri dedicate epilepsiei , de către Societatea Franceză de Neurologie
- Rețeaua de mortalitate prin epilepsie santinelă (RSME)
- Brain Institute: Epilepsy Research