Hipertensiune arteriala
Hipertensiune arteriala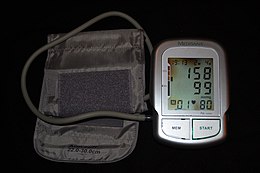 Un manometru electronic care prezintă o tensiune arterială la 158 mmHg de sistolică și 99 diastolică , cu o frecvență cardiacă de 80 de bătăi pe minut.
Un manometru electronic care prezintă o tensiune arterială la 158 mmHg de sistolică și 99 diastolică , cu o frecvență cardiacă de 80 de bătăi pe minut.
| Specialitate | Medicina generala |
|---|
| CISP - 2 | K86 |
|---|---|
| ICD - 10 | I10 , I13 , I15 |
| CIM - 9 | 401 |
| OMIM | 145500 |
| BoliDB | 6330 |
| MedlinePlus | 000468 |
| eMedicină | 241381 |
| eMedicină | med / 1106 ped / 1097 emerg / 267 |
| Plasă | D006973 |
| Tratament | APBS Schimbarea dietei igienice și RDR : alcool din tutun , |
| Medicament | antihipertensiv (e) |
| Pacient din Marea Britanie | Hipertensiune |
Tensiunii arteriale (hipertensiune) este o persistentă boală cardiovasculară definită printr - o tensiune arterială prea mare. Adesea multifactorială , hipertensiunea poate fi acută sau cronică, cu sau fără semne de severitate. Este denumit în mod obișnuit ca tensiunii arteriale crescute pentru sistolică arteriale presiune de peste 140 mmHg și tensiunea arterială diastolică peste 90 mmHg .
Definiție
Tensiunea arterială trebuie măsurată mai mult de o dată, în ședință sau poziția culcat, după 5 până la 10 minute de odihnă. Medicul măsoară două numere:
- cea a presiunii arteriale sistolice sau PAS care reflectă presiunea în timpul contracției ventriculului stâng ( sistolă ), precum și rezistența vasculară periferică;
- tensiunea arterială diastolică sau PAD;
- din primele două se calculează o presiune arterială medie.
Pentru a vorbi de hipertensiune arterială (hipertensiune arterială), măsurarea trebuie confirmată în timpul a trei consultații medicale pe o perioadă de 3 până la 6 luni, cu excepția cazurilor de hipertensiune arterială severă, unde în Franța se consideră că două consultații pe o perioadă de câteva zile sunt suficient.
Măsurătorile sunt exprimate în centimetri sau milimetri de mercur (Hg). Se consideră că tensiunea arterială precede hipertensiunea arterială pentru valori ale tensiunii arteriale sistolice între 120 și 139 mmHg și / sau a tensiunii arteriale diastolice între 80 și 89 mmHg .
Noțiunea de hipertensiune la limită nu mai există.
- Dacă valorile crescute se găsesc doar ocazional, atunci vorbim de hipertensiune labilă, care necesită doar o monitorizare simplă, eventual însoțită de măsuri igienico-dietetice.
- Vorbim despre efectul „hainei albe” dacă tensiunea arterială este mare în cabinetul medicului și normală în viața de zi cu zi. Această creștere a presiunii este secundară stresului consultării și nu este anormală. Acest efect ar afecta aproape un sfert dintre pacienții diagnosticați ca hipertensivi.
- Dimpotrivă, vorbim de hipertensiune mascată atunci când nivelurile tensiunii arteriale sunt normale în cabinetul medicului și altfel sunt ridicate.
Această definiție a hipertensiunii arteriale se bazează de fapt pe raportul beneficiu / risc al unui tratament și nu reflectă normalitatea unei valori din punct de vedere statistic. A variat de-a lungul timpului, cifrele care trebuie atinse tind să scadă. De exemplu, recomandările americane din 2017 definesc hipertensiunea cu o valoare mai mare de 130/80 mmHg.
Prin urmare, hipertensiunea arterială nu este o boală, ci reprezintă un factor de risc care, dacă este tratat, ajută la prevenirea complicațiilor într-o anumită măsură.
Riscul crește odată cu creșterea tensiunii arteriale și este de dorit să mențineți nivelul tensiunii arteriale cât mai scăzut posibil. Cu toate acestea, Organizația Mondială a Sănătății (OMS) a stabilit praguri, ținând seama atât de riscurile tensiunii arteriale, cât și de inconvenientele asociate tratamentelor. Ultima revizuire care definește pragurile de mai jos a fost efectuată în 1999 de un grup de lucru convocat sub egida OMS și a Societății Internaționale de Hipertensiune (OMS-ISH): aceste concluzii au fost criticate din cauza conflictelor de interese cu companiile care comercializează antihipertensive.
Prin urmare, o tensiune este considerată normală:
- dacă tensiunea arterială sistolică este mai mică de 140 milimetri de mercur (Hg) (130 mmHg conform recomandărilor americane),
- iar dacă tensiunea arterială diastolică este mai mică de 90 de milimetri de Hg (80 mmHg conform recomandărilor americane).
| Limitează cifrele pentru diferite niveluri de hipertensiune | ||||
|---|---|---|---|---|
| presiune sistolică | presiune diastolică | |||
| Hipertensiune arterială severă | > 180 mmHg | > 110 mmHg | ||
| Etapa 2 HTA | > 160 mmHg | > 100 mmHg | ||
| Etapa 1 HTA | > 140 și ≤ 159 mmHg | > 90 și ≤ 99 mmHg | ||
| pre HTA | > 120 și ≤ 139 mmHg | > 80 și ≤ 89 mmHg | ||
Teoretic, nivelurile mai scăzute ale tensiunii ar putea fi vizate teoretic pentru a reduce în continuare riscul de complicații. Interesul nu a fost încă demonstrat:
- la vârstnici: o analiză sistematică Cochrane a 3 studii (8221 participanți, vârsta medie 74,8 ani) nu a arătat până acum niciun beneficiu în ceea ce privește mortalitatea, accidentul vascular cerebral și evenimentele cardiovasculare adverse grave, pentru a viza o tensiune arterială țintă mai mică de 140/90 mmHg comparativ cu o țintă mai mică de 160-150 / 105-95 mmHg
- la persoanele cu hipertensiune și antecedente de boli cardiovasculare: o analiză Cochrane a 6 studii (9484 de participanți, urmărire medie de 3,7 ani) nu a arătat nicio diferență în ceea ce privește mortalitatea, evenimentele adverse grave și evenimentele cardio. pentru o tensiune arterială mai mică de 135/85 mmHg comparativ cu o țintă de 140-160 / 90-100 mmHg
Trebuie făcută o distincție între criteriile statistice pur descriptive și pragurile de intervenție utile, praguri de la care există un interes pentru pacienți în inițierea tratamentului. Astfel, pe baza rezultatelor studiilor clinice de bună calitate metodologică, există o indicație pentru tratarea hipertensiunii arteriale pentru valori mai mari de 160 ⁄ 95 mmHg în absența altor factori de risc sau complicații și la 140 ⁄ 80 mmHg la diabetici pacienți și / sau după accident vascular cerebral. Conceptul de prehipertensiune este inutil pentru îngrijire.
Se spune că hipertensiunea este „rezistentă” dacă rămâne ridicată în ciuda administrării concomitente a trei medicamente antihipertensive, inclusiv un diuretic de tip tiazidic. Ar viza 20-30% din HTA.
Epidemiologie
Statisticile cuprinzătoare sunt dificil de produs, deoarece se referă în principal la pacienții tratați, dar uneori vorbim de o epidemie în raport cu creșterea numărului de persoane care suferă de hipertensiune arterială, probabil din cauza dietei noastre, a stilurilor de viață. Mai sedentar și expunere (pe termen scurt și / sau cronic) până la aerul poluat (în special în orașe și zone cu poluare ridicată a aerului).
In lume
În 2000, se estimează că aproximativ 26,4% proporția de hipertensivi (26,6% dintre bărbați și 26,1% dintre femei) și 29,2% ar trebui atinsă până în 2025 (29% dintre bărbați și 29% dintre femei, 5% dintre femei). Dintre cei 972 de milioane de adulți cu hipertensiune, 333 milioane, sau 34,3%, provin din țări „dezvoltate”, iar 639 milioane, sau 65,7%, sunt din țări „în curs de dezvoltare”. Numărul adulților cu hipertensiune arterială până în 2025 ar putea crește cu 60%, până la 1,56 miliarde.
Se consideră că tensiunea arterială ridicată este responsabilă de puțin sub 8 milioane de decese pe an la nivel mondial și de aproape 100 de milioane de zile de invaliditate. Se crede că este cauza a aproape jumătate a accidentelor vasculare cerebrale și a atacurilor de cord .
În Franța
Hipertensiunea arterială ar afecta 10-15% din populația franceză (8 milioane de persoane tratați la un cost de 3 miliarde de euro, probabil 14 milioane de pacienți). Cifra tinde să crească de la 8,6 la 10,5 milioane de persoane tratate între 2000 și 2006, ceea ce reprezintă o problemă de sănătate publică. Sprijinul a costat aproape 2,3 miliarde de euro în 2006, doar pentru medicamentele antihipertensive. Costul se dublează dacă luăm în considerare alte tratamente administrate pentru a reduce factorii de risc. În acest caz, acesta corespunde la aproximativ 420 EUR pe an și pe pacient tratat.
În Canada
În 2006-2007, 22,7% dintre adulții cu vârsta peste 20 de ani au diagnosticat hipertensiune arterială. Proporția persoanelor în vârstă de 60 de ani și peste care iau medicamente antihipertensive este de 46% pentru femei și 38% pentru bărbați. Lunar se eliberează peste 4 milioane de rețete pentru medicamente antihipertensive. Costurile asociate hipertensiunii, constând în consultații medicale, medicamente și teste de laborator, s-au ridicat la 2,3 miliarde C $ în 2003.
Tehnici de măsurare
Tensiunea arterială este măsurată folosind un monitor manual ( stetoscop ) sau automat. Ar trebui să se facă în repaus, în poziție șezând sau culcat. Trebuie repetat din cauza variabilității tensiunii arteriale și trebuie făcut cel puțin o dată pe ambele brațe pentru a verifica absența asimetriei tensiunii arteriale.
Se măsoară pe braț, dar monitoarele automate ale tensiunii arteriale sunt proiectate din ce în ce mai mult pentru o măsurare pe încheietura mâinii (ușurința instalării). Se poate face și dacă este necesar la nivelul unui picior (vițel). Mărimea manșetei trebuie adaptată la cea a brațului (manșetă largă pentru persoanele obeze cu brațe mari).
Se poate face la cabinetul medicului sau la domiciliul pacientului. Sistemele automate de auto-măsurare (monitor electronic al tensiunii arteriale) permit efectuarea măsurătorilor de către pacient însuși la domiciliu.
MAPA este un sistem de repetată a tensiunii arteriale luate și înregistrarea 24 de ore .
Toate măsurătorile de tensiune sunt însoțite de măsurarea ritmului cardiac , realizată automat de sistemele electronice.
Cauze
În 90% din cazuri, se spune că hipertensiunea arterială este esențială: nu se poate găsi nicio cauză cunoscută în acest caz.
În 10% din cazuri, hipertensiunea arterială este secundară: mai multe cauze pot fi la originea hipertensiunii, unele fiind permanent vindecabile.
După descoperirea tensiunii arteriale crescute, se recomandă o prelucrare pentru a detecta o posibilă cauză secundară.
Dacă nu se descoperă nicio cauză secundară, se va relua investigația etiologică dacă hipertensiunea persistă în ciuda administrării a trei medicamente antihipertensive, inclusiv un diuretic.
Hipertensiune esentiala
Creșterea tensiunii arteriale sistolice în timpul îmbătrânirii se explică prin scăderea conformității pereților arteriali (rigidizarea pereților), cu o creștere a raportului colagen / elastină și a fragmentării elastinei cu atât mai important cu cât este asociată ateroscleroza . Elastina conferă pereților arteriali elasticitatea lor, care are principala proprietate de a reduce activitatea inimii. Pentru ca fluxul sanguin periferic să rămână același, inima crește treptat forța contracțiilor sale odată cu înaintarea în vârstă.
Factori de riscÎn marea majoritate a cazurilor, mecanismul precis al hipertensiunii rămâne necunoscut. Cu toate acestea, o serie de circumstanțe pot fi determinate statistic asociate cu hipertensiunea. Acest lucru se numește factor de risc . Acest termen implică faptul că legătura cauzală nu este sistematică (risc stabilit statistic). Coexistența frecventă a mai multor dintre acești factori la același pacient, îl face o boală multifactorială .
Nu se poate modifica VârstăLa persoanele care consumă o dietă în stil occidental , tensiunea arterială crește odată cu înaintarea în vârstă. Această creștere este continuă pentru sistolică , în timp ce diastolica scade după vârsta de șaizeci de ani, probabil printr-un mecanism de rigidizare a arterelor . Astfel, mai puțin de 2% dintre subiecții sub 20 de ani sunt hipertensivi, în timp ce sunt mai mult de 40% după 60 de ani.
SexÎnainte de menopauză , hormonii feminini reprezintă un factor protector împotriva riscului cardiovascular. După menopauză, curba riscului cardiovascular pentru femei converge treptat cu cea a bărbaților de aceeași vârstă și de construcție.
EreditateExistă un determinism genetic al hipertensiunii esențiale, a cărui natură compozită a fost demonstrată.
Editabil Alimente Consumul excesiv de sareCel mai studiat factor a fost consumul de sare dietetică ( NaCl ), a cărui importanță ar putea, dacă nu chiar să declanșeze, cel puțin să mențină hipertensiunea. Se consideră că excesul de sare este responsabil pentru 25.000 de decese pe an în Franța (75.000 de accidente cardiovasculare). Se crede că ionul de sodiu (Na + ) joacă un rol esențial în sensibilitatea la sare a persoanelor hipertensive.
Raportul sodiu / potasiu ar putea fi un factor determinant. În orice caz, reducerea consumului de clorură de sodiu (de la 30 la 35% în 30 de ani) în Finlanda pare a fi un factor major în scăderea cu mai mult de 1 punct a presiunii arteriale medii a populației și, prin urmare, a scăderea cu peste 75% a mortalității cardiovasculare la persoanele sub 65 de ani și creșterea speranței de viață de la 6 la 7 ani . Alți autori atribuie un rol la fel de important ionului de clor (Cl - ) sau chiar, în anumite forme de hipertensiune, ionului de calciu (Ca ++ ).
Modul în care sarea acționează asupra hipertensiunii a fost mult timp înțeles greșit. Există o legătură între consumul de sare și disfuncționalitatea apei dermice și sistemele de reglare a tensiunii arteriale.
Excesul de sare este stocat în interstitiul pielii (țesut între celulele din piele), într-un proces controlat de anumite celule albe din sânge ( macrofage ). În macrofagele în cauză, există „ comutatoare genetice ” particulare. Aceste comutatoare sunt proteine care reglează transcrierea unei gene și controlează astfel nivelul de expresie al altei proteine. Acestea sunt denumite „TonEBP” ( proteina care leagă potențatorul de tonicitate ) și sunt activate prin creșterea nivelului de sare din organism. Apoi „trezesc” o genă ( factorul de creștere endotelial vascular VEGF-C- C ) care reglează formarea vaselor limfatice . Acest lucru afectează sistemul limfatic care este implicat în apărarea imunitară, sistemul hormonal, transportul fluidelor și circulația sângelui. Dacă sistemul limfatic nu este suficient pentru evacuarea sării, acesta din urmă se acumulează în interstițiu unde dezechilibrează schimburile osmotice și celulare ale ionilor de sodiu și potasiu, între interiorul și exteriorul celulelor. Celulele conțin apoi un exces de ioni de sodiu și funcționează defectuos prin creșterea tensiunii arteriale. Acest lucru explică creșterea densității și hiperplaziei rețelei limfatice care însoțește excesul de sare alimentară.
O scădere a numărului de macrofage sau dezactivarea receptorului genei VEGF induce mai puțină mobilizare a sării stocate în piele și, de asemenea, induce hipertensiune.
Alții- Consumul cronic de alcool duce la creșterea tensiunii arteriale. Băutorii grei ( alcoolici ) au o creștere a presiunii sistolice de peste 1 cm Hg, în medie, comparativ cu cei care nu beau.
- Consumul de acizi grași polinesaturați are o relație inversă cu nivelul tensiunii arteriale.
- Consumul de cafea este însoțit de o creștere a tensiunii arteriale, dar efectul este minim datorită dezvoltării toleranței la cofeină .
- Consumul excesiv de lemn dulce (vezi mai sus intoxicația cu glicirizină ).
- Extractul de Stevia este un agent antihipertensiv clasificat ca supliment alimentar .
Există o corelație puternică între indicele de masă corporală (indicele supraponderal , raportând greutatea la înălțime) și nivelul tensiunii arteriale.
În schimb, o dietă cu conținut scăzut de calorii la un obez hipertensiv este însoțită de o scădere a tensiunii arteriale.
StresExistă o mulțime de dovezi care leagă stresul de hipertensiune arterială și boli cardiovasculare .
DiabetPersoanele cu diabet de tip 2 au, în medie, tensiune arterială mai mare decât restul populației.
Efort fizic și stil de viață sedentarO creștere a tensiunii arteriale în timpul efortului este o reacție fiziologică acută complet normală.
În schimb , efectul cronic al antrenamentului fizic adaptat este în general însoțit de o scădere a tensiunii arteriale în repaus. Se observă, în general, scăderea tensiunii arteriale la subiectul antrenat comparativ cu subiectul sedentar.
Calitatea aeruluiExpunerea la particule aeriene , ca parte a campaniei de poluare a aerului din interior , în special pentru persoanele în vârstă și pe termen scurt, mediu sau lung, crește semnificativ riscul de hipertensiune. Experimentele de filtrare a aerului din interior (PM10 și PM2.5) prin filtrul HEPA au arătat că la persoanele în vârstă cu boli de inimă care trăiesc într-un oraș tipic mare din Statele Unite, se observă o îmbunătățire semnificativă a tensiunii arteriale imediat după 3 zile de filtrare a acestora. aerul interior .
Alti factoriTulburări de somn: sforăitorii sunt de două ori mai des hipertensivi decât cei care nu sforaiesc. Sindromul de apnee de somn poate fi o cauza a hipertensiunii arteriale.
Hipertensiune secundară
Originea renală- Stenoza arterei renale , prin aterom sau fibroză : rezultă hipoperfuzia parenchimului renal pe partea afectată, cu o consecință, o creștere a activității sistemului renină - angiotensină - aldosteron , provocând retenție de apă și sare ca precum și vasoconstricția arterelor ;
- Insuficiență renală cronică , secundară boli de rinichi polichistic , glomerulonefrita , etc.
- Feocromocitom . Este o tumoare care secretă catecolamine în exces . Aceste substanțe cresc ritmul cardiac , forța de contracție a inimii și provoacă vasoconstricție a arterelor, toate cele trei elemente provocând o creștere a tensiunii arteriale. Tumora, cel mai adesea suprarenală , poate avea totuși alte localizări. Simptomele se asociază cu creșteri ale tensiunii arteriale, dureri de cap, transpirații și palpitații . Diagnosticul este posibil prin testarea biologică a derivaților de catecolamină , în special a acidului vanylmandelic , în sânge sau în urină . Adrenal scanner sau scintigrafia poate localiza tumora (diagnostic topografic).
- Sindromul Cushing (o tumoare sau hiperplazie suprarenală bilaterală ) are ca rezultat secreția de cortizol sau derivați ai acestuia. Semnele sunt, în general, sugestive: eritroză (roșeață) a feței etc.
- Sindromul Conn determină secreția de aldosteron în exces, determinând o retenție de sodiu de reținere a apei ulterioară și o scurgere de potasiu . Elementul care ghidează diagnosticul este observarea hipokaliemiei (scăderea nivelului de potasiu din sânge). Se spune că acest hiperaldosteronism , care poate fi măsurat în sânge și în urină, este primar, deoarece nu se datorează creșterii reninei (nivel normal sau scăzut al acestuia din urmă în sânge). Se opune hiperaldosteronismelor secundare (aldosteron crescut și renină) așa cum se observă în stenoza arterei renale.
Îngustarea congenitală (naștere) a joncțiunii dintre aorta orizontală și aorta descendentă (istmul aortic) are ca rezultat:
- o creștere a tensiunii arteriale în amonte de îngustare, în special în ambele brațe,
- o scădere a tensiunii arteriale în aval, manifestată prin impulsuri femurale dificile sau neperceptibile.
Acest diagnostic trebuie evocat în mod sistematic în cazul apariției oricărei hipertensiuni la copil.
Tensiunea arterială crescută în timpul sarciniiHipertensiunea arterială, care apare la o femeie însărcinată, se numește hipertensiune a sarcinii. Mecanismul precis nu este elucidat, ci implică fenomene hormonale și probabil imuno-alergice .
Tensiunea arterială ridicată în timpul sarcinii trebuie diagnosticată cât mai devreme posibil pentru a fi tratată eficient. De obicei apare după a 20- a săptămână de sarcină. Se datorează insuficienței placentare.
Origini toxice- Glicirizina și lemn dulce provine din rădăcina licorice . Acționează asupra inhibării unei enzime, 11β-hidroxisteroid dehidrogenază (tip 2) , prezentă în mod normal în anumite celule renale pentru a metaboliza cortizolul în cortizon, pentru a permite aldosteronului să regleze reabsorbția de sodiu pe receptorul său ( receptorul mineralocorticoid ). Prin inactivarea acțiunii 11β-hidroxisteroidului dehidrogenază ( tip 2 ), lemnul dulce permite activarea permanentă a receptorului de aldosteron de către cortizol și, astfel, o reabsorbție nereglementată a sodiului. Excesul de lemn dulce reproduce imaginea unui adenom al lui Conn . Intoxicația este secundară consumului abundent (mai mult de un gram pe zi de glicirizină) de băuturi pe bază de lemn dulce (în general pastis nealcoolic ) sau produse solide (bastoane de lemn dulce etc. ).
- Intoxicația ușoară cu plumb poate provoca hipertensiune. Există o corelație între riscul de hipertensiune și plumb conținutul al rotulei , masurata in situ prin fluorescență cu raze X .
- endocrin: hipertiroidism , hipotiroidism , acromegalie , hiperparatiroidism și cauzele suprarenale deja menționate mai sus.
- medicamente: terapia cu corticosteroizi și hormoni
- O tumoare cerebrală sau un accident vascular cerebral .
Simptomatologie clinică
Mulți oameni hipertensivi nu au simptome, iar hipertensiunea este atunci o constatare a examinării sistematice sau a consultării motivate de altceva.
În unele cazuri, simptomele pot reflecta impactul tensiunii arteriale crescute asupra corpului. Deși nu sunt specifice, principalele simptome care pot fi întâlnite cu hipertensiune sunt:
- de cefalee (cefalee) sunt deosebit de caracteristice hipertensiunii arteriale severe. Sunt prezenți în mod clasic dimineața, în regiunea occipitală (gât și deasupra);
- de tinitus (auzul sunetului), fosfenele (percepția punctelor luminoase);
- de amețeală ;
- de palpitații (senzație de creștere a frecvenței cardiace );
- o astenie (oboseală);
- o dispnee (dificultăți de respirație);
- o epistaxis (sângerări nazale);
- o hematurie (sânge în urină).
Semnele pot fi caracteristice unei stări cauzativ ( boala Cushing , feocromocitom , etc. ), de exemplu: dureri de cap (cefalee), transpirații , palpitații în feocromocitom .
În alte cazuri, simptomele întâlnite sunt rezultatul unei complicații.
Complicații
Dacă hipertensiunea arterială nu este controlată cu tratament, se pot dezvolta complicații. Este important să se clarifice faptul că hipertensiunea arterială în sine nu este o boală: este doar un factor care contribuie. Cu alte cuvinte, existența sa nu este nici necesară, nici suficientă pentru a vedea dezvoltarea bolilor la individ.
La scara populatiei, hipertensiunea este o problema majora de sanatate publica. La nivelul unei persoane, are doar o valoare predictivă destul de scăzută asupra dezvoltării problemelor vasculare.
Ei pot fi:
- consecința „mecanică” a presiunii arteriale crescute asupra vaselor (ruperea acestora din urmă cu hemoragii );
- consecința „mecanică” asupra pompei cardiace care funcționează la presiuni ridicate mult timp;
- consecința participării la formarea sau creșterea ateromului , înfundând mai mult sau mai puțin treptat arterele .
Sunt în principal cardiace, neurologice și renale.
Complicații cardiace
Creșterea volumului de muncă pe inimă datorită tensiunii arteriale crescute determină hipertrofia ventriculară stângă (creșterea volumului) foarte devreme, care poate fi detectată prin electrocardiografie (ECG) sau cu ultrasunete cardiace . Această hipertrofie poate regresa cu un tratament antihipertensiv.
Mai târziu, camerele cardiace se dilată și funcția contractilă a miocardului (mușchiului cardiac) se deteriorează, prezentând semne de insuficiență cardiacă .
Mai mult, realizarea aterosclerotică a coronarianului și nevoile crescute de oxigen ale unei inimi mărite explică apariția frecventă a bolilor coronariene la pacienții hipertensivi.
Hipertensiunea arterială facilitează formarea plăcii ateromatoase, care atunci când este ruptă formează un tromb (cheag) care poate fi depus într-o arteră coronariană. Inima coronariană va fi apoi blocată și zona cardiacă irigată în mod normal de aceasta se va necroza treptat: este infarctul miocardic.
Complicații neurologice
Modificările retiniene pot fi observate la nivelul fundului , ceea ce face posibilă monitorizarea afectării vasculare legate de hipertensiune arterială: spasme , îngustarea arteriolelor , apariția exudatelor sau hemoragiilor , edem papilar etc.
Afectarea sistemului nervos central este frecventă. Se manifestă în special prin apariția posibilă a:
- a unui accident cerebrovascular hemoragic , prin ruperea unui vas cerebral sau ischemic prin obstrucția unei artere de aterom sau de un tromb (consecință a ruperii unei plăci ateromatoase). Potrivit OMS, o persoană hipertensivă are de 2 până la 3 ori mai multe șanse de a suferi un accident vascular cerebral;
- encefalopatie hipertensivă (hipertensiune arterială severă, tulburări de conștiință, retinopatie cu edem papilar, convulsii convulsive ), în cazuri de hipertensiune cu un număr foarte mare;
- un infarct de demență prin arterele cerebrale difuze ale ateromului .
Complicații renale
În rinichi , hipertensiunea arterială este responsabilă de nefroangioscleroză și favorizează apariția insuficienței renale .
![]()
Deteriorarea funcției rinichilor este adesea foarte timpurie și moderată, dar este probabil să se înrăutățească treptat.
Potrivit OMS, acest risc este înmulțit între 2 și 10 ori la hipertensivi
Alte complicații
- Accidente de sarcină (adică la femeile însărcinate ). Hipertensiune arterială promovează accidente de sarcina: eclampsie , perinatală mortalitate , etc.
- Diverse complicații vasculare: anevrisme , disecție aortică , arteriopatie a membrelor inferioare ;
- Hipertensiunea arterială malignă : care a devenit rare astăzi , datorită posibilităților de tratament, hipertensiunii maligne se caracterizează prin presiune arterială foarte ridicată cu neurologice (encefalopatie hipertensivă, modificări semnificative în fundus) renale și cardiace ( insuficiență ventriculară Tulburări). La stânga cu acute edem pulmonar).
Tratamentul hipertensiunii arteriale
În cazurile rare în care se găsește o cauză, tratamentul acesteia din urmă poate duce uneori la vindecarea hipertensiunii (prin îndepărtarea chirurgicală a unui adenom Conn, de exemplu).
Tratamentul se bazează pe înțelegerea mecanismelor fiziopatologice ale reglării tensiunii arteriale .
Tratamentul hipertensiunii arteriale vizează normalizarea cifrelor tensiunii arteriale, pentru a preveni complicațiile. Această prevenire, prin anumite medicamente, și pe criterii de morbiditate și mortalitate, a fost dovedită prin teste pentru praguri de 160 ⁄ 95 mmHg ( 140 ⁄ 80 mmHg la diabetici sau după un accident vascular cerebral ). Nu există nicio justificare pentru procesarea pragurilor inferioare. Recomandările americane vizează o TA sub 130/80.
În toate cazurile, screeningul și gestionarea altor factori de risc cardiovascular sunt esențiale.
Sunt disponibile mai multe mijloace.
Reguli igienico-dietetice
Regulile legate de obiceiurile sănătoase de viață și de alimentație pot fi uneori suficiente pentru a normaliza tensiunea arterială și ar trebui propuse întotdeauna:
- practicarea activității fizice : activitate fizică aerobă regulată (cel puțin 30 de minute de 3 ori pe săptămână);
- schimbarea practicilor de igienă și dietă și pierderea în greutate, în caz de supraponderalitate, pentru a menține IMC (indicele de masă corporală) sub 25 kg m −2 sau, în caz contrar, pentru a obține o scădere de 10% din valoarea inițială greutate;
- dacă este necesar, eliminarea lemnului dulce;
- scăderea consumului de sare, dacă este posibil mai mică de 6 g / zi , evitați shakerii de pe masă, carnea vindecată , mesele gătite;
- crește consumul de fibre dietetice , în special cu o dietă bogată în legume și fructe și scade consumul de grăsimi, în special acizi grași saturați; dieta vegetariană reduce tensiunea arterială cu 4,8 mmHg în medie;
- se poate adopta dieta DASH ;
- creșteți aportul de potasiu (cu condiția să aveți funcția renală normală);
- lupta împotriva factorilor de risc asociați ( tutun , colesterol , diabet, sedentarism);
- EIAS : reevaluați alte medicamente și utilizați o pastilă de estrogen cu doze mici sau o altă metodă de contracepție;
- în neurotonică, evitați ceaiul , cafeaua ; eventual asociază relaxarea;
- dacă este posibil, duceți o viață calmă și regulată, respectând orele de somn.
- Anumite produse medicinale pe bază de plante , cum ar fi usturoiul , păducelul , schinduful sau extractele lor, ar putea da efecte hipotensive.
- Postul intermitent ar putea avea un efect.
- Consumul regulat de ciocolată ar scădea tensiunea arterială foarte puțin (durate foarte scurte, săptămâni ); Ciocolata aparține alimentelor ultra-procesate, care cresc, în general , aportul de energie , riscul cardiovascular și mortalitatea .
Tratament medical
Beneficiul tratamentelor medicamentoase antihipertensive la pacienții hipertensivi fără complicații cardiovasculare este redus: reducerea a 2 până la 10 accidente vasculare cerebrale / 1.000 pacienți tratați timp de 2 până la 6 ani, reducerea a 2 până la 5 infarcturi miocardice / 1.000 pacienți tratați timp de 2 ani are vârsta de 6 ani.
La adulți (18-59 ani) cu hipertensiune arterială ușoară până la moderată (SBP de 140 mmHg sau mai mult sau DBP de 90 mmHg sau mai mult), unele tratamente par să reducă ușor mortalitatea și morbiditatea cardiovasculară, în principal prin reducerea evenimentelor cerebrovasculare.
Se dă pe viață. Ar trebui să fie, în mod ideal, simplu, eficient și bine tolerat. Trebuie explicat în mod natural pacientului. Multiplicitatea drogurilor implică faptul că niciuna nu este perfectă. Alegerea este făcută de medic în funcție de tipul de hipertensiune, de bolile asociate, de eficacitatea și toleranța diferitelor produse. Este obișnuit să fie necesar să încercați mai multe medicamente succesiv înainte de a găsi unul potrivit pentru pacientul tratat.
În prima intenție (adică pacientul care nu a fost niciodată tratat), medicul poate alege o moleculă la o doză convențională ( monoterapie ) sau două molecule la doze mici ( biterapie ), recunoscută ca fiind eficientă în prima intenție pentru indicația hipertensiunii . Evaluarea eficacității pentru o modificare a tratamentului trebuie evaluată la cel puțin patru săptămâni după inițierea tratamentului. Întârzierea poate fi mai scurtă dacă cifrele tensiunii arteriale sunt foarte mari: o TA mai mare de 180 și 110 mmHg sau o TA de 140 până la 179 și 90 până la 109 mmHg cu un risc cardiovascular ridicat.
În caz de ineficiență (sau eficacitate insuficientă), se poate continua monoterapia cu o altă clasă de medicamente, sau se poate face terapia dublă la doză completă. Trebuie menționat, totuși, că prima cauză a ineficienței rămâne consumul neregulat sau absența administrării medicamentului prescris ( complianță slabă ).
Dacă hipertensiunea este severă, poate fi necesar să combinați trei, sau chiar mai multe, diferite clase de molecule. Ineficacitatea unui tratament cu trei medicamente din trei clase diferite definește „hipertensiunea rezistentă”
Principalele clase de medicamente antihipertensive sunt diuretice, beta-blocante, inhibitori ai ECA, antagoniști ai angiotensinei II și blocanți ai canalelor de calciu.
DiureticeDe diuretice acționează prin eliminarea prin urină , o parte din conținutul de apă și sodiu în sânge: aceasta induce o scădere a volumului sanguin și , prin urmare , o scădere a tensiunii arteriale. Exemplu de diuretice: furosemid și amilorid . Acesta din urmă, deși este mai puțin eficient, previne pierderea potasiului și este indicat în anumite tablouri clinice.
Beta-blocanteDe beta-blocante acționează în principal prin reducerea activității catecolaminelor asupra inimii și reducerea secreției de renină . Acestea sunt indicate în special în caz de boală cardiacă ischemică asociată.
La pacienții hipertensivi, este de preferat să se utilizeze așa-numitele molecule selective (bisoprolol, nebivolol) care au mai puține efecte secundare.
Trebuie respectate contraindicațiile (absolute la pacienții hipertensivi): astm , tulburări severe de conducere , acrosindrom (degete albastre și dureroase la frig).
Inhibitori ai ECADe conversie a angiotensinei enzimei (ACE, IEC) Sistem de lupta stimulare renină - angiotensină - aldosteron și de a reduce nivelele circulante de angiotensină II și aldosteron. Inhibitorii ECA vor reduce deci vasoconstricția indusă în mod normal de angiotensina II, precum și reabsorbția apei cauzată în mod normal de acțiunea aldosteronului asupra rinichiului. Prin urmare, cauzează vasodilatație, precum și o scădere a volumului de sânge. În plus, previn degradarea bradichininei , o substanță vasodilatatoare .
Inhibitorii enzimei de conversie sunt cu atât mai eficienți atunci când sistemul renină-angiotensină-aldosteron este stimulat: scăderi bruste de presiune pot fi astfel observate în anumite circumstanțe: epuizare prealabilă a sodiului (lipsa de sodiu în sânge), îngustarea arterei renale.
Rezultate bune se obțin în special prin utilizarea unor doze mici de inhibitori ai enzimei de conversie, asociați cu o dietă cu conținut scăzut de sodiu sau chiar cu doze mici de diuretice (acestea din urmă crescând scurgerea de sodiu în urină și stimulând astfel sistemul. Renin-angiotensin -aldosteron).
Inhibitorii ECA sunt contraindicați în timpul sarcinii și la pacienții care consumă:
- săruri de potasiu;
- de imunosupresoare ;
- de litiu .
Cei antagonisti ai receptorilor de angiotensină II (AAR II antagoniști ai receptorilor de angiotensină II sau) sunt o clasa relativ noua generează un mare interes în tolerabilitatea foarte bună și un mecanism de acțiune original (blocarea receptorilor directă a angiotensinei II ). Au efecte foarte similare cu cele ale inhibitorilor ECA (dar fără a bloca degradarea bradikininei ).
Un studiu american publicat la începutul anului 2010 , care a implicat 820.000 de veterani ai armatei, urmat timp de 4 ani, a arătat că aceste medicamente au redus, de asemenea, riscul bolii Alzheimer și severitatea acesteia, precum și riscul de a muri (în 4 ani, ca parte a acest studiu) pentru cei care l-au avut la începutul studiului.
În urma publicării unei meta-analize care arată un risc ușor crescut de a dezvolta cancer la pacienții tratați cu sartan, Comitetul European pentru Produse Medicamentoase de Uman (CHMP) al Agenției Europene pentru Medicație (EMA) a reevaluat această clasă de medicamente. Având în vedere toate datele disponibile și rezultatele neconvingătoare ale acestei meta-analize, el consideră că raportul beneficiu / risc al ARB II rămâne pozitiv, dar acordul dintre experți nu este unanim.
Blocante ale canalelor de calciuDe blocante ale canalelor de calciu reduc tonusul arterelor reduc capacitatea vasoconstrictoare (dependentă de calciu) a mușchiului neted arterial prin inhibarea transferului transmembranară de calciu .
Alte antihipertensiveMai degrabă, acestea sunt folosite ca tratament adjuvant.
- Medicamente antihipertensive centrale:
- Alfa-stimulanti centrali: reduc tonusul simpatic vasoconstrictor. Efectele lor nedorite le limitează utilizarea (gură uscată, somnolență, hipotensiune posturală, greață etc. ).
- Dispozitivele alfa-blocante .
- The vasodilatatoare .
- Cei inhibitori de renină .
Siliciu poate avea proprietăți anti-hipertensive. De fapt, elastina responsabilă de complianța arterială, care este foarte redusă în hipertensiune, are nevoie de siliciu pentru sinteza sa; este și proteina care conține cel mai mult. Administrarea de siliciu într-un model experimental de aterom la iepuri prin supraîncărcare lipidică, menține integritatea fibrelor elastice și chiar promovează dezvoltarea acestora. Dieta bogată în colesterol este apoi tolerată fără producerea de placă ateromatoasă.
Caz de hipertensiune rezistentăEste definită de hipertensiune arterială necontrolată, în ciuda faptului că ia cel puțin trei medicamente din trei clase diferite și cuprinde cel puțin un diuretic, toate la doze adecvate. Prevalența este de aproximativ 5% în populația generală, dar poate crește la 50% în consultațiile specializate. Alte date indică cifre mult mai mari.
Prognosticul este atunci semnificativ mai rău decât pentru hipertensiunea arterială stabilizată.
Înainte de a pune diagnosticul de hipertensiune arterială rezistentă, este recomandabil să eliminați „efectul stratului alb” , precum și respectarea slabă a tratamentului, o situație foarte frecventă (până la 50% din cazuri în unele studii).
Tratamentul rămâne dificil și incert. Utilizarea dozelor crescânde de diuretice rămâne esențială, dar poate fi limitată de apariția insuficienței renale .
![]()
Renală Simpatectomia constă în a face o linie circulară de arsură superficiale la nivelul celor două artere renale folosind un cateter echipat cu un generator de radiofrecvență . Rezultatele hipertensiunii refractare par promițătoare.
Recomandări de bune practici
Mai multe societăți învățate au publicat „recomandări” (tipuri de ghiduri de bune practici sau „ghiduri” în limba engleză) privind gestionarea hipertensiunii arteriale:
- recomandările americane sunt în cea de-a opta versiune (JNC1 datând din 1976 până în JNC8 publicată în 2014). O nouă versiune este publicată în 2018, a cărei principală modificare este definirea hipertensiunii arteriale pe un TA peste 130/80 mmHg;
- Societatea Europeana de Cardiologie publicat îniunie 2007 propriile recomandări, actualizate în 2013;
- în Franța, Haute Autorité de Santé (HAS) publică recomandări de bune practici, în special pentru „gestionarea pacienților adulți cu hipertensiune arterială esențială”.
- dieta DASH este o abordare de nutritie dezvoltat de NIH si stiintific validate pentru reducerea tensiunii arteriale prin reducerea aportului zilnic de sodiu.
- În 2019, concluziile unui studiu randomizat efectuat pe mai mult de 19.000 de pacienți hipertensivi, precum cel al unei analize a cunoștințelor recente pe această temă, conduc la recomandarea administrării de medicamente antihipertensive seara, mai degrabă decât dimineața; riscul unui eveniment cardiovascular major ( „moarte de origine cardiovasculară, infarct miocardic, revascularizare coronariană, insuficiență cardiacă sau accident cerebrovascular” ) scade apoi cu 45%.
Note și referințe
- Potrivit jurnalului Prescrire nr . 278 decembrie 2006, conceptul de prehipertensiune este inutil în îngrijire. Riscul cardiovascular crește de la pragul de 115 ⁄ 75 mmHg , dar pragurile tensiunii arteriale pentru care raportul beneficiu-beneficiu al anumitor tratamente este favorabil este de 160 ⁄ 95 mmHg la pacienții fără diabet sau complicații și de 140 ⁄ 80 mmHg la pacienții cu diabet zaharat sau a avut un accident vascular cerebral.
- (în) Brown MA, ML Buddle, Martin A, „ Hipertensiunea rezistentă este cu adevărat rezistentă? „ Sunt J Hypertens . 2001; 14: 1263–1269.
- Whelton PK, Carey RM, Aronow WS și colab. 2017 ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA Ghid pentru prevenirea, detectarea, evaluarea și gestionarea tensiunii arteriale crescute la adulți: rezumat: un raport al Colegiului American de Task Force Cardiology / American Heart Association on Clinical Practice Guidelines , JACC, 2018; 71: 2199-2269
- Prescrire (recenzie) decembrie 2006 / Tome26 n o 278.
- (în) Scott R Garrison , Michael R Kolber , Christina S Korownyk și Rita K McCracken , „ Tinte de tensiune arterială pentru hipertensiune la adulții în vârstă ” , Cochrane Database of Systematic Reviews ,8 august 2017( PMID 28787537 , PMCID PMC6483478 , DOI 10.1002 / 14651858.CD011575.pub2 , citit online , accesat la 13 mai 2019 )
- (în) Luis Carlos Saiz Javier Gorricho Javier Garjón și Mª Concepcion Celaya , „ Obiectivele tensiunii arteriale pentru tratamentul persoanelor cu hipertensiune arterială și boli cardiovasculare ” , Cochrane Database of Systematic Reviews ,20 iulie 2018( DOI 10.1002 / 14651858.CD010315.pub3 , citiți online , accesat la 13 mai 2019 )
- (în) Calhoun DA, Jones D, Textor S. și colab. „ Hipertensiune rezistentă: diagnostic, evaluare și tratament. O declarație științifică a Comitetului pentru Educație Profesională al Asociației Americane a Inimii a Consiliului pentru Cercetarea Hipertensiunii arteriale ” Circ . 2008; 117: e510-e526.
- Rahimi K, Emdin CA & MacMahon S (2015) Epidemiologia tensiunii arteriale și gestionarea sa la nivel mondial . Circ Res. 116 (6): 925-936. doi: 10.1161 / CIRCRESAHA.116.304723
- Cai Y, Zhang B, Ke W și colab. (2016) Asociații ale expunerii pe termen scurt și pe termen lung la poluanții atmosferici cu hipertensiune: o revizuire sistematică și meta-analiză. Hipertensiune. 2016; 68 (1): 62-70. doi: 10.1161 / HYPERTENSIONAHA.116.07218
- Brook RD, Bard RL, Burnett RT și colab. (2011) Diferențele în tensiunea arterială și răspunsurile vasculare asociate cu expunerile la particule fine din mediul înconjurător măsurate la nivel personal versus nivel comunitar . Ocupa Despre Med. 68 (3): 224-230. doi: 10.1136 / oem.2009.053991
- Dvonch JT, Kannan S, Schulz AJ și colab. (2009) Efectele acute ale particulelor de mediu asupra tensiunii arteriale: efecte diferențiale între comunitățile urbane . Hipertensiune. 53 (5): 853-859. doi: 10.1161 / HYPERTENSIONAHA.108.123877
- Brook RD, Sun Z, Brook JR și colab. (2016) Condițiile extreme de poluare a aerului afectează negativ tensiunea arterială și rezistența la insulină: Studiul privind poluarea aerului și bolile cardiometabolice . Hipertensiune. ; 67 (1): 77-85. doi: 10.1161 / HYPERTENSIONAHA.115.06237
- (în) Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J, " Global Burden of hypertension: analysis of worldwide data ", The Lancet , 15 ianuarie 2005, vol. 365, n o 9455, 217-23. .
- (ro) MM Lawes C. Vander Hoorn S, Rodgers A, „ Sarcina globală a bolii legate de tensiunea arterială, în 2001 ” , Lancet , 2008; 371: 1513-1518.
- „Managementul hipertensiunii esențiale și a nivelului de risc cardiovascular: sondaj privind fenomenul național ”, Mounier-Vehier C, Amah G, Covillard J, Arch Mal Cœur Vaiss, 2002; 95; 667-72.
- Statistici privind asigurările de sănătate, hipertensiune arterială și factori de risc asociați: evoluția tratamentelor între 2000 și 2006 [PDF] , octombrie 2007.
- „ Fapte și cifre Hipertensiune , “ Agentia de Sanatate Publica din Canada ,15 mai 2009(accesat la 30 septembrie 2012 ) .
- (în) Loeper J., J. Loeper, domnul Fragny " Rolul fiziologic al siliciului și acțiunea sa antiateromatoasă " în Biochimia siliciului și problemele conexe , al 40-lea simpozion Nobel (G. Bendz I. Lindqvist Eds.) Plenum Press , New York (1978) ( ISBN 0-306-33710-X ) .
- (în) DP Burkitt , „ Bolile occidentale și apariția lor legate de dietă ” , South African Medical Journal , vol. 61, nr . 26,1 st iunie 1982( ISSN 0256-9574 și 2078-5135 , citit online , consultat la 22 decembrie 2017 )
- (în) Pedro Carrera-Bastos , Maelan Fontes Villalba , James H O'Keefe și Staffan Lindeberg , " Dieta și stilul de viață occidental și bolile civilizației " , Research Reports in Clinical Cardiology , vol. 2,9 martie 2011( DOI 10.2147 / RRCC.S16919 , citit online , accesat la 17 martie 2018 )
- Conform lucrărilor profesorului Pierre Menneton, cercetător la Inserm . Vedeți Sare amară Sare și hipertensiune și Mai puțină sare pe farfurii!
- (ro) „ Macrofagele reglează volumul dependent de sare și tensiunea arterială printr-un mecanism de tamponare a factorului de creștere endotelial vascular-dependent de C ”, Machnik, Neuhofer, Jantsch, Dahlmann, Tammela, Machura, Park, Beck, Müller, Derer, Goss, Ziomber, Dietsch, Wagner, van Rooijen, Kurtz, Hilgers, Alitalo, Eckardt, Luft, Kerjaschki & Titze - Nature Medecine ( Rezumatul articolului ).
- „Stevia: nu este vorba doar despre calorii”
- (în) Barnes V. Schneider HR, Alexander CN, Staggers F , " Stresul, reducerea stresului și hipertensiunea în afro-americani: o revizuire actualizată " , J Natl Med Conf. , vol. 89 (7), 1997 iulie, p. 464–476 ( ISSN 0027-9684 , PMID 9220696 , citit online , accesat la 27 februarie 2016 )
- (în) George S. Everly Jr., Jeffrey M. Lating , Un ghid clinic pentru tratamentul răspunsului la stres uman , New York, Springer Science & Business Media,3 decembrie 2012, 488 p. ( ISBN 978-1-4614-5538-7 , citit online ) , p. 488
- Morishita, M., Adar, SD, D'Souza, J., Ziemba, RA, Bard, RL, Spino, C. și Brook, RD (2018). Efectul sistemelor portabile de filtrare a aerului asupra expunerii personale la particule fine și la tensiunea arterială în rândul rezidenților dintr-o instalație pentru seniori cu venituri mici: un studiu clinic randomizat . JAMA medicină internă, 178 (10), 1350-1357.
- profesionale - Urmărirea și îndrumarea femeilor însărcinate în funcție de situațiile de risc identificate , Justificare; A mai 2007 P23-25, 7-79.
- (în) Korrick SA, Hunter DJ, Rotnitzky A, H și Hu Speizer FE, 1999. „ Plumb și hipertensiune într-un eșantion de femei de vârstă mijlocie. » Am. J. Publ. Hlth , 89, 330-335. Notă: plumbul în țesutul osos este un indicator mai bun al expunerii cronice decât plumbul din sânge).
- (în) Diao D, Wright JM, Cundiff DK, F Gueyffier, Farmacoterapie pentru hipertensiune arterială ușoară , Cochrane Database Syst Rev , 2012; (8): CD006742.
- (în) Whelton SP, Chin A, Xin X, He J. " Efectul exercițiului aerob este tensiunea arterială: o meta-analiză a studiilor randomizate, controlate " Ann Intern Med . 2002; 136: 493-503 .
- http://www.has-sante.fr/portail/upload/docs/application/pdf/hta_patient_adulte_synthese.pdf [PDF]
- (ro) Horvath K, Jeitler K Siering U și colab. Efecte pe termen lung ale intervențiilor de reducere a greutății la pacienții hipertensivi, revizuire sistematică și meta-analiză , Arch Int Med , 2008; 168: 571-580.
- Managementul pacienților adulți cu hipertensiune arterială esențială de către Autoritatea Națională Franceză pentru Sănătate (HAS) (citiți online) [PDF] .
- (în) He FJ, Li J, MacGregor GA, Efectul reducerii modeste a sării pe termen este tensiunea arterială: revizuirea sistematică Cochrane și meta-analiza studiilor randomizate , BMJ 2013; 346: F1325.
- (in) Call LJ, Moore TJ, Obarzanek E și colab. „ Un studiu clinic al efectelor tiparelor dietetice asupra tensiunii arteriale. Grupul de cercetare colaborativă DASH » N Engl J Med. 1997; 336: 1117–24. .
- (ro) Yokoyama Y, Nishimura K, Barnard ND. și colab. „ Dietele vegetariene și tensiunea arterială, o metaanaliză ” JAMA Intern Med. 2014. .
- Dieta DASH pentru a opri hipertensiunea
- (ro) Aburto NJ, Hanson S, Gutierrez M, Hooper L, P Elliott, Cappuccio FP. „ Efectul aportului crescut de potasiu asupra factorilor de risc cardiovascular și a bolilor: revizuire sistematică și meta-analize ” BMJ , 2013; 346: f1378. .
- (în) Stabler SN Tejani AM Huynh F, Fowkes C. " Usturoi pentru prevenirea morbidității și mortalității cardiovasculare la pacienții hipertensivi " Cochrane Database of Systematic Reviews 2012, Issue 8 . Artă. N o : CD007653. DOI : 10.1002 / 14651858.CD007653.pub2 .
- Păducel (Crataegus spp.) În tratamentul bolilor cardiovasculare
- Efect antihipertensiv al Trigonella foenum-greacum. Semințe în hipertensiune indusă experimental la șobolani
- Postul intermitent în tulburările cardiovasculare - o prezentare generală
- (ro) Ried K, Sullivan TR, Fakler P, Frank OR, Stocks NP. „ Efectul cacao asupra tensiunii arteriale ” Cochrane Database of Systematic Reviews 2012, Issue 8 . Artă. N o : CD008893. DOI : 10.1002 / 14651858.CD008893.pub2 .
- (în) Megan Zhou, „ Dietele ultra-procesate cauzează consumul excesiv de calorii și creșterea în greutate: un proces controlat aleatoriu internat de consumul alimentar ad libitum ” privind metabolizarea celulară (accesat la 4 iulie 2019 ) .
- (în) Mathilde Touvier, „ Consumul de alimente ultraprocesate și riscul bolilor cardiovasculare: un studiu prospectiv de cohortă (NutriNet-Health) ” pe bmj.com ,29 mai 2019( DOI 10.1136 / bmj.l1451 , accesat la 4 iulie 2019 ) .
- (în) Maira Bes-Rastrollo, „ Asociația între consumul de alimente ultra-procesate și toate cauzele mortalității: studiu prospectiv de cohortă SUN ” pe bmj.com ,29 mai 2019( DOI 10.1136 / bmj.l1949 , accesat la 4 iulie 2019 ) .
- Review Prescribing, nr . 293, martie 2008.
- (în) Vijaya M Musini , Francois Gueyffier , Lorri Puil și Douglas M Salzwedel , " Farmacoterapie pentru hipertensiune arterială la adulți cu vârsta cuprinsă între 18 și 59 de ani " , Cochrane Database of Systematic Reviews ,16 august 2017( DOI 10.1002 / 14651858.CD008276.pub2 , citiți online , accesat la 13 mai 2019 )
- Managementul pacienților adulți cu hipertensiune arterială esențială de către Autoritatea Națională Franceză pentru Sănătate (HAS) [PDF] .
- (ro) Yiannakopoulou ECh, Papadopulos JS, Cokkinos DV, TD Mountlkalakis. „ Aderarea la tratamentul antihipertensiv: un factor critic pentru controlul tensiunii arteriale ” Eur J Cardiovasc Prev Rehabil. 2005; 12: 243-9. .
- (în) Nien-Chen Li, Austin Lee, Rachel A Whitmer Miia Kivipelto, Elizabeth Lawler, E Lewis Kazis și Benjamin Wolozin; Utilizarea blocantelor receptorilor de angiotensină și riscul de demență la o populație predominant masculină: analiză prospectivă a cohortei ; BMJ 2010; 340: b5465, doi: 10.1136 / bmj.b5465 (12 ianuarie 2010).
- (în) Sipahi I, Debanne SM, Rowland DY, Simon DI, Fang JC, blocarea receptorilor angiotensinei și riscul de cancer: meta-analiză a studiilor controlate randomizate , Lancet Oncol 2010; 11: 627-636.
- (ro) Agenția Europeană a Medicamentului concluzionează că raportul beneficiu-risc al antagoniștilor receptorilor angiotensinei II rămâne pozitiv [PDF] , 20 octombrie 2011.
- Lorgeril M , medicamente antihipertensive în prevenirea infarctului și a accidentului vascular cerebral , Éditions Thierry Souccar, paginile 179 și 180 , capitolul 2 .
- (în) Fusako Maehira Kyoko Motomura Nau Ishimine, Ikuko Miyagi Yukinori Eguchi Shoei Teruya, siliciu solubil și nisip de corali suprimă tensiunea arterială ridicată și îmbunătățesc expresia genei aortice aferente la șobolani spontan hipertensivi , Nutrition Research 2011; 31 (2): 147- 156.
- (în) Schwarz K, Ricci BA Punsar S Karvonen M. Relația inversă a siliciului în apa potabilă și ateroscleroza în Finlanda , Lancet (1977) 1: 538-539.
- James PA, Oparil S, Carter BL și colab. 2014 Ghid bazat pe dovezi pentru gestionarea tensiunii arteriale crescute la adulți, raport de la membrii comisiei desemnați la cel de-al optulea Comitet național mixt ( JNC 8 ) , JAMA, 2014; 311: 507-520.
- (ro) Kaplan SL, " Hipertensiune rezistentă " J Hypertens. 2005; 23: 1441-1444.
- (ro) Wolf-Maier K, Cooper RS, H Kramer și colab. „ Tratamentul și controlul hipertensiunii în cinci țări europene, Canada și Statele Unite ” Hypertension 2004; 43: 10-17.
- (ro) Calhoun DA, Jones D, Textor S și colab. „ Hipertensiune rezistentă: diagnostic, evaluare și tratament: o declarație științifică a Comitetului de educație profesională al Asociației Inimii Americane a Consiliului pentru Cercetarea Hipertensiunii arteriale ” Circulation 2008; 117: e510 - e526.
- (ro) Vrijens B, G Vincze, Kristanto P, J Urquhart, Burnier M, " Aderarea la tratamentele medicamentoase antihipertensive prescrise: studiu longitudinal al istoricelor de dozare compilate electronic " BMJ 2008; 336: 1114-1117.
- (în) Sarafidis PA, Bakris GL, " Hipertensiune rezistentă: o privire de ansamblu asupra evaluării și tratamentului " J Am Coll Cardiol. 2008; 52: 1749-1757.
- (în) Esler MD, Krum H, Sobotka PA și colab. „ Denervarea simpatică renală la pacienții cu hipertensiune rezistentă la tratament (The Symplicity HTN-2 Trial): un studiu controlat randomizat ” Lancet 2010; 376: 1903-1909.
- (în) 2007 liniile directoare pentru gestionarea hipertensiunii arteriale .
- (în) 2013 ESH / ESC Guidelines for management of arterial hypertension: The Task Force for management of arterial hypertension of the European Society of Hypertension (ESH) și al Societății Europene de Cardiologie (ESC) , Eur Heart J , 2013; 34 : 2159-2219.
- Managementul pacienților adulți cu hipertensiune arterială esențială - actualizare 2005 , recomandare de bune practici, Haute Autorité de Santé (HAS).
- Hermida RC și colab. Tratamentul hipertensiunii înainte de culcare îmbunătățește reducerea riscului cardiovascular: Procesul de cronoterapie Hygia. Eur Heart J 2019. Publicație online pe 22 octombrie. doi: 10.1093 / eurheartj / ehz754.
- Bowles NP și colab. Cronoterapie pentru hipertensiune. Curr Hypertens Rep 2018 28 septembrie; 20 (11): 97. doi: 10.1007 / s11906-018-0897-4.
- rezumat pe VIDAL , accesat la 1 decembrie 2019