boala Lyme
boala Lyme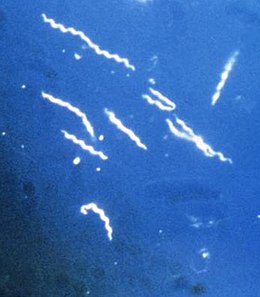 Borrelia burgdorferi , una dintre cele trei variante cunoscute ale bacteriilor parazite care cauzează boala Lyme. Borrelia are o formă caracteristică serpentină și spirală, de unde și numele lor spirochete .
Borrelia burgdorferi , una dintre cele trei variante cunoscute ale bacteriilor parazite care cauzează boala Lyme. Borrelia are o formă caracteristică serpentină și spirală, de unde și numele lor spirochete .
| Specialitate | Boli infecțioase , dermatologie , neurologie și cardiologie |
|---|
| ICD - 10 | A69.2 |
|---|---|
| CIM - 9 | 088,81 |
| BoliDB | 1531 |
| MedlinePlus | 001319 |
| eMedicină | 330178, 965922 și 786767 |
| eMedicină | med / 1346 ped / 1331 neuro / 521 emerg / 588 |
| Plasă | D008193 |
| Incubatie min | 1 zi |
| Incubație maximă | 44 d |
| Simptome | Eritem cronic migran , oboseală , cefalee , artralgie , mialgie , fasciculare , parestezie , vertij , aritmie cardiacă , durere neuropatică cronică ( d ) , febră , nevrită , meningită , meningoencefalită ( en ) , miocardită , artrită , encefalomielită ( en ) și cardiomiopatie hipertrofică |
| Boala transmisă | Transmiterea prin căpușe ( d ) , Ixodes pacificus și Ixodes scapularis |
| Cauze | Borrelia burgdorferi |
| Medicament | Ceftriaxonă , cefuroximă , amoxicilină , doxiciclină și azitromicină |
| Pacient din Marea Britanie | Boala Lyme-pro |
Boala Lyme este o boală cu transmitere vectorială și zoonoze (boli infectioase care afecteaza oameni si multe animale). Boala Lyme este numit după orașele Lyme și Old Lyme , două orașe din Statele Unite , în statul din Connecticut , unde a fost raportată pentru prima dată în 1975 și a identificat în 1977. transmise de căpușe bastoane ac greu Ixodes este o boală bacteriană cauzată de borrelia ( Borrelia burgdorferi , limitată , predominantă în America de Nord).
Expresia borrelioza Lyme desemnează adesea „boala Lyme europeană”, datorită unei diversități mai mari de borrelii (în principal Borrelia garinii , B. afzelii ... sau B. burgdorferi în sens larg). Boala Lyme și borrelioza Lyme sunt adesea sinonime, datorită lui Borrelia burgdorferi în sens larg. Celelalte borrelioze se numesc febre recurente (cosmopolite transmise de păduchi și regionale de căpușe moi ).
Boala se caracterizează printr-o mare diversitate (genetică, epidemiologică, clinică și diagnostică) deoarece este multi- organică (care poate afecta diverse organe) și multi-sistem , care poate afecta diverse sisteme, prin urmare manifestări clinice polimorfe (cutanate, reumatologice și neurologice ). Se extinde, devenind cea mai frecventă boală transmisă de vectori transmisă oamenilor din emisfera nordică.
În aproape 90% din cazuri, este tratat eficient cu antibioterapie timp de 2 până la 4 săptămâni. Netratată, poate evolua pe parcursul mai multor ani, trecând clasic prin trei etape mai mult sau mai puțin diferențiate, uneori intercalate cu perioade de latență și care se pot suprapune pentru anumite simptome. După o posibilă fază inactivă, boala poate lua, într-o manieră acută sau cronică, forme mai cutanate, articulare sau neurologice.
Existența și semnificația formelor care nu sunt vindecate prin tratament standard sau atribuirea patologiilor cronice bolii Lyme, pun problema „bolii Lyme cronice”, complexitatea diagnosticului clinic, interpretarea problematică a testelor serologice, liniile directoare contradictorii pentru diagnostic, tratament și gestionarea antibioticelor a bolii cronice Lyme alimentează o controversă societală cunoscută sub numele de Lyme War în Statele Unite sau Lyme Scandal în Franța.
Istoria bolii
Borrelioza există de multă vreme:
- potrivit resturilor de ADN bacterian găsite în cadavrul său, primul om despre care se știe că a fost infectat cu Borrelia burgdorferi este Ötzi , acum aproximativ 5.300 de ani;
- istoria evolutivă a lui B. burgdorferi în America de Nord a fost reconstruită, sugerând prezența sa de cel puțin 60.000 de ani, cu mult înainte ca oamenii să ajungă în America;
- mai multe linii foarte vechi și larg distribuite (inclusiv în America de Nord) au găsit recent condițiile pentru dezvoltarea epidemiei (Walter și colab. , 2017); diversitatea și distribuția lor largă infirmă ipoteza unei apariții legate de modificările genetice recente (chiar și de manipularea genetică (în 2019 sunt în curs discuții în Statele Unite pentru a ști dacă boala Lyme a fost folosită ca armă biologică).); a bolii Lyme este, fără îndoială, rezultatul tulburărilor antropice ale ecosistemelor și ale climatului care au favorizat focarele de căpușe și / sau bacterii și un număr tot mai mare de infecții umane;
- boala își ia numele din orașul Lyme ( Connecticut ) unde a fost raportat în 1975 ca fiind identificat ca urmare a mușcăturii de căpușe în 1977. Dar majoritatea manifestărilor sale fuseseră deja descrise în Europa, până la sfârșitul secolului al XIX-lea. al X- lea, dar rar.
Primele descrieri în Europa
- În 1883 , un medic german, Alfred Buchwald, a descris (în Breslau ) o anomalie a pielii care pare a fi ceea ce se numește astăzi acrodermatită atrofică cronică , dar Buchwald nu a legat-o de mușcătura de căpușă, iar acest simptom nu va fi prezent în Lyme (unde borrelia dominantă este diferită de cele găsite în Eurasia);
- În 1909 , Arvid Afzelius (dermatolog suedez) a remarcat apariția unei alte leziuni cutanate în formă de inel, uneori în urma unei mușcături de căpușă Ixodes și pe care a numit-o eritem migrans . În 1913, Bruce Lipschutz (dermatolog austriac) l-a numit eritem cronic de migrant.
- În 1922 , medicii francezi Garin și Bujadoux au asociat această leziune dermatologică cu un atac mai general de paralizie „mai mult sau mai puțin grav, uneori fatal, în urma mușcăturii de căpușe” ( Ixodes hexagonus ). Cei doi francezi atribuie această meningoradiculită limfocitară (uneori asociază meningita și polinevrita ) unui „virus” care ar trebui căutat nu în sânge, ci în țesutul nervos.
- În 1934 , în Germania, eritemul migrant a fost descris în asociere cu leziuni articulare.
- În 1941 , germanul Alfred Bannwarth (de) a asociat leziuni articulare cu meningo-radiculită de tip limfocitar ( sindromul Bannwarth, uneori redenumit sindromul Garin-Boujadoux-Bannwarth ).
- În 1951 , efectele benefice ale penicilinei asupra acestor condiții sugerează o origine bacteriană.
Redescoperit în Statele Unite
În 1969 , a fost publicat în Statele Unite primul caz documentat de eritem cronic al migranților, care a avut loc la un vânător din pădure.
În 1975 , două mame din orașul Lyme cu copii diagnosticați cu artrită reumatoidă juvenilă au observat că mulți alți copii din oraș au avut probleme similare. Alertată, o echipă de epidemiologi de la Universitatea Yale , condusă de Allen Steere, a evidențiat rapid o situație atipică:
- prevalența oligoartritei în această comună a fost de o sută de ori mai mare decât cea a artritei reumatoide juvenile din Statele Unite;
- noile cazuri erau mai numeroase vara și erau clar împărțite în focare geografice;
- 25% dintre pacienți au avut o asociere cu eritem cronic.
Allen Steere (în) a numit atunci boala „boala sau artrita Lyme” numele orașului, atribuindu-l unei transmisii prin căpușă într-un articol publicat în 1977.
De la căpușe la bacterii
În 1977 , mușcătura căpușei Ixodes dammini (acum Ixodes scapularis ) a fost raportată într-un caz uman de eritem cronic migrator.
În 1982 , Willy Burgdorfer a izolat bacteriile spirochete responsabile de boală în tractul digestiv al I. scapularis , cunoscut sub numele de „căpușă de cerb” în America de Nord. După inocularea în iepure, arată că acest spirochet poate provoca eritem migrans. De asemenea, el a observat o reacție puternică între serul pacienților și bacterii. În onoarea sa, această bacterie va fi numită Borrelia burgdorferi în 1984 . În același timp, spirochete identice sau similare au fost detectate în Europa (Elveția), în căpușele Ixodes ricinus .
Responsabilitatea acestui spirochet va fi confirmată prin izolarea acestuia din sânge, piele și lichidul cefalorahidian al pacienților cu boală Lyme.
În 1984, dermatologul german Klaus Weber a arătat o creștere a anticorpilor de tip IgG în sângele pacienților cu acrodermatită atrofică cronică , stabilind astfel o primă relație între manifestările timpurii și tardive ale bolii.
Etiologie
Agenți
Sunt încă bacterii din genul Borrelia , clasificate printre spirochete datorită caracterului lor serpentiform și spiralat.
Borrelia burgdorferi sl ( sensu lato) desemnează un „complex” de aproximativ 30 de specii, dintre care mai multe sunt patogene pentru oameni. Cele trei principale fiind: Borrelia burgdorferi ss ( sensu stricto ), B. garinii , B. afzelii . La începutul XXI - lea metodesecolul al geneticii moleculare au fost utilizate (tipizare moleculara de bacterii) pentru a detecta noi specii patogene pentru om: ca B. spielmanii sau B. bavariensis Eurasia sau B. bissettii Eurasia, America, Australia .
De asemenea, s-a arătat (în 2016) că anumite tulpini ale aceleiași specii de Borrelia sunt mai patogene pentru oameni decât altele.
Oricare ar fi specia de Borrelia implicată, atacul inițial se poate manifesta (uneori) prin eritem migrans; altfel evoluțiile diferă. Asocierile nu sunt absolute, ci preferențiale, explicând parțial predominanța geografică a anumitor forme complicate ale bolii.
- În America de Nord , B. burgdorferi ss ( sensu stricto ) predomină aproape exclusiv, provocând în principal artrită Lyme și dureri reumatice (dar întotdeauna fără acrodermatită ).
- În Eurasia , B. burgdorferi ss este mai rar, în timp ce B. burgdorferi sl ( sensus lato ) predomină, vizând și alte organe. În Europa, cei mai frecvenți doi agenți sunt Borrelia garinii care cauzează în principal leziuni neurologice sau „neuroborrelioză” și Borrelia afzelii , care provoacă în principal leziuni cutanate, în special acrodermatita atrofică cronică . Tipul bacteriilor poate varia în spațiu și timp, dar, de exemplu, s-a făcut o analiză a genospeciei la 710 căpușe îndepărtate din ianuarie până în decembrie 2009 de pe pielea soldaților germani care se antrenează în zona Seedorf (nord-vestul Germaniei): 84% din borrelia erau din specia B. afzelii , 11% erau B. burgdorferi , 3% erau B. garinii și 3% erau B. spielmanii (notă: 99,2% din căpușe erau I. ricinus , 0,7% erau I. hexagonus și 0,1% H . concinna ).
Vectori
CăpușeCei Vectorii sunt , în principal căpușe din genul Ixodes . Acești vectori majori au în comun faptul că au un ciclu de transmisie cu trei gazde succesive, în păduri sau pajiști umede, de 2 până la 7 ani, în funcție de specie și climă. În America de Nord, vectorul principal este Ixodes scapularis [ = I. dammini ], în nord-est și Midwest. Toate etapele, în special nimfele și femelele adulte, pot mușca oamenii. Ixodes pacificus , sursa a aproximativ 5% din cazurile raportate în Statele Unite, se găsește în vest. Eficacitatea sa patogenă asupra oamenilor este mai scăzută (doar stadiul adult îl ustură pe oameni).
În Eurasia și în special în Europa, principalul vector este Ixodes ricinus . Este predominant în regiunile împădurite, mușcând oamenii în toate etapele (larve și nimfe primăvara, adulți la sfârșitul verii).
În Eurasia temperată și rece, în special în Asia și în majoritatea fostei URSS , principalul vector este Ixodes persulcatus .
Anumiți artropode care suge sânge, cum ar fi muștele calului , țânțarii etc. ar putea fi vectori potențiali ai Lyme. Acest posibil rol al vectorului accesoriu este în discuție.
Relațiile dintre căpușe și borreliaProporția de căpușe infectate variază foarte mult în funcție de stadiul de dezvoltare, specii, anotimpuri și regiuni: mai puțin de 2% din I. pacificus în California, până la 30% din căpușele infectate în Franța, 60% în Austria și 100% în Long Island .
În Franța, un studiu realizat în 2021 de INRAE arată că 15% din căpușele care mușcă oamenii sunt purtători de bacterii Borrelia bugdorferi sensu lato .
Bacteria se dezvoltă în două etape: se înmulțește mai întâi în intestinul mediu al larvei , în acest stadiu, bacteria este „ nemotivă ”, adică incapabilă să se miște singură. Apoi, într-o a doua fază, sub efectul mesei de sânge (de la o primă gazdă mică de rozătoare), bacteria devine mobilă și capabilă să pătrundă în hemocoelul căpușei și să ajungă la „glandele salivare” ale căpușei. sau căpușă adultă.
De acolo, trece în salivă și este injectat în următoarele gazde (mamifer, pasăre, reptilă ...). Acest lucru explică de ce, în general, prin mușcătura unei nimfe de căpușe și nu prin mușcătura unei larve, bacteria este transmisă mamiferelor mari.
În mod excepțional, bacteriile se pot răspândi și în ovarele căpușei, ceea ce dă naștere la așa-numita transmisie transovariană „verticală”, căpușa transmitând bacteriile direct descendenților săi. Acest lucru explică de ce, în aceste cazuri, o larvă de căpușe poate fi infecțioasă, chiar înainte de a fi făcut o masă de sânge.
În 2017, INRA a lansat un proiect științific cetățean pentru o mai bună cunoaștere a vectorilor bolii Lyme, în legătură cu planul național de control al bolii Lyme. O aplicație pentru smartphone permite în special fiecărui cetățean să raporteze mușcăturile de căpușe și sunt invitați să trimită căpușe la laboratoare pentru a analiza și cunoaște mai bine distribuția speciilor vectoriale și Borrelia.
Rezervoare
Rezervorul de borrelia constă din rozătoare mici, principalele căpușe gazdă în stadiul de larve sau pupe. În acest stadiu inițial, larvele și pupele se hrănesc mai întâi cu aceleași specii de rozătoare mici. La începutul verii, nimfele infectate își infectează gazda, iar la sfârșitul verii gazda infectată infectează larvele. Larvele infectate mută , pupează , iar ciclul începe din nou în anul următor. Acest ciclu inițial este esențial pentru menținerea borreliei în natură.
Pe măsură ce continuă să se dezvolte (de la nimfă la adult), căpușele contaminate transmit bacteriile către alte gazde (rozătoare, mamifere mari, păsări, uneori reptile). În acest moment, căpușele se reproduc și ciclul începe din nou. Această parte a ciclului este esențială pentru întreținerea căpușelor, dar nu și pentru borrelia .
Speciile care joacă un rol real de rezervor pot varia între țări și regiuni. În Europa, au fost identificate peste 300 de specii în acest fel: în principal rozătoare mici, dar și mamifere de dimensiuni medii (vulpe, iepure etc.) sau mamifere de dimensiuni mari, cum ar fi căprioarele sau chiar păsările. Aceste specii de zăcământ sunt cele ale animalelor sălbatice care trăiesc în zone împădurite, tufișuri, pajiști, umede și temperate ... în contact regulat și permanent cu habitatul obișnuit al căpușelor. Ciclurile europene par mai complexe și mai variate decât în America.
În America de Nord, spre deosebire de Europa, speciile predominante de rezervoare se remarcă mai clar. De exemplu, în nord - est și Midwest: a șoarecele alb cu picioare și cerb cu coada alba . Păsările migratoare ar putea juca un rol în răspândirea căpușelor în Canada.
Animalele domestice pot fi, de asemenea, infectate, în special câini, oi, bovine și cai, care pot prezenta leziuni articulare (cai) sau rinichi (câini) spre deosebire de speciile sălbatice cu infecții invizibile.
Omul care intră în acest ciclu, expunându-se la căpușe, este de fapt o serie terminală accidentală de căpușe.
Co-infecții
O singură căpușă poate injecta până la cinci agenți patogeni diferiți în gazda sa, împreună sau într-un mod întârziat, co-infecția cu mai multe specii de Borrelia în căpușe, chiar parând a fi regula, mai degrabă decât excepția.
Astfel, posibile co-infecții transmise de căpușe la oameni sunt:
- în Statele Unite , anticăpușe scapularis Ixodes de multe ori transmite , de asemenea , Anaplasma phagocytophilum (agent al Erlichioza umane ), și mai puțin frecvent Babesta microti (agent de babesioza ), Borrelia miyamotoi , Borrelia mayonii (agenți de recidivează tic-suportate de febra ).
- în Europa , căpușa Ixodes Ricinus poate transmite, de asemenea, Anaplasma phagocytophilum și Babesia microti, agent de babezioză, precum și encefalita de căpușă (cauzată de un virus);
- în Asia sunt descrise și coinfecțiile.
Agenții cunoscuți, în afară de Borrelia, provoacă în general simptome nespecifice (cefalee, dureri articulare și musculare, oboseală etc.) și o febră mai mare decât în boala Lyme.
Impactul real asupra sănătății altor potențiali agenți patogeni care ar constitui un „patobiom” al căpușei este încă puțin înțeles. Potrivit lui Johnson et al. (2014), coinfecțiile ar putea, cel puțin parțial, să explice variabilitatea severității și a manifestărilor clinice, uneori cronice, observate în expresia bolii Lyme;
Metode de contaminare
Mușcăturile de căpușe
Oamenii se contaminează atunci când întâlnesc căpușe vectoriale (contaminate), care se găsesc în special în zonele împădurite umede cu tufișuri stufoase; din primăvară până la începutul toamnei. Acestea sunt situate în covorul vegetal la mai puțin de un metru înălțime.
Ei vânează „în căutarea” prin detectarea prezenței unei gazde din apropiere folosind senzori sensibili la CO 2 , căldură și substanțe biochimice ( organul lui Haller ).
Odată ajuns pe corpul gazdei, o căpușă caută zone fierbinți și umede, cum ar fi pliurile corpului: la om, cotul cotului sau genunchiului, axila, zona inghinală ... Poate trece sub îmbrăcăminte și ajunge la pielea unde este fixată. de tribuna sa pentru a-și face sângele.
Această masă de sânge durează 3 până la 5 zile. Transmiterea are loc în timpul mesei, prin trecerea bacteriilor din tractul digestiv al căpușei în glandele sale salivare. Saliva și bacteriile sunt inoculate în epidermă , nu direct într-un vas de sânge. Această progresie nu începe decât după mușcătura căpușei, durează câteva ore până când devine contaminantă. De asemenea, o căpușă care este îndepărtată destul de repede nu transmite boala.
Riscul de a dezvolta boala Lyme după mușcătura de căpușe este de ordinul 1 până la 5%. Doar o treime dintre pacienții cu boală Lyme au cunoscut sau amintit o mușcătură de căpușă.
Alții
Transmiterea directă mamă-copil în uter este posibilă atunci când mama este infectată în timpul sarcinii. Boala nu are efect asupra fătului dacă mama este tratată cu antibioterapie adecvată.
Celelalte moduri de transmitere nu au fost demonstrate: de la persoană la persoană (prin atingere, sărutare sau sex), prin aer, apă, mâncare, alăptare, transfuzie de sânge etc.
Nu există riscul de contaminare directă de la un animal de companie infectat.
SUA CDC recomanda ca pacientii cu Lyme , o infecție activă în timpul tratamentului cu antibiotice pentru a nu dona sânge, ca și cei care au terminat tratamentul lor pot fi donatori. În Franța, atitudinea este similară (amânare temporară).
Epidemiologie
Data curenta
PrevalentaBoala Lyme există pe toate continentele, dar este predominantă în zona temperată a emisferei nordice, unde este principala boală vectorială (inclusiv în Europa). Boala afectează mai mulți copii mici și cei peste 45 de ani, cu un vârf de frecvență corespunzător activității căpușelor (începutul primăverii până la sfârșitul toamnei). Zonele nordice și de mare altitudine sunt din ce în ce mai afectate, fără îndoială, deoarece se încălzesc .
În Statele Unite , aproape 30.000 de cazuri sunt raportate la CDC în fiecare an , dintre care 95% se află în 14 state de nord-est și midwest , dar studiile estimează că numărul cazurilor diagnosticate este de ordinul a 300 000, cu aceeași distribuție geografică. . Prevalența bolii crește și în Canada , demonstrată în special prin monitorizarea serologică la câini; în 2019, s-a estimat că aproximativ o treime din cazuri au fost raportate în zonele de apariție a bolii în Canada.
În Europa , incidența sa crește cu un gradient sud-nord și vest-est, în general între o latitudine de 35 ° nord și 60 ° nord și sub o altitudine de 1300 m . Se estimează la 65.000 de cazuri pe an, distribuite eterogen, cu un maxim în Slovenia și Austria cu peste 100 de cazuri la 100.000 de locuitori.
În Belgia , din 2000 până în 2016, în medie, 200 până la 300 de persoane au fost spitalizate pe an pentru această boală; aproape 10.000 văd un medic generalist pentru eritemul migrant .
În Elveția , ar exista 200 până la 600 de consultații pe an pentru noi cazuri de boală Lyme (estimare pentru 2008-2018).
În Franța , în 2005 au existat 43 de cazuri estimate la 100.000 de locuitori. Această rată a crescut la 84 [70-98] cazuri la 100.000 de locuitori în 2016 , dar cu o incidență care variază foarte mult în funcție de regiune: boala pare excepțională pe marginea mediteraneană (climatul este prea uscat pentru vector), dar atinge peste 100 de cazuri la 100.000 de locuitori în Est și Limousin și poate depăși 200 de cazuri la 100.000 de locuitori în anumite regiuni, conform rețelei Sentinelles în 2018.
Activități riscantePlimbările prin pădure, campingul, grădinăritul, activitățile naturalizate, vânătoarea, munca agricolă și în special silvicultura expun oamenii la boală:
- din 2975 lucrători agricoli și forestieri testați în estul Franței la începutul anilor 2000, 14,1% avuseseră deja cel puțin un contact cu borrelioza Lyme și 3,4% cu virusul encefalitei . Vârsta, ocupația și locul de reședință au influențat în mod semnificativ statutul lor HIV: 17,5% dintre exploatatorii forestieri erau HIV pozitivi. Seroprevalența în Alsacia (26,9%) și Lorena (16,5%) a fost semnificativ mai mare decât în celelalte regiuni; În mod similar, seroprevalența virusului encefalitei transmise prin căpușe a fost mai mare în Alsacia (5,5%), dar ratele de seroprevalență pentru aceste două infecții au variat în funcție de suprafețele forestiere.
- Din 310 forestieri belgieni (studiu din 2018), 21,6% au fost seropozitivi pentru boala Lyme. Cei care au fost cel mai adesea în păduri sau care au raportat mai mult de 100 de mușcături au fost cei mai afectați. Intensitatea mușcăturilor și utilizarea măsurilor de protecție au redus rata de seroprevalență, în timp ce cantitatea de umbră aruncată de copaci pe sol a crescut-o.
- Dintre cei 181 de pădurari italieni din regiunea Friuli-Venezia Giulia (nord-estul Italiei extreme), la începutul anilor 2000 , prevalența serologică a borreliozei Lyme era de 23,2% (comparativ cu 0,6% pentru virusul encefalopatiei transmise prin căpușe și 0,6% pentru ehrlichioză ). Munca la poalele și grădinăritul din nord-estul regiunii și o istorie multiplă de mușcături de căpușe au crescut riscul bolii Lyme. Aceste date susțin un factor de peisaj ecologic ( eco-epidemiologic ).
Notă: Factorii de risc au fost similari pentru borrelioza Lyme diagnosticată prin testarea Western blot sau pe baza istoricului clinic.
Sinteza epidemiologică
Epidemiologia bolii Lyme este cea a unei zoonoze „cu focare naturale”, adică a cărei distribuție este neregulată cu zonele endemice localizate, separate prin zone mai mult sau mai puțin libere (la scară națională - diferențe regionale - ca la scară regională - diferențe locale - etc. ).
Această zonare fluctuează în timp și spațiu, în funcție de condițiile climatice și ecologice, de anotimp, de numărul și de mișcarea gazdelor (păsări și mamifere mari în special ...) care transportă căpușe și / sau borrelii.
Progresia bolii din anii 1970 rezultă în principal dintr-o creștere a incidenței și o extindere a zonelor afectate și mai puțin dintr-o îmbunătățire a detectării și supravegherii.
Factori de apariție
Prevalența crescută a acestei boli poate rezulta din evoluția genetică a agenților, vectorilor și gazdelor, în raport cu schimbările din ecosisteme.
De încălzire globală rezultate la temperaturi mai ridicate minime ( de noapte și de iarnă) și izvoare anterioare, care sună , probabil , pe distribuția locală a căpușelor, densitatea populației lor și rata de supraviețuire.
În plus față de acest fenomen global, există dezvoltare forestieră și agricolă: drenaj , fragmentare a pădurilor și a peisajului , tăiere clară , reîmpădurire etc. Aceste activități umane pot perturba dinamica populațiilor fauniste și echilibrele sylvocynégétique .
Aceste procese reduc biodiversitatea , considerată ca un element stabilizator. Ele se manifestă printr-o creștere a densității vertebratelor domestice și sălbatice (gazde de rezervor competente) cu o scădere a prădătorilor lor mari.
America de NordDe exemplu, în America, -picioare-albe cerb si soareci-picioare-albe (gazde primare pentru vector Lyme căpușelor) au experimentat creșteri rapide ale densității.
În nord - est, XVII - lea secol la începutul XIX - lea secol, coloniștii eliminate suprafețe întinse de păduri pentru activități agricole , cu dispariția virtuală de cerb și prădătorilor lor. La sfârșitul XIX - lea lea, regiunea a fost industrializată și agricultura scade; terenurile abandonate sunt împădurite, habitat favorabil înmulțirii căprioarelor cu coadă albă. În timpul XX - lea secol, această reîmpădurirea este însoțită de o dezvoltare rezidențială tramvai în zona împădurită. Condițiile sunt apoi coapte pentru o apropiere permanentă mai mare șoareci-căprioare-căpușe-oameni.
EuropaÎn Europa, ca și în America de Nord, o prezență umană crescută în pădure sau la marginea pădurii (habitat periurban, activități de vânătoare sau de agrement etc.) crește posibilitatea contactului dintre căpușe, oameni și animalele lor domestice. (câine, cal ...).
Contextul războiului și al războiului civil ar putea favoriza, de asemenea, acest tip de zonoză; astfel, în Serbia , la scurt timp după începerea războaielor cunoscute sub numele de Războaiele Iugoslaviei , s-a observat o creștere puternică a cazurilor de borrelioză a lui Lyme.
Globalizării , comerțul internațional și turismul joacă de asemenea un rol, distribuția geografică a gazde și paraziți. De exemplu, în Franța, un nou animal de companie , veverița coreeană sau șmecherul siberian , eliberat în sălbăticie de proprietarii săi, a fost suspectat de a fi un nou gazdă de rezervor, deoarece s-a adaptat rapid: una dintre cele mai mari populații de șmifturi (între zece și douăzeci mii de indivizi) se găsește astfel în pădurea Sénart .
Fiziopatologie
Reacții imune
După inoculare, cu excepția cazului de alergie la saliva de căpușe, există puțină reacție inflamatorie imediată, deoarece borrelia își poate modifica antigenele de suprafață, proteinele de suprafață externe sau Osp (FA) și poate scăpa de primele apărări imune. Dacă nu sunt tratate, acestea difuzează local în piele de la locul inoculării ( eritem migrans ).
Apoi se difuzează prin sânge către țesuturile articulare, neurologice și cardiace. La subiectul imunocompetent , după câteva săptămâni sau luni, răspunsurile anticorpilor controlează de obicei infecția diseminată, chiar și fără tratament, iar simptomele scad.
La speciile din rezervorul de borrelia, cum ar fi șoarecii, infecțiile nu par să fie patogene în ciuda persistenței pe tot parcursul vieții bacteriei, sugerând că sistemele imune ale unor gazde sălbatice au co-evoluat cu bacteriile pentru a o „tolera”.
Oamenii nu sunt o gazdă naturală; sistemul său imunitar rămâne activat până când bacteriile sunt eliminate (bacteriile pot persista mult timp în siturile situate în diferite țesuturi). Această persistență și semnificația sa medicală în diferite țesuturi sunt discutate. Netratate, bacteriile au fost demonstrate la ani de la inoculare, în special în leziunile târzii ale pielii ( acrodermatită atrofică cronică sau ACA).
S-a confirmat recent (2019) că, în unele cazuri, chiar și după un tratament antibiotic intens și pe termen lung, bacteriile pot persista mult timp în organism, în diferite organe (de exemplu , creier , inimă , rinichi și ficat ), în formă de agregate (de tip biofilm ) protejate de sistemul imunitar de alginat .
Această persistență este observată și în modelul animal ( in vivo , la șoareci imunocompetenți , câini și primate neumane în care s-a găsit o formă de B. burgdorferi care a supraviețuit tratamentului cu antibiotice.
În macaci și rhesus și la șoarecii infectați în mod voluntar, am demonstrat recent în mod clar această persistența vie și metabolic activ Borrelia , după un tratament cu antibiotice presupune că ar fi ei eradicat.
Studiile la om au furnizat, de asemenea, dovezi clinice pentru existența unei forme cronice a bolii Lyme care poate fi explicată prin infecția spirochetală persistentă, de exemplu la 3 luni după tratamentul pentru paralizia facială , în tendoane., Într-un caz de artrită Lyme cronică sau la pacienți ale cărei simptome au persistat după tratamentul cu antibiotice.
La om, infecția nu creează imunitate de protecție, chiar dacă anticorpii sunt încă prezenți.
Istoria naturală a bolii
Clasic, boala evoluează în trei faze, nu obligatorii. Fiecare fază poate fi revelatoare sau poate fi încurcată cu alta, cu apariții sau remisiuni în fiecare fază. Pe lângă variațiile în funcție de zonele geografice (America și Eurasia), boala este, de asemenea, variabilă în funcție de pacienți (unii prezintă doar faza primară, alții faza terțiară).
Faza primară, sau faza timpurie localizată, care apare la 3 până la 30 de zile după inoculare, este o fază cutanată, reprezentată de eritem migrans. În 20-30% din cazuri, aceasta este absentă sau trece neobservată.
Faza secundară, sau diseminată precoce, se manifestă în săptămânile sau lunile de după inoculare. Poate fi revelator (apare primul). În funcție de caz (germenul cauzal legat de aria geografică), tulburările pot fi neurologice, articulare, cardiace sau cutanate.
Aceste prime două faze sunt uneori grupate într-o singură fază numită timpurie, mai ales în Europa, deoarece tulburările sunt diverse (o varietate mai mare de borrelii). Boala Lyme se prezintă ca un întreg polimorf (boli aparent diferite). În timp ce în America de Nord, boala Lyme se prezintă mai mult într-o formă comună, simplă sau predominantă.
Faza terțiară are loc la luni sau ani după inoculare. Este un semn al unei infecții persistente sau renaștere, poate fi, de asemenea, revelator. Aceste forme tardive sunt recunoscute atunci când formează seturi tipice și coerente din punct de vedere clinic și biologic. Acestea sunt discutate sau controversate atunci când clinica nu este caracteristică și biologia nu este validată.
Forme clinice
Existența și importanța formelor asimptomatice este în discuție. Frecvența acestora ar fi de ordinul a 5% dintre subiecții seropozitivi în zonele endemice și până la 20% la populațiile cu risc (lucrători forestieri). Aceste cazuri asimptomatice ar indica un contact vechi cu bacteriile sau o infecție veche care s-a vindecat.
Faza primară
Este o fază timpurie și locală, care produce eritemul caracteristic migrans , dar nu sistematic. Corespunde unei infecții inițiale a pielii, localizată în jurul punctului mușcăturii.
Această leziune apare după 3 până la 30 de zile mai târziu. Se găsește cel mai adesea în membrele inferioare sau în partea inferioară a trunchiului; mai rar la cap (copii mici).
Este un eritem inelar cu o margine activă care se extinde centrifugal, în timp ce centrul se curăță cu o mică pată roșie centrală (continuare a mușcăturii de căpușe). Diametrul inițial al inelului este de câțiva cm, apoi până la 15 cm în medie, care poate depăși 20 cm (a fost publicat un caz de 70 cm).
Acest eritem migrans poate avea unele diferențe între forma sa americană și cea europeană.
Formă europeanăLeziunea este unică, ușor caldă, dar nedureroasă și fără mâncărime. În Europa, unde boala este mai des cauzată de B. afzelii sau B. garinii , inflamația este în general mai puțin intensă în acest stadiu decât în America de Nord, iar creșterea (migrarea) eritemului este adesea mai lentă.
Acest eritem migrans este de obicei izolat, fără febră, fără sindrom inflamator. Mai rar, pot exista semne de diseminare precoce cu febră, durere, tulburări neurologice.
Formă americanăSe face adesea din leziuni multiple. Partea centrală rămâne roșie sau întunecată și devine mai indurată . Marginea sa exterioară rămâne, de asemenea, roșie, dar mai rar, porțiunea de piele dintre centru și margine revine la o culoare normală. Uneori, la locul mușcăturii apare o necroză centrală sau o veziculă, posibil cu mâncărime intensă persistentă, dacă boala nu a fost tratată devreme.
Mai des decât în Europa, pot exista semne de diseminare precoce cu febră, durere, tulburări neurologice.
Atunci când sunt prezente aspectele caracteristice ale acestor două forme, eritemul migrans este practic patognomonic și este suficient în sine pentru diagnostic.
Acest eritem migrans se rezolvă spontan în decurs de 4 până la 6 săptămâni. Cu tratamentul precoce, progresia este mai rapidă: leziunea dispare în mai puțin de o săptămână, iar boala nu progresează către forme mai complicate.
Faza secundară
Apare cel mai adesea de la câteva săptămâni la câteva luni după inoculare, când leziunea inițială a rămas absentă sau a trecut neobservată sau fără antibioterapie adecvată.
Această etapă corespunde diseminării bacteriene, urmată de concentrarea asupra anumitor țesuturi.
Manifestările sunt dominate în Europa de tulburări neurologice („neuroborrelioză”) și în America de tulburări reumatologice („artrita Lyme”). Mai rar, se întâlnesc tulburări cardiace, cutanate și oculare.
Dacă faza primară este absentă (faza secundară revelatoare), diagnosticul poate fi confirmat prin combinația de argumente clinice, epidemiologice și biologice (în acest stadiu, infecția activă este de obicei detectabilă în lichidul cefalorahidian și la testele serologice. Relevant, mai bine decât în faza a treia).
NeuroborreliozăIncidența acestor neuroborrelioze (forme neurologice ale bolii Lyme) variază în funcție de țară și regiune. În Europa, mai mult de 15% din neuroborrelioza se găsește în rândul bolilor Lyme, în timp ce în Statele Unite, această proporție nu depășește 8%.
În Europa, variază și în funcție de regiune, la 100.000 de locuitori: Danemarca 0,5 cazuri, Suedia 1 caz, Germania 3 cazuri, Alsacia 10 cazuri.
Cele mai frecvente forme (70 până la 80% din neuroborrelioză) sunt meningoradiculita ( polinevrita cu infecție a lichidului cefalorahidian ). Ele apar după 3 săptămâni până la mai mult de 3 luni după mușcătura căpușei.
Acestea sunt în primul rând tulburări senzoriale, mai des decât motorii, în zona eritemului migrans. Durerile sunt severe (arsuri, rupere), adesea pe timp de noapte recrudescență și provoacă insomnie. Aceste dureri nu au întotdeauna o cale de rădăcină strictă. Pot fi asociate leziuni ale nervilor cranieni , manifestate în principal prin paralizie facială periferică, bilaterală într-o treime din cazuri.
Neuroborrelioza este cea mai frecventă cauză de paralizie facială periferică la copii.
Mai rar, în 0,5 până la 8% din cazuri, putem găsi meningită acută , mielită acută , encefalită acută .
În aceste manifestări neurologice acute sau subacute, diagnosticul se pune prin studierea lichidului cefalorahidian (CSL). Puncție lombară pentru a confirma meningită limfocitară . Serologia LCS este asociată cu căutarea sintezei intratecale a anticorpilor specifici.
La copiii cu paralizie facială periferică, o serologie sanguină pozitivă este considerată suficientă pentru a confirma diagnosticul și a prescrie antibioterapie.
Radiculita hiperalgezică este rezistentă la analgezicele obișnuite. Pot dispărea spontan în câteva săptămâni sau luni. Acestea cedează mai repede în câteva zile, cu antibioterapie adecvată.
Artrita LymeManifestările articulare au fost la originea redescoperirii bolii în Statele Unite, unde sunt mai frecvente (60% dintre pacienți) decât în Europa (10-15%). Poate fi văzut la orice vârstă, dar mai des la copii.
În Europa, acestea sunt devreme (câteva zile până la câteva săptămâni după inoculare) și de cele mai multe ori se vindecă spontan. În America, acestea sunt mai târziu (6 luni în medie până la 2 ani), pentru a deveni mai des cronice, purtând imaginea artritei Lyme. În Europa, tulburările articulare sunt clasificate ca fază secundară, în timp ce în America aparțin fazei terțiare.
În forma sa cea mai tipică, artrita Lyme afectează o singură articulație mare (mono- sau oligoartrită), cu durere și revărsare de lichid sinovial , în special în genunchi (mai rar umăr, cot etc.). Acest atac este asimetric, recurent (cu recidive și remisii), uneori permanent și probabil să dureze câțiva ani în absența tratamentului.
Majoritatea pacienților se recuperează cu antibioterapie adecvată, dar unii rețin sinovita postinfecțioasă, refractară la antibiotice.
Alte evenimenteCu excepția asteniei marcate, tulburările generale sunt rare. În special, nu există febră în boala Lyme.
În mai puțin de 5% din cazuri, pot exista tulburări cardiace de la blocul atrioventricular , manifestate prin palpitații intermitente sau disconfort. Aceste ultime tulburări sunt regresive spontan și foarte rar necesită plasarea unui stimulator cardiac permanent. Pericardita prelungită este posibilă. Boala Lyme trebuie testată sistematic la orice pacient tânăr cu bloc atrioventricular paroxistic inexplicabil.
În aceeași proporție, putem găsi o manifestare numită limfocitom borrelian. Este un nodul roșu-purpuriu, de 1 până la 2 cm , care este localizat cel mai adesea pe față, lobulul urechii, areola mamară sau scrotul .
În 1% din cazuri, există diverse tulburări oftalmologice: conjunctivită , uveită , cheratită etc.
Faza terțiară
Linia dintre formele secundare și terțiare este dificil de stabilit. O formă secundară continuă să devină terțiară sau apar manifestări terțiare, aparent primitive, la ani de la infecție.
Fenomenele autoimune ar putea explica aceste simptome, dar responsabilitatea directă a bacteriilor în timpul acestor manifestări târzii rămâne dezbătută.
Acestea sunt forme cronice: cutanate, articulare sau neurologice. Din punct de vedere clinic, acestea sunt greu specifice (pot fi găsite și în afară de boala Lyme), cu excepția acrodermatitei atrofice cronice.
Formele pieliiAcrodermatita cronică atrofică , sau ACA, fost numită „Pick-Herxheimer boala“ este legata de boala Lyme cumva: germenul a fost izolat în biopsia leziunii. Acesta este cel mai evident simptom al acestei a treia faze, dar este văzut în principal numai în Europa și nu la toți pacienții.
ACA începe cu o schimbare a culorii și texturii unei suprafețe a pielii, de obicei într-o zonă expusă la soare a membrelor superioare sau inferioare. Atrofia are ca rezultat suprafețe ale pielii care devin foarte subțiri și transparente, capătă un aspect care amintește de hârtia de țigară mototolită și o culoare roșie până la violet, uneori cu aspectul unor licheni plati . ACA care este localizat inițial se poate răspândi treptat și uneori poate deveni bilateral.
Forme reumatologiceEste o artrită Lyme (vezi secțiunea faza secundară) care persistă și se prelungește prin refractarea la antibioterapie.
Forme neurologice„Neuroborrelioza tardivă” include mai multe entități, inclusiv encefalita (leziuni cerebrale) și polineuropatii (leziuni ale nervilor). Apar la mai mult de 6 luni după mușcătura de căpușă.
Encefalita sau encefalomielita, cronică sau tardivă, se manifestă prin diferite tulburări: tulburări cognitive, dificultăți de concentrare asociate uneori cu o stare de oboseală, durere, slăbiciune musculară, tulburări motorii ... Legătura cu boala Lyme este recunoscută atunci când sinteza anticorpilor specifici se găsește în lichidul cefalorahidian.
Polineuropatia apare mai întâi cu vârfuri de durere, uneori însoțite de amorțeală și furnicături la nivelul mâinilor sau picioarelor. Este asociat clasic cu acrodermatita atrofică. De asemenea, poate fi izolată durerea cronică a rădăcinilor care se manifestă sub formă de sciatică.
Forme discutate sau controversateSunt slab înțelese și sunt dificil de raportat formal la borrelioză.
Au fost descrise manifestări dermatologice (altele decât limfocitomul și acrodermatita ): morfea , sclerodermia , dermatomiozita ... dar legătura cu boala Lyme rămâne ipotetică și dezbătută.
Unii pacienți, după un tratament antibiotic bine efectuat, prezintă tulburări subiective cronice (cefalee, oboseală și dureri articulare) în timp ce obiectivul clinic și biologic este în favoarea unei vindecări. Vorbim apoi de „sindromul de borrelioză post-Lyme” sau sindromul PLDS de boală post-Lyme . De acolo și după o continuitate confuză, a apărut termenul „boală cronică Lyme”. Nedefinit sau slab definit, reunește un întreg set de diverse patologii cronice, legate de boala Lyme. Acestea sunt afirmații, care au apărut în Statele Unite în anii 1990, și sunt făcute la fel de mult de pacienții tratați și tratați, dar nu vindecați, precum și de pacienții care nu au fost diagnosticați anterior sau tratați pentru boala Lyme. Această mișcare asociativă intenționează să apere acest diagnostic și să beneficieze de terapii alternative.
Diagnostic
Diagnostic pozitiv
Examenul clinic rămâne elementul de bază al procesului de diagnostic al unei boli Lyme. Cercetăm noțiunea de mușcătură de căpușă și eritem migrant, originea geografică și activitățile pacientului prin evaluarea caracteristicii mai mult sau mai puțin caracteristice a leziunilor. Diferitele examinări sunt organizate și interpretate în funcție de aceste date clinice. În 2019, diagnosticul mai confirmare consensual bazat pe serologie la două niveluri pentru fiecare etapă de infectare, cu excepția cazului în prezența eritem migrator ( 1 st etapă) , care consideră infecția certă.
SerologieExistă dificultăți de diagnostic serologic în Europa datorită diversității speciilor patogene implicate, cum ar fi cea a reactivilor; de aici și lipsa standardizării. În timp ce în Statele Unite, serologia este mai ușor de interpretat (criterii standard CDC ), datorită prezenței unei specii patogene foarte predominante ( B. Burdorgferi în sens strict). Cu toate acestea, în anii 2010 , chiar și în Statele Unite, „variabilitatea între laboratoare a fost considerabilă și rămâne o problemă în testarea bolii Lyme” .
În timpul fazei primare, diagnosticul este exclusiv clinic pentru eritemul migrant. În acest stadiu, serologia nu este necesară, deoarece producția de anticorpi este încă insuficientă. De asemenea, datele biologice, încă în acest stadiu, sunt de obicei normale. Prezența unui sindrom inflamator semnificativ ar trebui să sugereze un alt diagnostic.
În timpul fazei secundare, examinările serologice (teste de anticorpi) sunt discutate în funcție de context. Există două metode utilizate în mod obișnuit în practică: ELISA și Western Blot . Testul ELISA este utilizat în prima intenție, dacă este pozitiv sau dubios, trebuie confirmat de Western-Blot. Administrarea de Stevia sau Serrapeptază înainte de test, prin efectul său anti-biofilm, permite eliberarea bacteriilor în sistemul sanguin, ceea ce îmbunătățește sensibilitatea detectării.
Această serologie se efectuează în sânge (limfocitom, afectare cardiacă, artrită etc.), în lichidul articular (artrită) sau în lichidul cefalorahidian (neuroborrelioză).
O serologie pozitivă are valoare patologică doar într-un context clinic evocator. În schimb, o serologie negativă în același context încurajează repetarea sau continuarea investigației.
PCRScopul PCR este de a detecta prezența unui fragment din genomul unui Borrelia. Este un examen opțional, în a doua intenție, în cazuri îndoielnice (context clinic și epidemiologic sugestiv, dar serologie negativă). Se face pe locații specifice (probă de piele, lichid cefalorahidian, lichid articular) în funcție de context.
PCR este foarte specifică, dar nu se dovedește o infecție activă, deoarece ADN-ul borreliei poate persista după moartea lor (eliminarea cu antibiotice). Tot în Statele Unite, precum și în Europa, serologia rămâne, în practica actuală, singura metodă disponibilă imediat pentru diagnostic. În 2019, „niciun test serologic nu permite (…) să facă diferența între o infecție din trecut și o infecție activă. Rolul internistului este dublu: să se gândească la o boală Lyme în fața simptomelor focale și / sau generale, dar, de asemenea, să nu atribuie greșit unei boli Lyme simptome care ar trebui să deschidă domeniul diagnosticelor diferențiale ” .
Un studiu a arătat că infecția activă poate fi detectată prin analiza ADN-ului care circulă liber , cu o sensibilitate mai mare decât serologia.
Diagnostic diferentiat
În faza primară, când este atipică, eritemul migrant poate fi confundat cu eczema nummulară , eritemul multiform , dermatofitoza etc. și, în sud-estul Statelor Unite, la un STARI (acronim pentru boala cutanată asociată cu căpușa sudică ).
Atunci când eritemul migrant este absent sau trece neobservat, multe diagnostice pot fi ridicate la faza secundară neurologică (encefalită virală sau mielită, Guillain-Barré , paralizie facială , frigore , scleroză multiplă ...), reumatologic ( poliartrită reumatoidă , reacție la artrită , artrita juvenilă etc.).
În faza târzie, acrodermatita cronică poate fi confundată cu tulburări legate de insuficiența venoasă sau sclerodermia localizată. Tulburările generale duc la discutarea fibromialgiei sau a oboselii cronice .
Diferența se poate face prin serologie și prin faptul că simptomele se îmbunătățesc cu terapia cu antibiotice.
Cea mai complexă situație apare atunci când un pacient este etichetat „ Boala Lyme cronică ” sau Boala Lyme cronică CLD . Această entitate nu este recunoscută de comunitatea științifică din cauza absenței definiției acestor pacienți și a incapacității de a determina prezența germenilor activi care persistă după tratamentul standard.
Diagnosticul cronic Lyme
În Statele Unite, aceste diagnostice vor fi efectuate în cadrul unei „contraculturi” care adună asociații, laboratoare de teste de diagnostic nevalidate, și medicii auto-proclamați specialiști în afecțiune sau „medici literați Lyme” ( LLMD) ), cu activități de lobby cu Congresul SUA și Internet.
Aceste diagnostice de „boală Lyme cronică” se încadrează în patru categorii:
- Categoria 1 este un diagnostic bazat exclusiv pe simptome nespecifice (oboseală, durere cronică, tulburări cognitive sau de dispoziție etc.) fără nicio tulburare biologică detectabilă. Aceste tulburări nespecifice sunt prezente la cel puțin 10% din populația generală, fără legătură cu o distribuție endemică a bolii Lyme.
- Categoria 2 sunt pacienți cu altă boală (indiferent dacă au sau nu deja un istoric de boală Lyme nedovedită). De exemplu, pacienților le este greu să se împace cu diagnosticul de scleroză multiplă și găsesc un medic dispus să le trateze pentru boala cronică Lyme.
- Categoria 3 nu prezintă tulburări clinice obiective care sugerează boala Lyme, dar au anticorpi împotriva B. burgdoferi . Medicii oferă un studiu empiric al terapiei cu antibiotice pentru a-și trata simptomele.
- Categoria 4 sunt pacienți (diagnosticați și tratați cu Lyme) cu manifestări cronice care efectuează „sindromul Borreliozei post-Lyme ” sau sindromul PLDS Post-Lyme Disease . Acestea sunt tulburări subiective care pot persista timp de un an sau mai mult după tratament. Acești pacienți prezintă problema mai generală a stărilor de oboseală și a durerii cronice.
Un studiu recent (2019) a urmărit estimarea numărului de cazuri de formă cronică a bolii în Statele Unite în 2016 și 2020 . Rezultatele sale arată o prevalență „crescută și în creștere” a formelor cronice în Statele Unite: pe baza datelor disponibile, 69,011 până la 1,523,869 persoane au fost afectate în 2016, iar în 2020 prevalența ar putea ajunge la 1,944,189.
Tratament
Terapia cu antibiotice
Principii de bazaObiectivul tratamentului cu antibiotice este de a vindeca manifestările clinice și de a evita progresia către forme secundare și terțiare, care se obține prin eradicarea completă a Borreliei. Nu încercăm să obținem o serologie negativă.
În practică, se folosește o ciclină și, ca a doua linie sau, în cazuri speciale, o β-lactamă ( cefalosporină ).
În faza primară (eritem migrant), amoxicilina sau doxiciclina trebuie prescrise timp de 14 până la 21 de zile , cel mai devreme: în 72 de ore, dacă este posibil, pentru rezultate mai bune.
În faza secundară și terțiară, pentru neuroborrelioză, se utilizează în principal cefalosporine , de obicei ceftriaxonă , pentru o perioadă de 21 până la 28 de zile, cel puțin; pe cale venoasă periferică în caz de meningoencefalită.
Pentru formele terțiare, se pot oferi durate mai lungi, în funcție de caz.
În Mai 2019 un grup de societăți învățate franceze dă următoarea opinie:
„Având în vedere continuumul dintre forma precoce localizată și borrelioza diseminată și eficacitatea doxiciclinei pentru tratarea neuroborreliozei, doxiciclina este preferată ca primă linie de tratament pentru eritemul migrant (durata 14 zile (d). Alternativă: amoxicilină) și neuroborrelioza (durata 14 zile) dacă tratamentul este timpuriu, 21 de zile dacă este târziu. Alternativă: ceftriaxonă). Tratamentul manifestărilor articulare ale borreliozei Lyme se bazează pe doxiciclină, ceftriaxonă sau amoxicilină timp de 28 de zile . Pacienții cu simptome persistente după un tratament adecvat nu trebuie să primească tratament prelungit sau repetat. Câțiva pacienți prezintă simptome persistente și pleomorfe după un diagnostic documentat sau suspectat de borrelioză. O altă patologie este diagnosticată la 80% dintre ei. "
La aproximativ 15% dintre pacienți, terapia cu antibiotice poate provoca o reacție Jarisch-Herxheimer , legată de liza bacteriilor, cu exacerbarea simptomelor. Aceasta este o reacție ușoară, tranzitorie, care dispare în câteva ore, sau una sau două zile.
EficienţăInfecțiile tratate în faza primară sunt vindecate cu antibioticele recomandate. Dacă faza primară trece neobservată sau este tratată insuficient, boala continuă să progreseze.
Aproximativ 10% dintre pacienții tratați și poate mai mult la cei cu neuroborrelioză continuă să aibă tulburări subiective (oboseală, dureri musculare, tulburări cognitive etc.). Aceste tulburări persistă mai mult de 6 luni după tratamentul cu antibiotice recomandat și până la mai mult de 10 ani, cel puțin intermitent.
Deși majoritatea pacienților se îmbunătățesc de-a lungul lunilor, această afecțiune are un efect de durată asupra calității vieții. Este „sindromul de borrelioză post-Lyme” sau sindromul bolii PLDS post-Lyme . În această situație, studiile controlate nu arată o diferență între terapia cu antibiotice prelungită și un placebo care indică faptul că bacteriile nu pot fi responsabile de simptome.
Tratamente alternative
Mai mult sau mai puțin recunoscutDacă terapia cu antibiotice prelungite nu este o soluție pentru aceste afecțiuni cronice, trebuie implementate noi strategii de management; știind că aproape 40% dintre pacienții cronici cu „borrelioză post-Lyme” sunt îmbunătățiți de un placebo . Pacientul „post-Lyme” se alătură apoi milioanelor de oameni din întreaga lume care suferă de oboseală și dureri cronice de origine nedeterminată.
Astfel, tulburările depresive trebuie tratate conform standardelor uzuale, iar durerea persistentă în conformitate cu o abordare multidisciplinară similară cu cea a tratamentului fibromialgiei . Există deci combinații de medicamente (analgezice, antidepresive etc.), terapii comportamentale , fizioterapie și acupunctură .
Tehnici de origine neurochirurgicală , cunoscute sub numele de neuromodulare prin stimulare a coloanei vertebrale, au fost dezvoltate pentru a trata sindroame complexe de durere cronică sau durere postoperatorie. Se pare că pot reduce durerea pacienților cu artrită Lyme cronică, care sunt rezistenți la tratamentele convenționale (medicamente, fizioterapie).
Nerecunoscut sau nerecomandatMulte tratamente alternative sunt oferite pe net. Problema centrală este că aceștia susțin că vindecă simptomele unei boli atunci când existența acesteia nu este dovedită (studiile citate în paragraful anterior au ajuns chiar la concluzia că nu există). Fără dovada eficacității - ceea ce este logic, deoarece însăși existența bolii nu a fost validată - unii prezintă un anumit risc de efecte adverse.
- Terapia cu antibiotice nu este recomandată, de exemplu, cu o durată foarte lungă; intermitent; repetat (pentru același episod Lyme); pentru co-infecții fără dovezi.
- Medicina hiperbară .
- Terapii cu „radiații sau energie” (care se încadrează în domeniul pseudo-științelor)
- Terapii „nutriționale”.
- Chelarea metalelor grele .
- Piroterapie .
- Diverse medicamente: imunoglobuline, hormoni, venin de albine ...
Preparatele fitoterapeutice sunt oferite sau distribuite de diferite laboratoare.
Mai multe plante și, în special, chinina ghaneză ( Cryptolepis sanguinolenta ) și knotweed japonez (Polygonum cuspidatum), au fost studiate de cercetători americani de la Școala de Sănătate Publică Johns Hopkins Bloomberg și testate in vitro pe culturile de Borrelia:
„Chiar și la concentrații scăzute, extracte din aceste două plante au distrus microcoloniile Borrelia și au inhibat diviziunea celulară a formei libere a bacteriilor. În 7 zile, o soluție de 1% de chinină din Ghana a distrus toate bacteriile, astfel încât antibioticele sau alte plante nu au putut eradica toate celulele. "
Un studiu arată o activitate a anumitor uleiuri esențiale in vitro împotriva biofilmului format de bacterii. Stevia a aratat , de asemenea , o reducere in vitro biofilme.
În Franța, unul dintre ei, Tic Tox , este un amestec de uleiuri esențiale și propolis dezvoltat de Bernard Christophe (1949-2016), farmacist alsacian specializat în fito-aromaterapie . Acest produs a fost suspendat în 2012, în așteptarea conformității sale cu reglementările, de către Agenția Națională pentru Siguranța Medicamentelor și Produselor de Sănătate (AFSSAPS), care a susținut în special că conține salvie oficială (potențial toxică în funcție de dozele ingerate) și un terpen , tuonă , pe lângă o „lipsă a autorizației de introducere pe piață ” (AMM).
Cu toate acestea, potrivit profesorului Christian Perronne , specialist în boala Lyme, această decizie ar fi discutabilă.
Prevenirea
Evitați expunerea la căpușe
Prevenirea primară (acționează direct asupra cazului: gazde și vectori) este dificilă din cauza diversității rezervor animal. Acționarea asupra unuia dintre factorii de apariție (a se vedea secțiunea epidemiologie) este întotdeauna discutată, deoarece dacă cineva identifică acești factori mai mult sau mai puțin, modul în care reacționează între ei nu este bine cunoscut. De exemplu, în Statele Unite, unde diversitatea rezervoarelor pare a fi mai mică , este dezbătută reducerea populației de cerbi (în special cerbi cu coadă albă ), ca mijloc de reducere a bolilor umane.
Măsurile recomandate sunt evitarea expunerii la căpușe.
Păduri- Purtați îmbrăcăminte de protecție în pădure (pantofi închiși, pantaloni lungi strecurați în șosete, cămașă cu guler închis și mâneci lungi nasturate la mansete; purtând ghete pentru lucrătorii silvici și culegători de ciuperci). Hainele de culoare deschisă vă permit să vedeți mai bine orice căpușe. Interzice flip-flops și sandale, pantaloni scurți și tricouri;
- evitați zonele cu risc foarte ridicat (desișuri, tufișuri etc. mai ales umede) rămânând în mijlocul cărărilor, dacă este posibil;
- să limiteze manipularea vânatului pentru vânători;
- este posibilă utilizarea repelenților în zonele cu risc. Din motive toxicologice, impregnarea îmbrăcămintei cu insecticide a fost utilizată rar (pacoste și risc de efecte secundare);
notă: au fost dezvoltate haine profesionale și uniforme de luptă acoperite cu un polimer impregnat cu permetrină (bumbac, materiale sintetice și mixte); acestea reduc riscul mușcăturilor cu mai mult de 95% dacă îmbrăcămintea este purtată corect, potrivit unui studiu german. Această protecție durează cel puțin un an. Un alt studiu (2020) ar putea demonstra că protecția de 65% în primul an și 50% în al doilea an, fără efecte imediate detectate asupra sănătății purtătorilor de îmbrăcăminte. Unele specii de căpușe (sau etape de dezvoltare) sunt mai sensibile la permetrină decât altele. Un studiu de laborator (2019) a arătat că, după 16 zile de uzură și 16 cicluri de spălare / uscare a mașinii, 50-90% din permetrina care s-a îmbibat în cămăși, pantaloni și șosete tratate din fabrică a fost îndepărtată din țesături (acum sursă de poluare a apei, și făcând îmbrăcămintea semnificativ mai puțin protectoare; după 1 oră de contact cu țesătura, 31 până la 67% din căpușe au prezentat încă mișcare normală, în loc să fugă din țesătură sau să rămână imobilizate acolo). Pe de altă parte, pantofii tratați, purtați dar nu spălați, au rămas la fel de toxici pentru căpușe precum erau inițial. - inspectați-vă cu atenție după plimbări sau lucrând în pădure; în special axile, buricul, organele genitale, pliurile genunchiului, fără a uita la copii capul și pielea capului.
Un studiu științific participativ lansat în vara anului 2017 în Franța de către INRA , bazat pe o aplicație („Tick Signaling”) care permite cartarea locurilor în care au avut loc mușcăturile de căpușe tocmai a arătat că - împotriva tuturor așteptărilor - dacă 53% din cazurile privesc pădurea, 1/3 (exact 27%) din mușcăturile declarate voluntar au avut loc în grădinile caselor private și „doar 10% în pajiști”. Solicitanții sunt invitați să facă o fotografie a căpușei și să o trimită prin poștă cercetătorilor (54 de depuneri pe zi în medie în 2010)Mai 2018). O tendință probabilă joacă în favoarea afirmațiilor despre oameni, iar audiența respondenților nu este, fără îndoială, reprezentativă pentru întreaga populație. Pentru 1.254 de rapoarte de mușcături la animale, 4.198 au fost la oameni. Mușcăturile se referă mai întâi la persoanele cu vârsta cuprinsă între 20 și 40 de ani (30% din cazuri) și de la 40 la 60 de ani (26%). Această rată scade la 17% în rândul tinerilor între 5 și 20 de ani. Urmează persoanele de peste 60 de ani (15% din cazuri) și copiii sub 5 ani (12% din cazuri). Pentru animale, declarațiile se referă în principal la câini (45% din cazuri) și pisici (44%) și într-o măsură mai mică cai și bovine (6 și 5% din cazuri).
Printre măsurile recomandate uneori:
- să-și mențină grădinile, în special să tundă iarbă înaltă în zone frecventate și să distrugă sau să îndepărteze frunzele moarte;
- abundența căpușelor ar putea fi redusă în unele zone (parcuri forestiere suburbane și grădini ...) printr-o zonă tampon liberă de așternut de frunze moarte (de exemplu, acoperit cu mulci sau pietriș între marginea pădurii și zonele de vânat (copil, picnic etc.) . ) și prin măsuri care interzic pătrunderea animalelor precum mistreții sau căprioarele), promovând în același timp prădătorii naturali ai căpușelor: în zonele rurale, găinile , care se hrănesc cu ele, par să-și limiteze populațiile.
- Dotați animalele de companie cu gulere pentru căpușe, inspectați-le regulat, mai ales după ce vă întoarceți de la o plimbare în pădure și scăpați-le de căpușe. Insecticidele adecvate pot fi pulverizate pe câini;
- Pisicile sunt extrem de sensibile la substanțe chimice. Nu aplicați insecticid sau agent de respingere fără avizul unui medic veterinar;
- Un model de risc predictiv a fost creat pentru câini prin combinarea factorilor climatici, geografici și societali, cu rezultatele testelor serologice. Acest model ar putea fi util pentru a ajuta medicii veterinari să evalueze riscul pentru câini și poate indirect pentru oameni.
Aceste măsuri de precauție nu sunt întotdeauna suficiente și nu sunt 100% eficiente, deoarece nimfele de căpușe se află la limita vizibilității (1 până la 2 mm ) și mușcătura lor este nedureroasă. În plus, animalele de companie pot aduce căpușe acasă, ducând la contaminarea încrucișată cu oamenii.
Îngrijirea mușcăturilor de căpușe
Contaminarea necesită o lungă perioadă de prezență a căpușei pe piele. Dacă riscul începe în prima oră, este proporțional cu timpul de contact, cu maxim între 48 și 72 de ore (masa de sânge a căpușelor durează de la 2 la 5 zile).
Dacă căpușa este îndepărtată de pe piele în primele 36 de ore după ce s-a atașat, riscul de contaminare este considerat scăzut; mai puțin de 1%, deoarece borrelia nu se află încă în glandele salivare ale căpușei, ci în tractul său digestiv. Pentru a infecta gazda, aceștia trebuie să migreze încă din tractul digestiv către glandele salivare, care pot dura 2 până la 3 zile , această perioadă poate fi scurtată în Europa.
Eliminarea bifelorMetodele populare, care folosesc o picătură de diverse produse destinate adulmecării, sufocării sau detașării căpușei sunt prea lente sau riscă să regurgiteze căpușa: eter, benzină, benzină, motorină, ulei comestibil, lac de unghii, căldură prin țigară aprinsă ... nu este o chestiune de așteptare, prin urmare bifarea trebuie îndepărtată cât mai repede posibil, fără a o manipula.
Diferite modele de pensete speciale sau tipuri de picioare mici de cocoș care permit extragerea căpușelor prin rotirea ușoară a acestora sunt vândute în farmacii (cu un model mai mic pentru larve și nimfe). Nu trebuie să trageți, ci să vă întoarceți ușor ca și cum ar fi deșurubat, puteți extrage cu ușurință căpușa, cel puțin dacă nu a fost ancorată de prea mult timp. Această acțiune evită riscul de a părăsi rostrul sau capul și cimentul blocat în piele, ceea ce poate provoca o infecție sau chiar un abces.
În absența unui dispozitiv de extragere a căpușelor, puteți folosi o pensetă fină pentru a trage căpușa fără să o răsuciți sau să o zdrobiți.
Tratamentul rănilorDupă îndepărtarea căpușei (și nu înainte, niciun produs pe o căpușă atașată), rana trebuie dezinfectată și monitorizată cu atenție. În acest stadiu, terapia profilactică cu antibiotice nu este recomandată pentru o simplă mușcătură de căpușe, din cauza probabilității scăzute de contaminare. Acest lucru poate fi discutat în anumite cazuri specifice (femeile însărcinate, imunodeprimate etc.) sau chiar într-o zonă hiperendemică, când căpușa este îndepărtată târziu și înghițită de sânge.
Același lucru este valabil și în Statele Unite, unde, după mușcăturile de căpușe, profilaxia antibioticelor nu este recomandată în general de CDC . Excepțiile sunt în zonele hiperendemice în care oricine mușcat de peste 8 ani poate primi o singură doză de doxiciclină de 200 mg în termen de 72 de ore de la eliminarea căpușei. Pentru aceasta, trebuie îndeplinite toate condițiile următoare: fără contraindicații pentru doxiciclină, căpușă I. scapularis identificată, căpușă însângerată cu un timp de atașare estimat de peste 36 de ore .
După mușcătura de căpușă, monitorizarea plăgii este necesară și suficientă. În zilele sau săptămânile care urmează, este imperativ să consultați un medic pentru tratamentul antibiotic adecvat, dacă apare o pată și crește treptat (eritem migrans). La fel se întâmplă în cazul apariției unei stări febrile sau a gripei (mai des în America decât în Europa).
Vaccin
Începând cu 2020, nu mai există un vaccin uman disponibil împotriva bolii Lyme.
Există vaccinuri veterinare, inclusiv pentru câini, fie pe baza întregii bacterii ucise, fie pe subunități ( proteine de suprafață OspA sau OspC ).
Primul vaccinUn vaccin (recombinant), Lymerix de la Smith-Kline-Beecham , a fost comercializat în Statele Unite dindecembrie 1998 (după aprobarea FDA) la Februarie 2002. A vizat una dintre cele mai comune proteine de suprafață ale lui B. Burgorferi , OspA . A fost recomandat persoanelor cu risc în zonele endemice și au fost distribuite 1,4 milioane de doze. Studiile au arătat că eficacitatea sa este cuprinsă între 70 și 80%, fără efecte secundare semnificative, dar incertitudinile cu privire la efectul său protector pe termen lung implică necesitatea creșterii anuale.
În 1999 , zvonurile au asociat vaccinul cu artrita autoimună și au condus la proceduri judiciare, astfel că 121 de reclamanți au întreprins o acțiune colectivă . Studiile efectuate de CDC și FDA nu confirmă o relație de cauzalitate, considerând că beneficiile vaccinului depășesc riscurile. Prin urmare, vaccinul rămâne disponibil publicului, însă vânzările se prăbușesc din cauza mediatizării studiilor în curs și a controverselor privind riscul teoretic al autoimunității.
În 2002 , producătorul își retrage singur vaccinul de pe piață, din motive economice. În 2003 , s-a ajuns la un acord cu reclamanții: aceștia au oprit toate procedurile legale în schimbul unui milion de dolari folosiți pentru rambursarea cheltuielilor avocaților și instanțelor.
Cercetări continueCercetarea vaccinului urmărește să vizeze cele mai constante proteine de suprafață ale bacteriilor. Un vaccin de acest tip pentru Europa și Statele Unite este în pregătire.
Potrivit lui Stanley Plotkin , vaccinul ideal împotriva bolii Lyme trebuie să fie eficient cu cel puțin 80% pe parcursul a doi ani, de ambele părți ale Atlanticului, să fie bine tolerat, să nu conțină un determinant antigenic al riscului teoretic și să fie utilizabil la copii. De asemenea, trebuie acceptat de public; pentru a evita erorile de comunicare comise în timpul aventurii Lymerix , un nou vaccin va trebui să răspundă unei cereri concertate din partea actorilor din sănătate publică și a publicului, astfel încât să existe o piață pentru acest vaccin.
Laboratorul Valneva lucrează în prezent La un vaccin pentru 2025 și va începe testarea pe 15.000 de subiecți din 2022.
O altă strategie este de a sparge ciclul de viață al bacteriilor cu un vaccin (sau vaccinuri) care vizează rezervoarele și / sau vectori (căpușe) de animale:
- vaccinarea orală a unui rezervor de animale precum șoarecele Peromyscus leucopus este luată în considerare în America de Nord, după modelul vaccinării orale a vulpilor împotriva rabiei , care s-a dovedit a fi foarte eficient;
- alte cercetări vizează vectorul și, mai precis, componentele salivei de căpușe. Acest lucru, teoretic, ar avea avantajul de a proteja împotriva tuturor bolilor transmise de căpușe.
Costuri economice
Bolile transmise de căpușe (în special boala Lyme) au un cost anual care se ridică la câteva zeci de milioane de euro pe an pentru multe țări (de exemplu, costul estimat la 20 de milioane de euro / an pentru țări - Scăzut și 80 de milioane de euro / an pentru Germania pentru mijlocul anilor 2010.
Controversă societală
Acestea sunt teze și argumente dezvoltate de un curent alternativ, opus recomandărilor oficiale ale societăților învățate care, la rândul lor, ajung la un consens la nivel internațional și care sunt preluate de toate autoritățile sanitare din America de Nord și Europa.
Acest curent alternativ a apărut în Statele Unite în anii 1990, unde medicii s-au adunat într-o Societate internațională Lyme and Associated Diseases Society (ILADS), susținută de asociații de pacienți. Acest curent susține că recomandările oficiale sunt prea restrictive, că boala este subdiagnosticată și subtratată. Prin urmare, urmărește să promoveze noi atitudini terapeutice cu autoritățile publice, în special prin recunoașterea unei „boli Lyme cronice” și a terapiei cu antibiotice de lungă durată, uneori asociată cu terapii neconvenționale.
În 2019, o revizuire a recomandărilor europene și americane referitoare la diagnosticul bolii Lyme arată că, conform liniilor directoare ale 16 societăți învățate din 7 țări, doar una este diferită de celelalte (o societate germană, Deutsche Borreliose-Gesellschaft, nu este recunoscută ca societate academică de către autoritățile germane). Concluzia este „Contrar dezbaterii aprinse care are loc pe internet și în mass-media europeană și americană, analiza noastră arată că majoritatea recomandărilor științifice medicale asociate cu un scor calitativ ridicat sunt de acord cu metodele de diagnostic clinic pentru boala Lyme.” .
Ipoteze în discuție
Termenul Lyme cronic (sau sindrom post-tratament ) se poate referi la recidive, simptome care persistă la oprirea tratamentului cu antibiotice sau complicații cronice recunoscute atribuite bolii Lyme. Se poate referi și la forme cronice contestate de majoritatea comunității medicale; sau ambele, ceea ce este confuz. Forma cronică a bolii a făcut obiectul definițiilor, de exemplu în Elveția în 2005 „(dovezi clinice și de laborator documentate ale unei infecții anterioare cu B. burgdorferi , curs complet de tratament antibiotic adecvat, simptome incluzând oboseală, artralgie, mialgie, disfuncție cognitivă sau durere radiculară persistentă mai mult de 6 luni, asociere plauzibilă în timp util între infecția documentată cu B. burgdorferi și debutul simptomelor (de exemplu, simptome persistente sau recurente care au început în termen de 6 luni de la finalizarea terapiei cu antibiotice recomandate pentru borrelioza Lyme timpurie sau târzie ) și excluderea altor cauze de simptome somatice sau psihiatrice) ” sau în Statele Unite în 2019.
Natura cronică, inițial tăcută, apoi rezistența la antibiotice a bolii poate avea mai multe explicații (compatibile între ele):
- forme „chistice” persistente ale bacteriilor ( pleomorfism ); încă din 1995 , s-a detectat că, ca reacție la penicilină și doxiciclină (dar nu și ceftriaxonă), bacteria poate lua forme speciale care pot permite supraviețuirea acesteia în țesuturile anumitor pacienți „în ciuda terapiei aparent adecvate” ; aceste forme persistente ar putea fi, potrivit autorilor, sursa unui „stimul antigenic continuu care să ducă la plângeri pentru borrelioza cronică Lyme” .
- o formă L (reversibilă) a bacteriei (suspectată în 1996 și confirmată în 2008);
- persistența într-un biofilm , demonstrată în 2008.
În 2014, autorii au considerat că implicarea acestor 3 variante morfologice într-o formă cronică a bolii Lyme nu a fost demonstrată; alții în 2019 cred că probabilitatea ca boala Lyme cronică să apară ca urmare a infecțiilor persistente este reală.
În 2015, un autor (Paul M. Lantos) pune la îndoială conceptul de „cripto-infecții” (legate de co-infecții, atunci când căpușa transmite mai multe boli), mai ales atunci când bacteriile care nu sunt cunoscute a fi transmisibile de căpușe, chiar și agenții patogeni fantezieni sunt menționat.
Pentru ILADS, boala este omniprezentă și răspândită în forme sau transmisii nerecunoscute (de exemplu, sexuale). ILADS în 2019 a definit forma cronică a bolii Lyme ca „boală multisistemică cu o gamă largă de simptome și / sau semne care sunt prezente continuu sau intermitent timp de cel puțin șase luni” . Simptomele persistente sunt oboseala, durerea, tulburările de somn, cognitive și neurologice, care urmează a fi tratate cu antibioterapie prelungită. Forma cronică rezultă din „o infecție activă și continuă cu unul dintre numeroșii membri patogeni ai complexului Borrelia burgdorferi sensu lato (Bbsl). Infecția are perioade de latență variabile și semnele și simptomele pot crește, scădea și migra ” . ILADS face distincția între forma cronică netratată și cea tratată anterior (în acest din urmă caz cu manifestări de formă cronică care persistă sau reapar după tratament și prezintă continuu sau conform unui model recidivant / remis pe o perioadă de șase luni sau mai mult). Aceste definiții au fost elaborate pe baza unei „revizuiri sistematice a peste 250 de articole revizuite de colegi în literatura internațională” . Potrivit unui studiu recent (2015), simptomele pot persista mai mult de 10 ani, fără a fi asociate cu o afectare funcțională a pacientului și nici cu o tulpină specială de B. burgdorferi.
Potrivit unui studiu prospectiv care a urmat 174 de bărbați și 109 femei diagnosticați inițial în mod clar (eritem migrant și confirmare pe cultură) la șase luni, 12 luni și ulterior până la 20 de ani, nu există nicio diferență de simptome între bărbați și femei pentru simptomele inițiale. , Rata de seroreactivitate B burgdorferi sau frecvența simptomelor post-tratament, inclusiv 71 de bărbați și 57 de femei care ar putea fi urmăriți timp de 20 de ani, dar „femeile au fost mult mai predispuse decât bărbații să se întoarcă pentru vizite de urmărire” .
Pentru majoritatea comunității medicale, curentul „Lyme cronică” ar fi un set de „alternative” de microbiologie, imunologie și farmacologie, difuzate pe internet și alte medii, amestecate cu mărturii ale pacienților. Acest curent ar reprezenta 2% din medicii din Connecticut, una dintre regiunile în care endemul Lyme este cel mai puternic; acestea ar fi atitudini bazate pe presupuneri sau credințe subiective și nu pe dovezi științifice validate. Forma cronică a bolii este exprimată cel mai adesea prin simptome subiective, diferitele teste (teste de urină, număr de limfocite CD 57, imunofluorescență pentru a arăta formele L de Borrelia etc.) au fost dezvoltate de „laboratoare specializate Lyme” și ar fi să nu fie validat clinic sau să nu fie aprobat de FDA .
Argumentele susținătorilor formei cronice se bazează și pe modelul animal ( câini , ponei etc.) care arată că borreliile pot persista în ciuda tratamentului adecvat cu antibiotice. Dar, potrivit detractorilor lor, această prezență este frecventă la animalele infectate, fără a prezenta boli.
Aceste argumente științifice sunt însoțite de apeluri către autoritățile publice sau chiar de proceduri legale împotriva societăților medicale învățate, acuzate că au legături ascunse cu companiile de asigurări pentru a limita durata, deci rambursarea antibioticoterapiei. În Connecticut , a avut loc o investigație fără precedent asupra Societății de Boli Infecțioase din America (IDSA ), o societate învățată acuzată de încălcarea legii antitrust , pe motiv că recomandările sale au fost singurele care au fost luate de autoritățile sanitare.
Se pare că se constată un compromis temporar odată cu publicarea, în 2011 (revizuită în 2014), a recomandărilor ILADS pe un site oficial, dar este de fapt un site care listează doar recomandări fără a le valida. Recomandările oficiale americane rămân deci cele publicate pe site-urile CDC sau NIH .
Potrivit profesorului Lantos, membru al grupului de recomandări IDSA, astfel de controverse vor persista „atâta timp cât pacienții vor continua să sufere de simptome inexplicabile care le afectează calitatea vieții” .
Situația franceză
Definiția, limitele și valoarea mijloacelor de diagnostic pentru „boala Lyme cronică” rămân dezbătute. Această întrebare a devenit o problemă socială, datorită controverselor pe care le provoacă. În Franța, aceasta ar duce la o dublă pierdere a încrederii „pentru pacienții care își pierd încrederea în medicul lor, pentru medicii care își pierd încrederea în ei înșiși” într-un climat de neîncredere reciprocă.
Asociații de paciențiPrincipalele asociații sunt Lyme sans frontières fondată în 2012, 700 de membri în Franța și Belgia în 2013, dintre care 90% sunt bolnavi; și France Lyme au creat în 2008, reclamând 400 de membri în 2014 și 2.700 de membri ai31 martie 2019. Există alte asociații mai mici cu vocație locală. Un raport din 2014 al Înaltei Autorități pentru Sănătate (HAS) afirmă că majoritatea managerilor sunt femei și aparțin categoriei de directori și profesii intelectuale superioare.
Conform raportului HAS din 2014, care citează un sociolog, există o „față în față amară” între legitimitatea asociațiilor și autoritatea științei. Primul își apără cunoștințele prin experiență personală și intimă, al doilea se bazează pe observație și deducție științifică ( medicament bazat pe fapte ). Totuși, conform raportului, aceste asociații sunt mai apropiate de atitudinea anti-vaccinuri decât de cea a asociațiilor care luptă împotriva HIV, deoarece „rămân cel mai adesea tensionate de resentimentele lor împotriva profesiei medicale și a experților. Prin urmare, sistemul de acțiune din jurul problemei borreliozei Lyme oferă astăzi spectacolul legitimității sociale fără autoritate ” .
Dacă aceste asociații împărtășesc anumite trăsături cu cei care militează împotriva contaminării cu HIV - orientare „ comunitară ” (cădem pe o patologie specifică), ambivalența relațiilor cu autoritățile publice între colaborare și confruntare, legitimitatea „expertizei” pacienților ( „ Legitimitatea încorporată a pacientului ”) versus expertiza oamenilor de știință și a profesiei medicale etc. - se disting prin absența universalismului (în serviciul sănătății publice într-un anumit domeniu de risc), absența profesionalizării activiștilor care tind să devină experți recunoscuți consultați de autoritățile publice, absența capitalului social (densitatea rețelelor de relațiile cu oamenii de știință, mass-media și politica).
Raportul notează: „Departe de orice„ delir ”, protestul asociațiilor este dimpotrivă perfect rațional, ceea ce nu împiedică unele dintre argumentele lor să fie foarte slabe” și „De asemenea, activiștii apără o noțiune esențială de știință - bazată pe arcane pe o experiență intimă - pentru a revendica monopolul de a fi victimele bolii și, cel puțin vor să o creadă, singurii care nu ascund adevărul (pentru că liber de orice conflict de interese) ” .
Dezbateri în cursPâna la iunie 2018, îngrijirea în Franța sa bazat pe o conferință de consens din 2006, stabilind protocoale oficiale.
- În 2014 , Înalta Autoritate pentru Sănătate (HAS) a reamintit că „Ca și alți jucători, asociațiile trebuie să poată să se exprime liber. De asemenea, trebuie ascultate. Deși nu depinde de ei să vorbească despre știință sau să conducă politicile, depinde de ei, pe de altă parte, să facă auzită vocea pacienților ”. Pentru a salva dialogul și încrederea necesare, HAS face din borrelioza Lyme nu numai un fapt bio-medical, ci și un fapt social . Oferă o ascultare mai deschisă a poveștilor și discursurilor pacienților prin cercetarea științelor sociale .
- În 2015 , opoziția a depus un proiect de lege privind această boală în februarie, care a fost respins, dar a urmat mai multe întrebări privind recunoașterea bolii.
- În 2016 , Matthias Lacoste a început o grevă a foamei în iunie pentru a alerta autoritățile sanitare și pentru un „ drept la vindecare ”. În iulie, peste o sută de medici francezi, inclusiv Christian Perronne (șeful departamentului de boli infecțioase de la spitalul Garches ) și asociațiile de pacienți ( France Lyme , Lyme sans frontières , Lymp'act ... s-au grupat în Federația Franceză împotriva vectorilor boli. căpușe) se plâng de o situație care nu ia în considerare experiența lor și experiența trăită.
Un plan național de combatere a bolii Lyme a fost prezentat de Marisol Touraine , pe atunci ministru al afacerilor sociale și sănătății, înseptembrie 2016. - În 2018, criticile s-au concentrat asupra testului serologic considerat a nu fi suficient de fiabil și asupra existenței unei forme cronice uneori nevindecată de 3 săptămâni de antibioterapie ”; cu deci o subestimare a numărului de cazuri cronice. Recunoașterea neoficială a formei cronice ar induce modalități de tratament uneori nepotrivite.
Aceste critici sunt respinse de SPILF ( societatea de patologie infecțioasă francofonă ), care consideră că recomandările din 2006 rămân valabile, având în vedere cunoștințele actuale; la fel și pentru Academia de Medicină .
20 iunie 2018, HAS publică noi recomandări de management pentru borrelioza Lyme. Acestea confirmă (specificându-le) protocoalele de diagnostic și tratament deja adoptate, dar la fel ca în Statele Unite, distinge un „sindrom post-borrelioză al Lyme” sau PLDS Boala Post-Lyme, HAS distinge „simptomatologia / persistenta sindrom polimorf după o posibilă mușcătură de căpușă ”sau SPPT. Această denumire de compromis (lipsa consensului) ar trebui să îmbunătățească îngrijirea pacientului. 2 iulie 2018, Academia de Medicină „își exprimă clar dezamăgirea profundă” la acest text. Apoi19 iulie 2018, un grup de societăți învățate și profesionale refuză să susțină acest nume de SPPT și să urmeze recomandările acestuia.
ÎnSeptembrie 2018(trei luni după publicarea recomandărilor HAS), Jérôme Salomon ( directorul general al sănătății ), încă în căutarea unui consens, i-a cerut lui Pierre Tattevin, președintele SPILF „să dezvolte noi practici de recomandare pentru prevenire, diagnostic și tratament a borreliozei Lyme și a altor boli transmise de căpușe ... ”. La rândul său, HAS a explicat că, înainte de publicarea recomandărilor sale, a încercat în zadar să găsească un consens cu SPILF. Prin urmare, a publicat aceste recomandări fără semnătura SPILF, deoarece era convins că acestea reflectă stadiul tehnicii, dar oferind două întâlniri pe an pentru a actualiza recomandările în lumina progresului științific, sperând să conducă la recomandări. cu SPILF care în 2019 „încă consideră că testele de screening sunt eficiente” și că nu există nicio formă cronică a bolii. - În 2019 ,10 aprilie, Senatul trebuie să-i audă pe Jérôme Salomon și Dominique Le Guludec (președintele HAS).
- 7 mai 2019, Buletinul epidemiologic săptămânal publică un studiu care arată că într-o serie de cazuri cu un diagnostic suspectat de Lyme, diagnosticul a fost confirmat în mai puțin de 10% din cazuri, tratamentul cu antibiotice prezumtive eșuând în 80% din cazuri, 80% dintre pacienți având o altă boală. Potrivit cronicarului buletinului informativ, există un diagnostic semnificativ excesiv și un tratament excesiv al bolii Lyme, o tendință întâlnită în străinătate. Acest lucru pune o problemă etică de sănătate publică: la elaborarea recomandărilor de tratament, pot fi luate în considerare modele alternative în absența unor fapte convingătoare?
Facilități de cercetare
În Statele Unite, unde se estimează că, în ciuda acțiunilor de informare și prevenire, numărul cazurilor de boală Lyme s-a triplat practic din 1990 până în 2019 (mai mult de 300.000 de cazuri / an), acțiunile preventive și de gestionare a bolii sunt reținute de inadecvate diagnostice (cu o subestimare a numărului de cazuri: 30.000 de cazuri declarate oficial de boală transmisă de căpușe în Statele Unite pe an, comparativ cu probabil 300.000 în realitate), a menționat New England Journal of Medicine . Producătorul singurului vaccin împotriva bolii Lyme disponibile l-a retras pe fondul scăderii problemelor legate de vânzări și răspundere.
În 2018 , NIH a cheltuit 23 de milioane de dolari doar pentru boala Lyme în 2018, pentru un total de 56 de milioane de dolari alocați tuturor bolilor transmise de căpușe. În 2019 , după avizul unui grup consultativ mandatat de guvernul Statelor Unite (aviz alarmant și concluzionând asupra necesității creșterii acțiunilor și resurselor financiare pentru cercetarea bolilor transmise de căpușe la nivel federal), NIH a elaborat un nou plan strategic pentru a combate aceste boli și înAprilie 2019, au lansat o cerere de propuneri pentru prevenirea bolilor transmise de căpușe, dotată cu 6 milioane de dolari până în 2020. La rândul lor, potrivit revistei Science , oamenii de știință speră la mai mulți bani pentru a îmbunătăți diagnosticul bolii și mijloacele de tratare a acesteia.
O armă biologică
Încă din 1949 , adus în Statele Unite ca parte a programului Operațiunea Clips , un om de știință nazist dezertat din Statele Unite, numit Erich Traub, a colaborat la Fort Detrick, unde ar fi infectat bovine, cai și porci cu febra aftoasă. virus. În 2004, un avocat din Long Island , Michael Carroll, a lansat o carte numită „Lab 257”, în care susținea că Erich Traub ar fi manipulat și căpușele mărind cantitățile lor de „ Borrelia ” pentru a le face mai contagioase în Centrul pentru Boli ale Animalelor din Insula Plum, un sit militar-biologic aflat la câțiva kilometri de coasta orașului Lyme . Căpușele au scăpat de pe insulă, în special la păsările migratoare.
În anii 1970, o ciudată epidemie de dureri articulare a izbucnit în județul Lyme din Statele Unite. Bruscitatea epidemiei și apropierea sa geografică relativă de Centrul de Boli pentru Animale Plum Island au dat naștere unei forme de suspiciune.
Reprezentantul republican din New Jersey, Chris Smith, a adoptat un amendament care urmărește să lanseze o anchetă privind acuzațiile că un laborator militar este sursa bolii Lyme. „Mai multe cărți și articole sugerează că s-au efectuat cercetări ample la facilitățile militare americane, inclusiv Fort Detrick, Maryland și Plum Island , New York, pentru a folosi căpușe și alte insecte ca arme biologice”.
Însă acuzația de experimente bazate pe contaminarea muștelor, țânțarilor și căpușelor a fost reînviată de o carte publicată în mai 2019: „Bitten, the secret history of Lyme Disease și arme biologice” de Kris Newby, un om de știință de la Universitatea Stanford având ea însăși a contractat boala Lyme. În cartea sa, Kris Newby îl citează în special pe Willy Burgdorfer , entomolog și bacteriolog elvețian-american care în 1981 a identificat germenul responsabil pentru boala Lyme: Borrelia Burgdoferi , al cărui nume este derivat din al său.
Willy Burgdofer spune că a lucrat la armele biologice pentru armata SUA în timpul Războiului Rece . Responsabilitățile sale includeau, spune el, creșterea puricilor, căpușelor, țânțarilor și a altor insecte care suge sângele și infectarea acestora cu agenți patogeni capabili să transmită boli oamenilor. Și ar fi potrivit lui Willy Burgdofer, unul dintre acele experimente care ar fi mers greșit și care ar fi provocat epidemia de Lyme în Statele Unite.
Profesorul Christian Perronne , prezentat în presă ca specialist în boala Lyme, a declarat în 2016 că explozia bolii Lyme, ascunsă de „armata SUA și oamenii de știință aflați sub controlul acesteia” , se datorează proliferării căpușelor slab controlate, traficate de naziști cercetător în virologie - Erich Traub - s-a transferat în Statele Unite în cadrul Operațiunii Paperclip la sfârșitul celui de-al doilea război mondial.
Personalități atinse
- Avril Lavigne
- Shania twain
- Elena Delle Donne
- Bella hadid
- Ashley Olsen
- Alec Baldwin
- Fabien Canal
- George W. Bush
- Pierrick Fédrigo
- Justin Bieber
- Richard gere
Note și referințe
- Gwenaël Vourc'h și colab. , Zoonoze: Aceste boli care ne leagă de animale , Éditions Quæ , col. „EnjeuxScience”,2021( ISBN 978-2-7592-3270-3 , citit online ) , Câteva exemple de boli zoonotice, „Lyme borrelioza”, p. 79-81, acces liber.
- (în) Wynne Parry, „ Iceman Mummy May Holder Early Evidentest of Lyme Disease ” pe Live Science (accesat la 13 martie 2020 ) .
- Cosson JF (2019) Ecologia bolii Lyme ; Sănătate publică, 1 (HS), 73-87.
- „ În Statele Unite, aleșii vor să știe dacă armata a folosit căpușe ca arme biologice ”
- (în) Owen Dyer , „ Pentagonul SUA va investiga afirmațiile este spus că boala Lyme este o armă biologică evadată din războiul rece ” , BMJ , vol. 366,19 iulie 2019, l4784 ( ISSN 0959-8138 și 1756-1833 , PMID 31324616 , DOI 10.1136 / bmj.l4784 , citit online , accesat la 20 iulie 2019 )
- (ro) Robert D. Leff, Lyme Borreliosis , Cambridge, Cambridge University Press ,1993, 1176 p. ( ISBN 0-521-33286-9 ) , p. 852-854în The Cambridge World History of Human Disease, KF Kiple (eds).
- (în) Allen C. Steere , Stephen E. Malawista , David R. Snydman și Robert E. Shope , „ O epidemie de artrită oligoarticulară la copii și adulți în trei comunități din Connecticut ” , Arthritis & Rheumatism , Vol. 20, n o 1,1977, p. 7–17 ( ISSN 1529-0131 , DOI 10.1002 / art.1780200102 , citit online , accesat la 4 iulie 2021 )
- (în) Johnson RC, FW Hyde GP Schmid și DJ Brenner " Borrelia burgdorferi sp. nov .: agent etiologic al bolii Lyme » Int J Syst Bacteriol . 1984; 34: 496-497.
- Barbour, AG, W. Burgdorfer, SF Hayes, O. Péter și A. Aeschlimann. „Izolarea unui spirochet cultivabil din căpușele Ixodes ricinus din Elveția” Microbiologie actuală 1983; 8: 123-126.
- (în) Ryan KJ, Ray CG; Microbiologie medicală Sherris ; Ediția a 4- a (pagina 434-437) Ed: McGraw Hill, 2004; ( ISBN 978-0-8385-8542-9 )
- E. Pilly, Boli infecțioase și tropicale: toate articolele de boli infecțioase , Paris, Alinea Plus,2018, 720 p. ( ISBN 978-2-916641-66-9 ) , p. 377-378.
- (in) E. Claudia Coipan , Setareh Jahfari Manoj Fonville și G. Anneke Oei , " Prezența Dezechilibrata Borrelia burgdorferi sl multilocus tip secvență în manifestările clinice ale borelioza Lyme " , Infection, Genetica si Evolution , vol. 42,august 2016, p. 66–76 ( DOI 10.1016 / j.meegid.2016.04.019 , citit online , accesat la 24 septembrie 2020 )
- Sylvie De Martino, " La borréliose de Lyme ", La Revue du Praticien , vol. 55,2005, p. 471-477.
- Steere AC și alții. (2016) borrelioza Lyme . Nature Reviews Disease Primers, 2, 16090. doi: 10.1038 / nrdp.2016.90
- (ro) Michael K. Faulde și Martin Rutenfranz , „ model uman infestare capusa, rata de căpușă mușcătură, și sunt asociate Borrelia burgdorferi sl risc de infectare în timpul expunerii la locul de muncă tick la zona de formare militară Seedorf, nord - vestul Germaniei “ , pe Căpușele și bolile transmise de căpușe ,septembrie 2014( DOI 10.1016 / j.ttbdis.2014.04.009 , accesat la 24 septembrie 2020 ) ,p. 594–599
- Evison J, Aebi C, Francioli P, Péter O, Bassetti S, Gervaix A, Zimmerli S, Weber R „ Diagnosticul și tratamentul borelioza Lyme la adulți și copii: recomandări ale Societății elvețiene de boli infecțioase: borelioza Lyme 1 st partea: epidemiologie și diagnostic [ boala Lyme partea I : epidemiologie și diagnostic ] " Rev Med Suisse , vol. 2, n o 60,2006, p. 919-24. ( PMID 16673723 , citiți online [html] )
- F. Rodhain, „ Boala Lyme: epidemiologie ”, La Revue du Praticien , vol. 39, nr . 15,18 mai 1989, p. 1291-1293.
- De Le Parisien cu AFP La 27 aprilie 2021 la 19:46 , „ Boala Lyme: 30% din căpușele care transportă un agent infecțios, mușcă în grădini în creștere ” , pe leparisien.fr ,27 aprilie 2021(accesat la 28 aprilie 2021 )
- (ro) SM Dunham-Ems, MJ Caimano, U. Pal, CW Wolgemuth, Eggers CH, A. Balic și JD Radolf, „ Live imaging Reveals a bifhasic fashion of dissemination of Borrelia burgdorferi Within ticks ” , J Clin Invest , vol. . 119, n o 12,2009, p. 3652–3665 ( DOI 10.1172 / JCI39401 , citiți online )
- (în) Tilly K, Rosa PA, Stewart PE. „ Biologia infecției cu Borrelia burgdorferi ” Infect Dis Clin North Am . 2008; 22: 217-234.
- INRA , „ Rezervor de cercetare, vector de soluții: rolul cheie al INRA în bolile transmise de căpușe ” , pe www.inra.fr ,9 mai 2017(accesat la 17 decembrie 2017 )
- „ Marisol Touraine lansează Planul național de combatere a bolii Lyme și a bolilor transmise de căpușe ”, Ministerul Solidarității și Sănătății ,29 septembrie 2016( citiți online , consultat la 17 decembrie 2017 )
- Allen C. Steere , Frank Strle , Gary P. Wormser și Linden T. Hu , „ Lyme borreliosis ”, Nature reviews. Primeri de boală , vol. 2,15 decembrie 2016, p. 3. ( ISSN 2056-676X , PMID 27976670 , PMCID PMC5539539 , DOI 10.1038 / nrdp.2016.90 , citit online , accesat la 30 aprilie 2018 )
- (ro) Dennis DT, Piesman, JF. „Prezentare generală a infecțiilor transmise prin căpușe la om” În: Goodman JL, Dennis DT, Sonenshine DE, eds. Infecții transmise de căpușe la oameni . Washington, DC: ASM Press , 2005.
- (în) Allen C. Steere, „ Apariția bolii Lyme ” , J Clin Invest , vol. 113, nr . 8,2004, p. 1093-1101 ( citește online )
- Capcana D (1996) Aspecte clinice, epidemiologice, diagnostice și de control ale bolii Lyme la animale domestice . Taur. din GTV., 2, 55-59
- Lamouraux, Cécile (2005), borrelioza Lyme la cal , teză de doctorat veterinar susținută la Facultatea de Medicină din Créteil; Școala Națională Veterinară Alfort
- Meryl P. Littman , Richard E. Goldstein , Mary A. Labato și Michael R. Lappin , „ Declarație de consens ACVIM asupra animalelor mici asupra bolii Lyme la câini: diagnostic, tratament și prevenire ”, Journal of Veterinary Internal Medicine , vol. 20, n o 2Martie 2006, p. 422–434 ( ISSN 0891-6640 și 1939-1676 , DOI 10.1111 / j.1939-1676.2006.tb02880.x , citiți online )
- Moutailler S. și colab. (2015) Principalele boli transmisibile de căpușe: epidemiologie, clinică și diagnostic . În: McCoy KD, Boulanger N., eds. Căpușe și boli transmisibile de căpușe: Biologie, ecologie evolutivă, epidemiologie. IRD Éditions. doi: 10.4000 / books.irdeditions.9047.
- Sara Moutailler , Claire Valiente Moro , Elise Vaumourin și Lorraine Michelet , „ Co-infecția căpușelor: regula mai degrabă decât excepția ”, PLoS Neglected Tropical Booms , vol. 10, n o 3,17 martie 2016( ISSN 1935-2727 , PMID 26986203 , PMCID 4795628 , DOI 10.1371 / journal.pntd.0004539 , citit online , accesat la 18 mai 2020 )
- Steere 2016, op. cit., p. 13 (în format pdf).
- Djuk-Wasser MA și alții. (2016) Coinfecția de către agenții patogeni cu căpușă Ixodes: consecințe ecologice, epidemiologice și clinice . Tendințe în ecologie și evoluție, 32, 1, pp. 30-42. doi: 10.1016 / j.pt.2015.09.008
- Muriel Vayssier-Taussat , Maria Kazimirova , Zdenek Hubalek și Sándor Hornok , „ orizonturi emergente pentru agentii patogeni căpușe: de la 'un agent patogen - o boala' viziunea paradigmei pathobiome “, Future Microbiologie , vol. 10, n o 12,decembrie 2015, p. 2033–2043 ( ISSN 1746-0913 , PMID 26610021 , PMCID 4944395 , DOI 10.2217 / fmb.15.114 , citit online , accesat la 18 mai 2020 )
- Johnson și colab. (2014) Severitatea bolii cronice Lyme comparativ cu alte afecțiuni cronice: un studiu al calității vieții . PeerJ, 2, e322. doi: 10.7717 / peerj.322
- M. Alcalay, „ Boala Lyme ”, La Revue du Praticien , vol. 44, n o 12,1944, p. 1611-1618.
- (en-SUA) „ Transmiterea bolii Lyme ” , la www.cdc.gov (accesat la 30 aprilie 2018 )
- (ro-SUA) „ Întrebări frecvente despre boala Lyme (FAQ) | Boala Lyme | CDC ” , la www.cdc.gov (accesat la 14 august 2017 )
- " Boala Lyme și donarea de sânge | Etablissement francais du sang ” , pe dondesang.efs.sante.fr (accesat la 30 aprilie 2018 )
- Vayssier-Taussat M & al. (2015) Cum o abordare multidisciplinară „O singură sănătate” poate combate amenințarea patogenului transmis de căpușe în Europa. Microbiologie viitoare, vol. 10, pp. 809-818. doi: 10.2217 / fmb.15.15, vezi și One Health
- (ro-SUA) „ Câți oameni suferă de boala Lyme? | Boala Lyme | CDC ” , pe www.cdc.gov (accesat la 28 aprilie 2018 )
- (în) Sarah E. St. Pierre , Odette N. Gould și Vett Lloyd , „ Cunoștințe și nevoi de cunoaștere despre boala Lyme în rândul utilizatorilor profesioniști și recreaționali în aer liber ” , International Journal of Environmental Research and Public Health , vol. 17, n o 1,5 ianuarie 2020, p. 355 ( ISSN 1660-4601 , PMID 31948017 , PMCID PMC6981950 , DOI 10.3390 / ijerph17010355 , citit online , accesat la 24 septembrie 2020 )
- (în) NH Ogden , C. Bouchard , J. Badcock și MA Drebot , „ Care este numărul real de cazuri de boală Lyme în Canada? ” , BMC Public Health , voi. 19, n o 1,decembrie 2019, p. 849 ( ISSN 1471-2458 , PMID 31253135 , PMCID PMC6599318 , DOI 10.1186 / s12889-019-7219-x , citit online , accesat la 26 septembrie 2020 )
- (en) A Rizzoli , HC Hauffe , G Carpi și GI Vourc'h , „ Lyme borreliosis in Europe ” , Eurosurveillance , vol. 16, n o 27,7 iulie 2011( ISSN 1560-7917 , DOI 10.2807 / ese.16.27.19906-en , citit online , accesat la 28 aprilie 2018 )
- (en-US) „ LYME ” , pe epidemio.wiv-isp.be (accesat pe 29 aprilie 2018 )
- Oficiul Federal pentru Sănătate Publică OFSP , „ Boli transmise de căpușe - Situația în Elveția ” , pe www.bag.admin.ch (accesat la 29 aprilie 2018 )
- Sentinels Network (2018) | URL = https://websenti.u707.jussieu.fr/sentiweb/
- C. Thorin , E. Rigaud , I. Capek și G. André-Fontaine , " Seroprevalența borreliozei Lyme și a encefalitei transmise de căpușe la profesioniștii expuși în Marele Est al Franței ", Medicină și boli infecțioase , vol. . 38, n o 10,Octombrie 2008, p. 533-542 ( DOI 10.1016 / j.medmal.2008.06.008 , citit online , accesat la 24 septembrie 2020 )
- (în) Mathilde De Keukeleire , Annie Robert , Victor Luyasu și Benedict Kabamba , „ Seroprevalența lui Borrelia burgdorferi în lucrătorii forestieri belgieni și factorii de risc asociați ” , Parasites & Vectors , vol. 11, n o 1,decembrie 2018, p. 277 ( ISSN 1756-3305 , PMID 29716647 , PMCID PMC5930862 , DOI 10.1186 / s13071-018-2860-2 , citit online , accesat la 24 septembrie 2020 )
- (ro) M. Cinco , F. Barbone , M. Grazia Ciufolini și M. Mascioli , „ Seroprevalența infecțiilor transmise prin căpușe la pădurarii din nord-estul Italiei ” , Microbiologie clinică și infecție , vol. 10, n o 12,decembrie 2004, p. 1056–1061 ( DOI 10.1111 / j.1469-0691.2004.01026.x , citit online , accesat la 24 septembrie 2020 )
- Ogden NH, Lindsay LR, Morshed M, Sockett PN, Artsob H. (2009) Apariția bolii Lyme în Canada . CMAJ; 180: 1221-4
- Jacques Exbalin , Încălzirea globală și impacturile sale , t. II: Cazul Franței , Paris, edițiile L'Harmattan ,2014, 296 p. , cu mărturiile lui Jean Jouzel , Nicolas Hulot , Yann Arthus-Bertrand , Yves Cochet și Brice Lalonde ( ISBN 978-2-336-34951-0 și 2-336-34951-5 , OCLC 887816626 , notificare BnF n o FRBNF43832179 , citit online ) , p. 230
- Stone, BL, Tourand, Y. și Brissette, CA (2017). Brave New Worlds: Universul în expansiune al bolii Lyme . Boli transmise prin vectori și zoonotice | rezumat .
- Tougeron K, Perez G, Gillard M, Seimandi-Corda G, Balbi M, și colab. (2015) Biodiversitate pe bază de prescripție medicală? Efectele pierderii biodiversității asupra sănătății, exemplul bolii Lyme din Quebec . Premiu de știință populară de la Universitatea din Montreal, Canada. (hal-01162524)
- (în) Joshua Lederberg, Infecții emergente , National Academy Press ,1992( ISBN 0-309-04741-2 ) , p. 27-28
- (în) Z. Popović, S. Popović. Enciclopedia sănătății mediului , „Tranziția pădurilor și riscul zonozelor” , p. 803–811 ( Rezumat )
- Jean-Louis Chapuis, „ Borrelioza Lyme: introducerea unei noi gazde, șmecherul siberian ”, Buletin epidemiologic săptămânal ,14 septembrie 2010, p. 6-8
- Sapi E & al. (2019) Antibiotice: Persistența pe termen lung a antigenilor și ADN-ului Borrelia burgdorferi în țesuturile unui pacient cu boală Lyme ; Antibiotice 2019, 8 (4), 183; https://doi.org/10.3390/antibiotics8040183
- Eppes SC & Childs JA (2002) Studiu comparativ al cefuroximei axetil versus amoxicilină la copiii cu boală Lyme timpurie . Pediatrie, 109, 1173–1177.
- Preac-Mursic V, Weber K, Pfister HW, Wilske B, Gross B, Baumann A și Prokop J (1989) Supraviețuirea Borrelia burgdorferi la pacienții tratați cu antibiotice cu borrelioză Lyme . Infecție, 17, 355-359.
- Liegner KB, Rosenkilde CE, Campbell GL, Quan TJ, Dennis DT (1992) Eșecul tratamentului confirmat de cultură al cefotaximei și minociclinei într-un caz de meningoencefalomielită Lyme în Statele Unite . În Proceedings of the Program și rezumate ale celei de-a cincea conferințe internaționale despre Lyme Borreliosis, Arlington, VA, SUA, 30 mai - 2 iunie 1992; Federația Societăților Americane pentru Biologie Experimentală: Bethesda, MD, SUA, 1992; Volumul A11.
- Liegner KB, Shapiro JR, Ramsay D, Halperin AJ, Hogrefe W & Kong L (1993) Eritemul migrant recurent în ciuda tratamentului antibiotic extins cu minociclină la un pacient cu infecție persistentă cu Borrelia burgdorferi . J. Am. Acad. Dermatol, 28, 312-314.
- Steere, AC; Angelis, SM (2006) Terapia pentru artrita Lyme: Strategii pentru tratamentul artritei refractare la antibiotice . Arthritis Rheum, 54, 3079-3086.
- Klempner, MS, Baker PJ, Shapiro ED, Marques A, Dattwyler RJ, Halperin JJ & Wormser GP (2013) Studii de tratament pentru simptomele bolii post-lyme revizuite . Am. J. Med., 126, 665-669
- Hodzic, E.; Feng, S.; Holden, K.; Freet, KJ; Barthold, SW (2008) Persistența Borrelia burgdorferi după tratamentul cu antibiotice la șoareci . Antimicrob. Agenți chimioterapeutici. | 52, 1728–1736.
- Hodzic, E.; Imai, D.; Feng, S.; Barthold, SW (2014) Resurgence of persisting non-cultivable Borrelia burgdorferi after treatment antibiotic to șoareci . PLoS ONE 2014, 9, e86907.
- Straubinger, RK; Summers, BA; Chang, YF; Appel, MJ (1997) Persistența Borrelia burgdorferi la câinii infectați experimental după tratament cu antibiotice . J. Clin. Microbiol, 35, 111-116.
- Berndtson, K. (2013) Revizuirea dovezilor pentru evaziune imună și infecție persistentă în boala Lyme . Int. J. Gen. Med, 6, 291-306.
- Embers, ME; Barthold, SW; Borda, JT; Bowers, L.; Doyle, L.; Hodžić, E.; Jacobs, MB; Hasenkampf, NR; Martin, DS; Narasimhan, S.; și colab. (2012) Persistența Borrelia burgdorferi în Macacii Rhesus după tratamentul antibiotic al infecției diseminate . PLoS ONE 2012, 7, e29914.
- Embers, ME; Barthold, SW; Borda, JT; Bowers, L.; Doyle, L.; Hodžić, E.; Jacobs, MB; Hasenkampf, NR; Martin, DS; Narasimhan, S.; și colab. (2012) Persistența Borrelia burgdorferi în Macacii Rhesus după tratamentul antibiotic al infecției diseminate . PLoS ONE, 7, e29914.
- Embers, ME; Hasenkampf, NR; Jacobs, MB; Tardo, AC; Doyle-Meyers, LA; Philipp, MT; Hodzic, E. (2017) Manifestări variabile, seroreactivitate diversă și persistență post-tratament la primatele neumane expuse la Borrelia burgdorferi prin hrănirea căpușelor . PLoS ONE, 12, e0189071.
- Crossland, NA; Alvarez, X.; Embers, ME Boala Lyme diseminată târziu: patologie asociată și posttratamentul persistenței spirochetelor în macacii Rhesus. Am. J. Pathol. 2018, 188, 672-682.
- Hodzic, E.; Imai, DM; Escobar, E. (2019) Generalitatea persistenței tratamentului post-antimicrobian a tulpinilor Borrelia burgdorferi N40 și B31 la tulpinile de șoarece rezistente și rezistente genetic . Infecta. Imun., IAI.00442-19.
- Feng, J.; Pat.; Yuan, Y.; Da, R; Zhang, Y. (2019) Biofilm / persistere / fază staționară bacteriile cauzează o boală mai severă decât bacteriile în fază log - Biofilmul Borrelia burgdorferi nu numai că prezintă o toleranță mai mare față de antibioticele Lyme, dar provoacă și o patologie mai severă într-un model de artrită de șoarece: Implicații pentru înțelegerea persistenței , PTLDS și eșecul tratamentului . Discov. Med., 148, 125-138.
- Schmidli, J.; Hunziker, T.; Moesli, P.; Schaad, UB (1988) Cultivarea Borrelia burgdorferi din lichid articular la trei luni după tratamentul paraliziei faciale datorită borreliozei Lyme . J. Infectează. Spune. 1988, 158, 905–906.
- Häupl, T.; Hahn, G.; Rittig, M.; Krause, A.; Schoerner, C.; Schönherr, U.; Kalden, JR; Burmester, GR (1993) Persistența Borrelia burgdorferi în țesutul ligamentos de la un pacient cu borrelioză cronică Lyme . Artrită. Rheum., 36, 1621–1626.
- Battafarano, DF; Piepteni, JA; Enzenauer, RJ; Fitzpatrick, JE (1993) Artrita septică cronică cauzată de Borrelia burgdorferi . Clin. Ortop. Relat. Rez., 297, 238-241.
- Middelveen, MJ; Sapi, E.; Burke, J.; Filush, KR; Franco, A.; Fesler, MC; Stricker, RB (2018) Infecție persistentă cu Borrelia la pacienții cu simptome în curs de desfășurare a bolii Lyme . Sănătate, 6, 33.
- Sylvie de Martino, „ Borrelioza europeană și boala Lyme ”, Le Concours Médical , vol. 126, nr . 33,10 noiembrie 2004, p. 1919-1924
- (în) Carrie D. Tibbles, „ Are acest pacient-are eritem migrans? ” , Jurnalul Asociației Medicale Americane , vol. 297, nr . 23,20 iunie 2007, p. 2617-2626
- Speere 2016, op. cit., p. 9-10.
- Frédéric Blanc, „ Neuroborrelioza: când să ne gândim la asta? », La Revue du Praticien - medicină generală , vol. 21, nr . 782-783,2 octombrie 2007, p. 843-846.
- Christine Tranchant, „Neurolyme : cum se pune diagnosticul? », La Revue du Praticien - medicina generală , vol. 33, nr . 1022,Mai 2019, p. 428-429.
- Steere 2016, op. cit., p. 10-11.
- (en) Yeung C, Baranchuk A, „Diagnosticul și tratamentul Lyme cardite” J Am Coll Cardiol . 2019; 73: 717-26. . DOI : 10.1016 / j.jacc.2018.11.035 .
- Pilly 2017, op. cit., pp. 379-380.
- Nicholas A. Crossland , Xavier Alvarez și Monica E. Embers , „ Boala Lyme diseminată târziu: patologie asociată și posttratarea persistenței spirochete în macacii Rhesus ”, The American Journal of Pathology , vol. 188, nr . 3,martie 2018, p. 672–682 ( ISSN 1525-2191 , PMID 29242055 , PMCID 5840488 , DOI 10.1016 / j.ajpath.2017.11.005 , citit online , accesat la 9 mai 2020 )
- (în) Johannes Nemeth, „ Actualizarea ghidurilor elvețiene privind sindromul bolii Lyme post-tratament ” , Swiss Medical Weekly ,2016( citiți online [PDF] )
- (en) Feder HM, Johnson BJ, O'Connell S. și colab. „ O evaluare critică a„ bolii cronice Lyme ” „ N Engl J Med . 2007; 357 (14): 1422-30. DOI : 10.1056 / NEJMra072023 .
- Paul M. Lantos , „ Boala cronică Lyme ”, Clinici de boli infecțioase din America de Nord , vol. 29, n o 2iunie 2015, p. 325–40 ( ISSN 0891-5520 , PMID 25999227 , PMCID PMC4477530 , DOI 10.1016 / j.idc.2015.02.006 , citit online , accesat 3 mai 2018 ).
- François Bricaire , „ Boala Lyme ”, La Revue du Praticien - Médecine générale , vol. 29, nr . 934,ianuarie 2015, p. 55-57
- ESTE 2012 , p. 26.
- Steere 2016, op. cit., p. 12 și 32.
- (în) BA Fallon , dl Pavlicová , SW Coffino și C. Brenner , " O comparație a rezultatelor testului serologic al bolii Lyme de la 4 laboratoare la pacienții cu simptome persistente după tratament cu antibiotice " , Boli infecțioase clinice , vol. 59, n o 12,15 decembrie 2014, p. 1705–1710 ( ISSN 1058-4838 și 1537-6591 , DOI 10.1093 / cid / ciu703 , citit online , accesat la 26 septembrie 2020 )
- "2018: Biofilms busters pentru a îmbunătăți detectarea Borrelia folosind PCR"
- Steere 2016, op. cit., p. 11-12.
- Feyeux D & Fantin B (2019) Știri despre gestionarea bolii Lyme . Jurnalul de medicină internă, 40 (4), 226-231 | rezumat .
- "Lanceta, decembrie 2019: Detectarea ADN-ului fără celule Borrelia burgdorferi în eșantioane de plasmă umană pentru diagnosticarea îmbunătățită a Borreliozei Lyme timpurii"
- (în) Eugene D. Shapiro, „ Boala Lyme ” , The New England Journal of Medicine , vol. 370, nr . 18,1 st mai 2014, p. 1724-1731.
- Paul G Auwaerter , Johan S Bakken , Raymond J Dattwyler și J Stephen Dumler , „ Antiscience și preocupări etice asociate cu pledoaria bolii Lyme ”, The Lancet. Boli infecțioase , vol. 11, n o 9,septembrie 2011, p. 713-719 ( ISSN 1473-3099 , PMID 21867956 , PMCID PMC4489928 , DOI 10.1016 / S1473-3099 (11) 70034-2 , citit online , accesat 3 mai 2018 )
- Joanna Ścieszka , Józefa Dąbek și Paweł Cieślik , „ Sindromul bolii post-Lyme ”, Reumatologia , vol. 53, n o 1,2015, p. 46–48 ( ISSN 0034-6233 , PMID 27407225 , PMCID 4847307 , DOI 10.5114 / reum.2015.50557 , citit online , accesat 4 iunie 2020 )
- (în) Michael T. Melia, „ Timp pentru o abordare diferită a bolii Lyme și a simptomelor pe termen lung ” , The New England Journal of Medicine , vol. 374, nr . 13,31 martie 2016, p. 1277-1278.
- (în) Allison DeLong și Mayla Hsu , „ Estimarea numărului cumulativ de cazuri de boală Lyme post-tratament în SUA, 2016 și 2020 ” privind BMC Public Health ,decembrie 2019( ISSN 1471-2458 , PMID 31014314 , PMCID PMC6480773 , DOI 10.1186 / s12889-019-6681-9 , accesat la 24 septembrie 2020 ) ,p. 352
- " Conferința de consens Lyme borreliosis 2006 " , pe infectiologie.com (accesat la 4 mai 2018 )
- (ro) B. Jaulhac, A. Saunier, E. Caumes, K. Bouiller, Gehanno JF și colab. , „ Borrelioza Lyme și alte boli transmise de căpușe. Liniile directoare ale societăților științifice franceze (II). Biologice, tratament, simptome persistente după borrelioză Lyme documentată sau suspectată ” , Medicină și Boli Infecțioase ,31 mai 2019( DOI 10.1016 / j.medmal.2019.05.001 )
- Thomas Butler , „ Reacția Jarisch - Herxheimer după tratamentul antibiotic al infecțiilor spirochetale: o revizuire a cazurilor recente și înțelegerea noastră asupra patogenezei ” , American Journal of Tropical Medicine and Hygiene , vol. 96, n o 1,11 ianuarie 2017, p. 46–52 ( ISSN 0002-9637 , PMID 28077740 , PMCID PMC5239707 , DOI 10.4269 / ajtmh.16-0434 , citit online , accesat 4 mai 2018 )
- Steere 2016, op. cit., p. 16.
- Steere 2016, op. cit., p. 17.
- Simpson EL, Duenas A, Holmes MW, Papaioannou D, Chilcott „Stimularea măduvei spinării pentru durerea cronică de origine neuropatică sau ischemică: revizuire sistematică și evaluare economică”; J. Health Technol Assessment. 2009 mar; 13 (17): iii, ix-x, 1-154. ( rezumat )
- Shui Y, Tao W, Huang D, Li Y, Fan B. „Stimularea măduvei spinării pentru durerea cronică provenită din boala Lyme” ; Medic de durere. 2012 noiembrie; 15 (6): 511-4. ( rezumat )
- Paul M. Lantos , Eugene D. Shapiro , Paul G. Auwaerter și Phillip J. Baker , „ Terapii alternative neortodoxe comercializate pentru tratarea bolii Lyme ” , Boli clinice infecțioase: o publicație oficială a Societății de boli infecțioase din America , vol. 60, n o 12,15 iunie 2015, p. 1776–1782 ( ISSN 1058-4838 , PMID 25852124 , PMCID PMC4490322 , DOI 10.1093 / cid / civ186 , citit online , accesat la 4 mai 2018 )
- Steere 2016, op. cit., p. 17 și 33.
- (en-SUA) Natalie S. Marzec , Christina Nelson , Paul Ravi Waldron și Brian G. Blackburn , „ Infecții bacteriene grave dobândite în timpul tratamentului pacienților cărora li s-a făcut un diagnostic de boală cronică Lyme - Statele Unite ” , MMWR. Raport săptămânal privind morbiditatea și mortalitatea , vol. 66, nr . 23,16 iunie 2017, p. 607–609 ( ISSN 0149-2195 și 1545-861X , DOI 10.15585 / mmwr.mm6623a3 , citit online , accesat la 8 mai 2018 )
- (în) Matthew Wood, The Book of Herb Wisdom , North Atlantic Books , Berkeley, California, 1997 ( ISBN 978-1-55643-232-3 ) .
- Wolf-Dieter Storl ( tradus din germană de Christophe Bernard), Curinglyme boala Lyme în mod natural: tratament holistic și utilizări practice , Paris, Guy Trédaniel ,2013( 1 st ed. 2011 c german / o Weltbild sub titlul " Borreliose Natürlich heilen: ganzheitliche Behandlung und Anwendungen Praktische " , și apoi , în 2012 , în limba olandeză , sub titlul " De la van ziekte Lyme " ), 274 p. ( ISBN 978-2-8132-0618-3 și 2-8132-0618-0 , notificare BnF n o FRBNF43668365 , prezentare online )
- (de) Petra Gutmann , „ Borreliose: Natürliche Therapie ” , buletinul informativ A. Vogel , Teufen „9. Heilpflanzen, die helfen” ,2014( citiți online [Zecken, Borreliose, FSME: Informationen über Begriffe und Behandlung von Lyme Borreliose und FSME]) Vezi ciucure sălbatică ( dipsacus silvestris ), gheara pisicii ( uncaria tomentosa ).
- (ro) Brorson O, Brorson SH, " Extractul de semințe de grapefruit este un agent puternic in vitro împotriva formelor motile și chistice ale Borrelia burgdorferi sensu lato " , Infecție , vol. 35, n o 3,2007, p. 206-8. ( PMID 17565468 ) [ citiți online ] : faceți clic pe fila Uită - te în interior pentru a citi primele două pagini ale textului.
- https://www.frontiersin.org/articles/10.3389/fmed.2020.00006/full
- https://www.lanutrition.fr/lyme-deux-plantes-qui-tuent-la-bacterie-borrelia
- "Chronimed: unele uleiuri esențiale au o activitate puternică împotriva fazei staționare și a biofilmului Borrelia burgdorferi"
- "Frontierele în medicină: uleiurile esențiale selective din condimente sau plante culinare au o activitate ridicată împotriva fazei staționare și a biofilmului Borrelia burgdorferi"
- "2015, Ncbi: Eficacitatea extractului de frunze întregi Stevia Rebaudiana împotriva diferitelor forme morfologice ale Borrelia Burgdorferi in Vitro"
- Guilhem Denis , „ Căpușe: remediul interzis Tic Tox ”, Europa 1 ,27 ianuarie 2012( citește online ) „Vânzarea unui produs, prezentat ca remediu preventiv sau curativ pentru mușcăturile de căpușe (boala Lyme, borrelioza etc.) de către compania Nutrivital, tocmai a fost interzisă de Agenția pentru produse de sănătate (Afssaps). Afssaps notează că acest produs face obiectul promovării care susține efectele sale terapeutice, în timp ce nu are o autorizație de introducere pe piață (AMM) pentru medicament și că prezintă, de asemenea, riscuri de neurotoxicitate , chiar și atunci când este administrat pe scurt timp pe cale orală. "
- Decizia Afssaps [PDF] , 2012.
- Pryska Ducoeurjoly , „ Dosar: interdicția asupra Tic Tox vine într-un context controversat ”, Deschideri: timpul cetățeanului „boala Lyme”,2 martie 2013( citește online ) Interviu cu profesorul Christian Perronne , specialist în boala Lyme, șeful Departamentului de boli infecțioase de la spitalul Raymond-Poincaré din Garches (92), președintele Comisiei specializate pentru boli transmisibile a Consiliului Superior pentru Sănătate Publică (HCSP).
- Rand PW & al. (2004) Abundența Ixodes scapularis (Acari: Ixodidae) după îndepărtarea completă a căprioarelor de pe o insulă offshore izolată, endemică pentru boala Lyme . J. Med. Entomol. 41, 779–784
- Gilbert, L. și colab. (2012) Efectul gestionării cerbilor asupra abundenței Ixodes ricinus în Scoția . Şcoală. Aplic. 22, 658–667
- Levi, T. și colab. (2012) Căprioare, prădători și apariția bolii Lyme. Proc. Natl. Acad. Știință. SUA 109, 10942–10947
- KJ Kugeler , RA Jordan , TL Schulze și KS Griffith , „ Culling Deer cu coadă albă va preveni boala Lyme? », Zoonoze și sănătate publică , vol. 63, nr . 5,august 2016, p. 337-45. ( ISSN 1863-1959 , PMID 26684932 , PMCID PMC4912954 , DOI 10.1111 / zph.12245 , citit online , accesat la 5 mai 2018 )
- (în) Meagan F. Vaughn și Steven R. Meshnick , " Studiu pilot care evaluează eficacitatea îmbrăcămintei impregnate cu permethrin de lungă durată pentru prevenirea mușcăturilor de căpușe " , bolile vectoriale și bolile zoonotice , vol. 11, n o 7,iulie 2011, p. 869–875 ( ISSN 1530-3667 și 1557-7759 , DOI 10.1089 / vbz.2010.0158 , citit online , accesat la 24 septembrie 2020 )
- (ro) Robert Prose , Nicole E Breuner , Tammi L Johnson și Rebecca J Eisen , " Contact Irritancy and Toxicity of Permethrin-Treated Clothing for Ixodes scapularis, Amblyomma americanum, and Dermacentor variabilis Ticks (Acari: Ixodidae) " , Journal of Medical Entomology ,24 mai 2018( ISSN 0022-2585 și 1938-2928 , PMID 29800259 , PMCID PMC6119117 , DOI 10.1093 / jme / tjy062 , citit online , accesat la 24 septembrie 2020 )
- (în) Michael K. Faulde Martin Rutenfranz Alexander Keth și Jürgen Hepke , " Studiu pilot Evaluarea eficacității îmbrăcămintei impregnate cu permetrină, de lungă durată, tratate în fabrică pentru prevenirea mușcăturilor de căpușe În timpul expunerii ocupaționale căpușe în zonele de antrenament militar foarte infestate , Germania ” , Cercetări în parazitologie , vol. 114, n o 2februarie 2015, p. 671–678 ( ISSN 0932-0113 și 1432-1955 , DOI 10.1007 / s00436-014-4232-y , citit online , accesat la 24 septembrie 2020 )
- (în) Meagan F. Vaughn , Sheana Whelan Funkhouser , Chang Feng Lin și Jason Fine , „ Uniforme impregnate cu permethrin de lungă durată ” , American Journal of Preventive Medicine , vol. 46, nr . 5,Mai 2014, p. 473–480 ( DOI 10.1016 / j.amepre.2014.01.008 , citit online , accesat la 24 septembrie 2020 )
- (în) Cedar Mitchell , Megan Dyer , Feng Chang Lin și Natalie Bowman , „ Eficacitatea de protecție a îmbrăcămintei impregnate de permethrin de lungă durată împotriva mușcăturilor de căpușe în anul setării endemice a bolii Lyme: un proces de control aleatorizat în rândul lucrătorilor în aer liber ” , Journal of Medical Entomology , vol. 57, nr . 5,7 septembrie 2020, p. 1532–1538 ( ISSN 0022-2585 și 1938-2928 , DOI 10.1093 / jme / tjaa061 , citit online , accesat la 24 septembrie 2020 )
- (en) Neeta P Connally , Dominic A Rose , Nicole E Breuner și Robert Prose , „ Impactul purtării și spălării / uscării îmbrăcămintei tratate cu permetrină asupra iritării și toxicității lor de contact pentru Nymphal Ixodes scapularis (Acari: Ixodidae) Căpușe ” , Journal of Medical Entomology , vol. 56, n o 1,8 ianuarie 2019, p. 199–214 ( ISSN 0022-2585 și 1938-2928 , PMID 30165532 , PMCID PMC6326861 , DOI 10.1093 / jme / tjy138 , citit online , accesat la 24 septembrie 2020 )
- Atenție la căpușe: grădini în pericol , Știri de la TWC France;
- (ro-SUA) „ Prevenirea mușcăturilor de căpușe pe oameni | Boala Lyme | CDC ” , pe www.cdc.gov (accesat la 5 mai 2018 )
- (ro) Piesman J, Eisen L. " Prevenirea bolilor transmise prin căpușe " Annu Rev Entomol . 2008; 53: 323-43.
- (în) Ginsberg HS, M Butler, Zhioua E. " Efectul împrejmuirii de excludere a cerbului este prin abundența Amblyomma americanum (Acari: Ixodidae) pe Fire Island " New York, SUA, J Vector Ecol . 2002; 27: 215-21.13,14.
- (ro-SUA) Daphne Cybele , „ Controlul căpușelor: cum poate fi o turmă de pui să fie cel mai bun pariu ” , pe animale de companie deschise larg ,11 mai 2019(accesat pe 12 iulie 2019 )
- (ro-SUA) „ Prevenirea căpușelor pe animalele dvs. de companie | Boala Lyme | CDC ” , pe www.cdc.gov ,11 august 2017(accesat la 5 mai 2018 )
- Watson SC, Liu Y, Lund RB, Gettings JR, Nordone SK, McMahan CS și colab. (2017) Un model spațio-temporal bayesian pentru prognozarea prevalenței anticorpilor împotriva Borrelia burgdorferi, agent cauzal al bolii Lyme, la câinii domestici din Statele Unite adiacente. PLOS ONE 12 (5): e0174428. https://doi.org/10.1371/journal.pone.0174428
- Gétaz L, Loutan L, Mezger N, „ Boli transmise de căpușe de aici și de altundeva [ Boli transmise de căpușe local și în străinătate ] ”, Rev Med Suisse , vol. 8, nr . 340,2012, p. 974-6. ( PMID 22662624 , citiți online [html] )
- (en-SUA) „ Eliminarea și testarea bifelor | Boala Lyme | CDC ” , pe www.cdc.gov ,10 august 2017(accesat la 5 mai 2018 )
- Instrucțiunea de a se roti încet în direcția INVERSĂ a acelor unui ceas este scrisă clar pe o cutie care conține două „îndepărtări de căpușe”, produse, vândute în farmacii, din laboratoarele Clément-Thékan din Montrouge (Franța). De fapt, trebuie să alegeți o direcție de rotație și să rotiți instrumentul în acea direcție, două sau trei spire sau mai multe, dacă este necesar, fără a schimba direcția în timpul operației, astfel încât să se desprindă căpușa. În sens invers acelor de ceasornic (ca pentru deșurubare) ar fi mai convenabil pentru dreptaci, iar cealaltă (ca pentru înșurubare) pentru stângaci: întrebări frecvente despre clești de căpușe .
- (în) „ profilaxia mușcăturilor de căpușă (p. 20) ” , pe cdc.gov (accesat la 5 mai 2018 )
- Monica E. Embers și Sukanya Narasimhan , „ Vaccinarea împotriva bolii Lyme: trecut, prezent și viitor ”, Frontiers in Cellular and Infection Microbiology , vol. 3,12 februarie 2013( ISSN 2235-2988 , PMID 23407755 , PMCID PMC3569838 , DOI 10.3389 / fcimb.2013.00006 , citit online , accesat 6 mai 2018 )
- (în) Angela K. Shen , Paul S. Mead și Charles B. Beard , „ The Lyme Disease Vaccine-A Public Health Perspective ” , Clinical Infectious Diseases , vol. 52, n o suppl_3,1 st februarie 2011, s247 - s252 ( ISSN 1537-6591 și 1058-4838 , DOI 10.1093 / cid / ciq115 , citit online , accesat la 24 septembrie 2020 )
- L. E. NIGROVIC și KM THOMPSON , „ Vaccinul Lyme: o poveste de avertizare ”, Epidemiologie și infecție , vol. 135, n o 1,ianuarie 2007, p. 1–8 ( ISSN 0950-2688 , PMID 16893489 , PMCID PMC2870557 , DOI 10.1017 / S0950268806007096 , citit online , accesat 6 mai 2018 )
- (în) Hanner, M., W. Schüler, A. Meinke, U. Lundberg, Plos One Proiectarea și dezvoltarea unui nou vaccin pentru protecție împotriva borreliozei Lyme , PLoS ONE 9 (11): e113294. Doi: 10.1371 / journal.pone.0113294.
- (în) Stanley A Plotkin, " Need for a New Lyme Disease Vaccine " , The New England Journal of Medicine , vol. 375, nr . 10,8 septembrie 2016, p. 911-913
- Joseph Martin , „ Vaccin împotriva Lyme: un laborator francez urmărește comercializarea până în 2025 ” , pe revista RSE (accesat la 4 august 2020 ) .
- Maria Gomes-Solecki , „ Blocarea transmiterii agenților patogeni la sursă: rezervor țintea vaccinuri pe bază de OspA împotriva Borrelia burgdorferi ”, Frontiers in Cellular and Infection Microbiology , vol. 4,26 septembrie 2014( ISSN 2235-2988 , PMID 25309883 , PMCID PMC4176399 , DOI 10.3389 / fcimb.2014.00136 , citit online , accesat la 24 septembrie 2020 )
- Cees C Van den Winjngaard și colab. (2017) Costul borreliozei Lyme . Jurnalul European de Sănătate Publică, 27, 3, pp. 538-547. doi: 10.1093 / eurpub / ckw269
- Lohr IB (2015) Epidemiologie și costul îngrijirilor spitalicești pentru borrelioza Lyme în Germania: Lecții dintr-o analiză a bazei de date de utilizare a asistenței medicale . Căpușe și boli transmisibile de căpușe, 6, 1, pp. 56-62. doi: 10.1016 / j.ttbdis.2014.09.004
- Alison Tonks , „ Războaiele Lyme ” , British Medical Journal , vol. 335, nr . 7626,3 noiembrie 2007, p. 910–912 ( ISSN 0959-8138 , PMID 17974685 , PMCID PMCPMC2048873 , DOI 10.1136 / bmj.39363.530961.AD , citit online , accesat la 9 iunie 2019 )
- C. Eldin , A. Raffetin , K. Bouiller și Y. Hansmann , „ Review of European and American guides for the diagnostic of Lyme borreliosis ”, Medecine Et Maladies Infectieuses , vol. 49, n o 2martie 2019, p. 121–132 ( ISSN 1769-6690 , PMID 30528068 , DOI 10.1016 / j.medmal.2018.11.011 , citit online , accesat la 9 mai 2020 )
- (în) J Nemeth , E Bernasconi , U Heininger și domnul Abbas , „ Actualizarea ghidurilor elvețiene privind sindromul bolii Lyme post-tratament ” , Swiss Medical Weekly ,5 decembrie 2016( ISSN 1424-7860 și 1424-3997 , DOI 10.4414 / smw.2016.14353 , citit online , accesat la 24 septembrie 2020 )
- (în) Samuel Shor , Christine Green , Beatrice Szantyr și Steven Phillips , " Boala Lyme cronică: o definiție bazată pe dovezi ILADS de către grupul de lucru " , Antibiotice , vol. 8, n o 4,16 decembrie 2019, p. 269 ( ISSN 2079-6382 , PMID 31888310 , PMCID PMC6963229 , DOI 10.3390 / antibiotics8040269 , citit online , accesat 24 septembrie 2020 )
- A. Kersten , C. Poitschek , S. Rauch și E. Aberer , „ Efectele penicilinei, ceftriaxonei și doxiciclinei asupra morfologiei Borrelia burgdorferi ”, Agenți antimicrobieni și chimioterapie , vol. 39, nr . 5,Mai 1995, p. 1127-1133 ( ISSN 0066 - 4804 , PMID 7625800 , PMCID PMC162695 , DOI 10.1128 / aac.39.5.1127 , citit on - line , accesat 24 septembrie 2020 )
- (în) Vera Preac Mursic Sylvia Reinhardt , Bettina Wilske și U. Busch , " Training and cultivation ofBorrelia burgdorferi spheroplast L-form variants " , Infection , Vol. 24, n o 3,Mai 1996, p. 218–226 ( ISSN 0300-8126 și 1439-0973 , DOI 10.1007 / BF01781096 , citit online , accesat la 24 septembrie 2020 )
- (în) Judith Miklossy Sandor Kasas Anne D Zurn și Sherman McCall , „ Formele atipice și chistice persistente ale Borrelia burgdorferi și inflamația locală în neuroboreliile Lyme ” , Journal of Neuroinflammation , vol. 5, n o 1,2008, p. 40 ( ISSN 1742-2094 , PMID 18817547 , PMCID PMC2564911 , DOI 10.1186 / 1742-2094-5-40 , citit online , accesat la 24 septembrie 2020 )
- Paul M. Lantos , Paul G. Auwaerter și Gary P. Wormser , „ O revizuire sistematică a variantelor morfologice Borrelia burgdorferi nu susține un rol în boala cronică Lyme ”, Boli clinice infecțioase: o publicație oficială a Societății de boli infecțioase din America , vol. 58, nr . 5,1 st martie 2014, p. 663–671 ( ISSN 1058-4838 , PMID 24336823 , PMCID PMC3922218 , DOI 10.1093 / cid / cit810 , citit online , accesat la 8 mai 2018 )
- Natalie Rudenko , Maryna Golovchenko , Katerina Kybicova și Marie Vancova , „ Metamorfoze ale spirochetelor bolii Lyme: fenomenul persistentelor Borrelia ”, Parasites & Vectors , vol. 12,16 mai 2019( ISSN 1756-3305 , PMID 31097026 , PMCID 6521364 , DOI 10.1186 / s13071-019-3495-7 , citit online , accesat la 18 mai 2020 )
- Paul Lantos se prezintă ca un specialist în utilizarea GIS pentru epidemiologie; Autor principal al unui raport (2010) al grupului Lyme Disease Guidelines Review Panel for Infectious Diseases Society of America. El a co-prezidat un grup (30 de membri) privind ghidurile pentru boala Lyme (scris de Academia Americană de Neurologie, Colegiul American de Reumatologie și Societatea de Boli Infecțioase din America).
- (în) Erica Weitzner , Donna McKenna , John Nowakowski și Carol Scavarda , „ Evaluarea pe termen lung a simptomelor post-tratament la pacienții cu boală Lyme precoce confirmată de cultură ” , Boli infecțioase clinice , vol. 61, nr . 12,15 decembrie 2015, p. 1800–1806 ( ISSN 1058-4838 și 1537-6591 , PMID 26385994 , PMCID PMC4657537 , DOI 10.1093 / cid / civ735 , citit online , accesat la 24 septembrie 2020 )
- (în) Erica Weitzner , Paul Visintainer și Gary P. Wormser , " Comparația bărbaților față de femei cu boala Lyme precoce confirmată de cultură la prezentare și la 11-20 de ani după diagnostic " , Diagnostic Microbiology and Infectious Disease , Vol. 85, nr . 4,august 2016, p. 493–495 ( DOI 10.1016 / j.diagmicrobio.2016.04.012 , citit online , accesat la 24 septembrie 2020 )
- (în) „ Evenimente anterioare de promovare a bolii Lyme ” .
- (în) „ Evaluări de dovezi și recomandări de orientare în boala Lyme: managementul clinic al mușcăturilor de căpușe cunoscute, erupții cutanate și boală persistentă a eritemului migrans. | National Guideline Clearinghouse ” , la www.guideline.gov (accesat la 8 februarie 2017 )
- Y. Hansmann, " Există boala cronică de Lyme?" », La Revue du Praticien , vol. 66,septembrie 2016, p. 711-714.
- HAS 2014 , p. 41-42
- „ Raport de activitate aprilie 2018 - martie 2019 ” , pe francelyme.fr (accesat la 26 iulie 2019 )
- HAS 2014 , p. 44.
- ESTE 2014 , p. 46.
- „ consens 2006 ”
- ESTE 2014 , p. 39.
- ESTE 2014 , p. 46-47 ..
- „ Boala Lyme: Matthias, în greva foamei, cere„ dreptul de a fi vindecat ” ", The Obs ,2016( citiți online , consultat la 11 mai 2018 )
- „ Boala Lyme: strigătul de alarmă a 100 de medici:„ Există o urgență ” ”, The Obs ,2016( citiți online , consultat la 11 mai 2018 )
- „ Boala Lyme: lunga luptă a profesorului Perronne ”, leparisien.fr ,3 februarie 2017( citiți online , consultat la 11 mai 2018 )
- „ Boala Lyme:„ A trebuit să-mi dau dosarul ca al unui animal ” ”, leparisien.fr ,3 februarie 2017( citiți online , consultat la 11 mai 2018 )
- „ rezumatul planului 2016 ”
- „ Boala Lyme: nevoie urgentă de actualizare a recomandărilor ” [video] , despre Medscape (accesat la 3 iulie 2020 ) .
- „ Boala Lyme: de ce Franța întârzie atât de mult ”, The Huffington Post ,13 iulie 2016( citiți online , consultat la 11 mai 2018 )
- " Boala Lyme: poziția SPILF - Boala Lyme: poziția " , pe www.infectiologie.com (accesat la 8 februarie 2017 )
- „ Concluziile bolii Lyme ” , pe academie-medecine.fr (accesat la 7 mai 2018 )
- „ Haute Autorité de Santé - Lyme Borreliosis și alte boli transmise de căpușe ” , pe www.has-sante.fr (accesat la 5 iulie 2018 )
- „ Comunicat de presă din 2 iulie 2018:„ Actualizare de la Haute Autorité de Santé (HAS) despre boala Lyme: reacții și dezamăgire din partea Academiei Naționale de Medicină ”- Academia Națională de Medicină | O instituție la vremea ei ”, Academia Națională de Medicină | O instituție la vremea ei ,2 iulie 2018( citiți online , consultat la 4 august 2018 )
- „Comunicat de presă al tuturor societăților învățate implicate în gestionarea bolilor transmise de căpușe”, 19 iulie 2018 .
- Science et Avenir (2019) Boala Lyme: situația devine omniprezentă ; Olivier Hertel; 04/08/2019
- Ex pentru literatura medicală francofonă: cu Scholar
- Pentru a nu fi confundată cu subreportarea, o boală poate fi diagnosticată și tratată (corect sau greșit) fără a fi raportată sistemelor de supraveghere. A se vedea https://www.cdc.gov/lyme/stats/humancases.html
- „ Buletin epidemiologic săptămânal, 7 mai 2019 ” , pe invs.santepubliquefrance.fr (accesat pe 9 iunie 2019 )
- medicalXpress (2018) Lacune în prevenirea, gestionarea bolilor transmise prin căpușe identificate publicat la 6 septembrie 2018
- Paris Match , „ Boala Lyme: ucigașul mascat 1/2 ” , pe parismatch.com (accesat la 25 iunie 2021 )
- „ Răspândirea bolii Lyme se datorează experimentelor militare americane?” » , Pe www.franceinter.fr (consultat la 26 iunie 2021 )
- " Armata SUA a creat boala Lyme?" » , On Sciences et Avenir (accesat la 25 iunie 2021 )
- " Un experiment greșit ar putea fi cauza epidemiei de Lyme din Statele Unite?" » , Pe SudOuest.fr (accesat la 25 iunie 2021 )
- Adrien Sénécat, " Cine este într-adevăr Christian Perronne, medic referent al conspiratorilor?" : șeful departamentului de boli infecțioase din spitalul Garches este susținerea științifică a documentarului Hold-up și un adept al „teoriilor alternative ”, Le Monde , 18-19 noiembrie 2020 ( citiți online , consultat la 6 aprilie 2021 ), cf. secțiunea intitulată „Adept la teoriile alternative ” .
- Isabelle Léouffre (articol actualizat la5 ianuarie 2017), „ Boala Lyme: ucigașul mascat (1/2) ”, Paris Match „Realitate sau legendă? Se crede că boala Lyme se datorează manipulării genetice a căpușelor ”,14 iunie 2016( citit online , consultat la 7 aprilie 2021 ).
- Anne-Laure Barret, „ Boala Lyme, conspirație aplicată acarienilor ”, Le Journal du dimanche , 18 septembrie 2016 cu modificare și actualizare 21 iunie 2017 ( citiți online , consultați 28 aprilie 2020 ).
- „ Lyme, boală imaginară? », Actu.fr - L'Orne Hebdo , Normandia,26 mai 2016( citiți online , consultat la 6 aprilie 2021 ).
- ladepeche.fr, „ În lacrimi, Avril Lavigne povestește lupta ei împotriva bolii Lyme ”, La Dépêche ,30 iunie 2015( citiți online , consultat la 3 iulie 2020 ).
- „ Avril Lavigne despre boala Lyme:„ Aceștia au fost cei mai grei ani din viața mea ”- Elle ” , pe elle.fr ,12 septembrie 2018(accesat la 3 iulie 2020 ) .
- RTL Newmedia , „ Shania Twain cu boala Lyme a rămas fără cuvinte:„ Chiar am crezut că este sfârșitul carierei mele ” ”, RTL People ,17 iulie 2017( citiți online , consultat la 23 septembrie 2018 )
- (în) Steve Ginsburg, „ Boala Lyme niciodată departe de gândurile vedetei WNBA, Delle Donne ” , Yahoo,15 septembrie 2015(accesat la 15 septembrie 2015 )
- (ro) http://www.dailymail.co.uk/tvshowbiz/article-3265978/Bella-Anwar-Hadid-battling-Lyme-disease-mom-Yolanda-Foster-reveals.html
- „ 8 stele victime ale bolii Lyme ” , pe Medicite.fr ,11 decembrie 2017(accesat pe 5 iulie 2018 )
- „ Boala Lyme: stelele afectate de boală ” , pe Doctissimo.fr (accesat pe 5 iulie 2018 )
- (în) „ Alec Baldwin a crezut că va„ muri de boala Lyme ”. Ce să știți despre boala transmisă de căpușe ” , pe Health.com (accesat la 25 decembrie 2018 )
- „ Boala Lyme: stele afectate de boală ” , pe Doctissimo (accesat la 25 decembrie 2018 )
- „ Boala Lyme: un ciclist de nivel înalt aproape oprit din cauza unei căpușe ” , pe www.pourquoidocteur.fr (accesat la 30 iulie 2019 )
- „ Bush-a fost tratat-pentru-boala-Lyme-casa-albă "
- „ Fédrigo a suferit o infecție bacteriană ” , pe velochrono.fr ,27 iulie 2011(accesat la 27 iulie 2011 )
- Prisma Media , „ Justin Bieber dezvăluie că are boala Lyme - Aici este ” , pe Ici.fr (accesat pe 9 ianuarie 2020 )
- „ boala richard-gere-lyme ”
Vezi și tu
Bibliografie
- „ A. Borrelioza Lyme ' ,2014(accesat la 11 mai 2018 ) .
- Judith Albertat , boala Lyme: călătoria mea spre recâștigarea sănătății , Vergèze, Thierry Souccar ,2012, 224 p. ( ISBN 978-2-36549-001-6 ).
- Chantal Perrin și Roger Lenglet , Cazul bolii Lyme: o investigație , Arles, Actes Sud ,2016, 155 p. ( ISBN 978-2-330-05800-5 , prezentare online ).
- Christian Perronne , Adevărul despre boala Lyme: infecții ascunse, vieți spulberate: către o nouă medicină , Paris, Odile Jacob ,2017, 298 p. ( ISBN 978-2-7381-3509-4 , prezentare online ).
Filmografie
- Ryszard Hunka, scenariu și regie; Erna Buffie & Merit Jensen-Carr, producție; Sandra Moore, director de producție; David McGunigal, publicare; Annick Bergeron, narațiune, Misterul bolii Lyme , Canada Media Fund / Rogers Documentary and Cable Network Fund / CBC / France 5 ,10 octombrie 2013, „În ultimul deceniu, boala Lyme, o boală misterioasă transmisă de căpușe, s-a răspândit într-un ritm alarmant în Canada. Documentarul explorează acest flagel devastator, adesea diagnosticat greșit și, prin urmare, slab tratat, care continuă să genereze controverse. Investigarea unui mister medical. » ( Citește online [video] )
- Boala Lyme: când atacă căpușele! Documentar francez difuzat pe France 5 în 2014 și produs în 2014, 52 '. Pagina web (descriere) .
- Axel în țara pacienților imaginați , documentar francez difuzat pe France 3 Pays de la Loire, în noiembrie 2020, 52 min . „ Axel în țara pacienților imaginați ” , pe france.tv .
Articole similare
- Eco-epidemiologie
- Boală emergentă
- Borrelioza
- Boli transmisibile de căpușe
- Sindromul de activare a celulelor mastocitare
linkuri externe
- Sondaj național privind cartografierea mușcăturilor pentru Franța
- „ Boala Lyme ” , la Ministerul Afacerilor Sociale și Sănătății (Franța) ,18 ianuarie 2017(accesat la 26 ianuarie 2017 )
- Jean-Paul Krivine , „ Boala Lyme: între psihoză și informații false ” , SPS nr . 321 , pe pseudo-sciences.org , AFIS,iulie 2017(accesat la 15 august 2017 )
- Aurélie Haroche , „ Boli ale„ no Lyme ”: societatea noastră a ignorat suferința „ pe Medicine International Journal ,28 martie 2018(accesat la 6 aprilie 2018 )
- https://socialyme.com blog și informații despre boala Lyme
- Înregistrări de autoritate :
- Observații în dicționare generale sau enciclopedii :
- Resurse legate de sănătate :
- Tezaurul NCI
- Orphanet
- (ro) Ontologie a bolilor
- (ro) DiseasesDB
- (en + es) Centrul de informare a bolilor genetice și rare
- (ro) Rubricile subiectului medical
- (en + es) MedlinePlus
- (cs + sk) WikiSkripta