Endometrioza
Endometrioza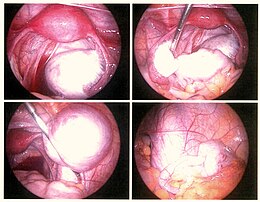
| Specialitate | Ginecologie |
|---|
| CISP - 2 | X99 |
|---|---|
| ICD - 10 | N80 |
| CIM - 9 | 617,0 |
| OMIM | 131200 |
| BoliDB | 4269 |
| MedlinePlus | 000915 |
| eMedicină | 271899 și 795771 |
| eMedicină | med / 3419 ped / 677 emerg / 165 |
| Plasă | D004715 |
| Medicament | Danazol , hidroxiprogesteron , leuprorelin , noretindon , etinodioldiacetat ( in ) , desogestrel ( în ) , nafarelină ( în ) , goserelin acetat ( in ) , levonorgestrel , etonogestrel ( in ) , goserelin , etinilestradiol / noretindon ( d ) , medroxiprogesteron ( en ) , leuprorelină și etisteronă ( ro ) |
| Pacient din Marea Britanie | Endometrioza-pro |
Endometrioza este o boală legată de prezența țesutului similar cu mucoasa uterina in afara uterului. Poate provoca uneori dureri debilitante și probleme de infertilitate .
Acest fenomen se observă în principal în cavitatea peritoneală și în ovare . Acest țesut ectopic poate fi găsit și pe organele digestive, inclusiv pe rect , pe vezică , chiar și pe rinichi , diafragmă , peritoneu și în mod excepțional în plămâni , țesuturi moi , oase și creier . Țesutul endometrial este sensibil la hormoni. La fel ca endometrul , urmează ciclul menstrual .
Endometrioza, descrisă pentru prima dată de Karel Rokitansky în 1860, este o boală ginecologică în general neînțeleasă. Modul său de apariție și dezvoltare a dat naștere la numeroase ipoteze; etiologia sa , evoluția sa, fiziopatologia ei fac încă obiectul investigațiilor.
În 2021, o campanie de conștientizare pentru public și personalul de sănătate a fost lansată în Franța de către Ministerul Sănătății.
Epidemiologie
Se estimează că 10-20% dintre femei suferă de endometrioză. Cu toate acestea, nu toate sunt diagnosticate, deoarece mulți suferă de forme nu foarte extinse. Endometrioza este cauza a aproape jumătate din perioadele dureroase ( dismenoree ). În plus, 5 până la 15% din cazurile de infertilitate sau subfertilitate sunt atribuite endometriozei. Endometrioza ar cauza dificultăți de reproducere în până la 50% din cazuri.
Prevalența endometriozei crește odată cu vârsta. Afectează în principal femeile de aproximativ treizeci de ani, dar poate fi totuși întâlnit încă din adolescență. Este mai frecvent în menopauza târzie sau la femeile care au avut prima perioadă devreme.
Frecvența sa pare să crească în țările dezvoltate, dar nu se știe dacă aceasta este o creștere reală sau un diagnostic mai bun. Deși extrem de rare, au fost raportate și cazuri de endometrioză la bărbați.
Mecanism hipotetic
Dacă cauza exactă (etiologia) rămâne necunoscută până acum, există diferite ipoteze care încearcă să explice geneza endometriozei:
Ipoteza refluxului menstrual
Ipoteza lui John A. Sampson (în) , propusă în 1921, sugerează că refluxul de sânge este la originea endometriozei. Într-adevăr, în timpul menstruației, sângele menstrual poate să nu curgă complet prin vagin: o parte din acest sânge poate curge înapoi către tuburi și inunda cavitatea peritoneală. Acest sânge conține în mod natural celule endometriale vii care pot fi altoite pe țesutul peritoneal sau pe alte organe (cam ca celulele canceroase) datorită diferitelor enzime (MMP sau metaloproteinaze ale matricei).
Diferite elemente susțin această ipoteză a transplantului de reflux tubar, inclusiv faptul de a găsi sânge laparoscopic în sacul Douglas în timpul menstruației, precum și apariția celulelor endometriale în lichidul dializat peritoneal la femeile aflate în dializă peritoneală.
Ipoteza metaplastică
Al doilea set de ipoteze are în vedere metaplazia de la celule străine endometrului. Ipoteza metaplastică celomică presupune o transformare a țesuturilor peritoneului care acoperă organele prezente în cavitatea abdominală, țesuturi care ar proveni dintr-un țesut embriologic numit celomic și ar avea celule pluripotente. Se spune că aceste celule au capacitatea de a diferenția și de a suferi transformări metaplastice în alte țesuturi, cum ar fi țesutul endometrial. Stimulii capabili să genereze această diferențiere rămân necunoscuți.
O ipoteză foarte strânsă este cea a inducției, care are în vedere o transformare a celulelor peritoneului sub efectul factorilor hormonali sau imunologici.
O a treia ipoteză se bazează pe metaplazie din rămășițele canalului Müllerian sub efectul estrogenului.
Descoperirea cazurilor de endometrioză la femeile fără endometru și la bărbații tratați cu doze mari de estrogen a condus la imaginarea mai recentă a unei a patra căi, aceea a metaplaziei din celulele stem ectopice sau a celulelor progenitoare din măduva spinării.
Ipoteza metastazei
Ultima ipoteză menționată este teoria transplantului sau a inducției. Ea sugerează că în timpul menstruației, diferitele vase (arteriole spirale, vase limfatice etc.) suge celulele endometriale în circulația sistemică și provoacă roiuri în tot corpul. Această ipoteză are avantajul de a explica apariția endometriozei într-o multitudine de locații.
Deoarece nicio ipoteză nu poate explica toate localizările singure, este probabil ca aceste trei mecanisme să funcționeze împreună.
Cei trei factori importanți care joacă un rol sunt:
- prezența refluxului de sânge menstrual în cavitatea peritoneală;
- prezența macrofagelor ineficiente (non-imuno-incompetente) sau a celor depășite de cantitățile de absorbit;
- faptul de a fi reglementat, deci de a avea menstruație.
Ipoteze etiologice
Ipoteza autoimună
În ciuda demonstrării numeroaselor anomalii ale sistemului imunitar ( factor de necroză tumorală , interleukine etc.), anticorpii specifici endometriozei nu au fost găsiți niciodată și nici o relație cu o patologie imună majoră cunoscută cum ar fi tiroidita lui Hashimoto , artrita reumatoidă , sindromul anti-fosfolipidic ... Și chiar dacă există anomalii în imunitatea locală, nu există nicio modalitate de a spune dacă aceasta este o cauză sau o problemă. ”o consecință.
Ipoteza toxică
De Dioxinele au fost acuzați de anumite argumente. Dar, în 2009, nu s-a stabilit nimic mai convingător.
Presupunerea mediului
Printre ipotezele luate în considerare se numără rolul expunerii la anumite produse toxice sau poluanți ai mediului. În special, pot fi implicate alimente și / sau expunerea (posibil in utero, în timpul copilăriei sau în timpul adolescenței) la perturbatori endocrini , dar niciuna dintre aceste ipoteze nu a făcut până acum cazul. Obiect al unor dovezi științifice puternice (în special ipoteza pilula contraceptivă pentru un timp menționat ca provocator a fost invalidată). Studiile privind posibilele legături dintre ftalați (sau metaboliții lor), fertilitatea, anomaliile sistemului reproductiv feminin, pubertatea precoce sau endometrioza sugerează o legătură între nivelurile plasmatice sau urinare ale ftalaților sau metaboliții acestora și endometrioza.
- Un studiu a sugerat cu tărie că expunerea la ftalați , în special în tampoane , ar putea duce la endometrioză.
- În Italia, Cobellis și colab. (2003) au comparat nivelurile sanguine ale a doi ftalați ( DEHP și MEHP ) la 35 de femei victime ale leziunilor endometriotice și 24 de femei fără endometrioză diagnosticată care s-au consultat pentru chisturi ovariene sau dureri pelvine regulate (dar fără dificultăți de reproducere a priori). DEHP și MEHP au fost prezenți în sângele majorității femeilor, cu un nivel mediu de DEHP de peste 3 ori mai mare la cei cu endometrioză (0,57 mg / l) comparativ cu grupul martor (0, 18 mg / l). Nu s-a observat nicio diferență pentru MEHP.
- În India, Reddy și colab. (2006) au studiat nivelurile de ftalat din sânge la 49 de pacienți infertili cu endometrioză pelviană (diagnosticați prin laparoscopie ), comparându-i cu 38 de femei infertile și cu 21 de femei fertile (care au suferit și laparoscopie, dar din alte motive. Ginecologice). Nivelurile medii de DEHP, DNOP, BBP și DBP au fost mai mari la pacienții cu endometrioză (2,44, 3,32, 0,66 și respectiv 0,44 mg / l) decât la cele 2 grupuri de femei fără endometrioză., Cu rate care tind să fie mai mari cu atât mai severe endometrioza.
- Itoh și colab. a investigat în 2009 o posibilă corelație între ftalații urinari și severitatea endometriozei la 137 de femei japoneze cu probleme de infertilitate și diagnosticate prin laparoscopie. Cei 6 metaboliți cuantificați în prima urină de dimineață (MEP, MBP, MEHP, MEHHP, MEOHP, MBzP) au fost găsiți în aproape toate probele (97% pentru MBzP). Cele mai ridicate niveluri mediane ale acestor metaboliți au fost observate la pacienții cu cea mai severă endometrioză, dar analizele luând în considerare variabilitățile individuale în diluarea urinei (cu creatinină ) nu au arătat o relație doză-răspuns.
Primele 3 studii sunt descriptive și nu elimină unii factori de confuzie și sunt în continuare limitați de faptul că timpul de înjumătățire al ftalaților din sânge este scurt (mai puțin de o oră pentru DEHP) și nu reflectă, prin urmare, nu efectul real expunerea la momentul respectiv și chiar mai puțin expunerea trecută (ar putea fi posibilă și implicarea expunerii intrauterine sau adolescenți). În plus, în anumite cazuri, echipamentul utilizat pentru prelevarea probelor de sânge ar fi putut conține ftalați care contaminează proba prezentată pentru analiză. În contrast, Itoh și colab. a folosit un chestionar standardizat conceput pentru a aborda diferiți factori de confuzie. Dovezile pentru posibila existență a unei legături între ftalați și endometrioză sunt până acum foarte limitate.
Ipoteza infecțioasă
Deși nu a fost demonstrată niciodată, etiologia infecțioasă rămâne plauzibilă. Ar fi mai degrabă legat de fenomene de tip prionic virale sau patogene .
Ipoteza genetică
Ipoteza genetică a fost luată în considerare de mulți ani. Numeroase publicații au demonstrat variante genetice mai frecvente la pacienții cu endometrioză. O mutație a genei Kras (genă care stimulează creșterea și proliferarea țesuturilor) la nivelul let-7 ar crește riscul de a dezvolta endometrioză. Mutațiile din alte gene ar avea loc într-un mod similar. Toate acestea sugerează că anumite variante genetice joacă un rol de facilitare sau inhibare în dezvoltarea endometriozei. Cu toate acestea, endometrioza nu este o boală genetică, chiar dacă prevalența este mai mare la fiicele sau surorile unui pacient cu endometrioză.
Aspect
În majoritatea cazurilor, endometrioza este localizată în afara uterului. Cu toate acestea, poate fi localizat și în mușchiul uterin. Aceasta se numește adenomioză .
Endometrioza poate lua aspecte foarte diferite în funcție de tipul leziunilor, de întinderea lor sau de organele afectate. Aceste diferențe sunt supuse propriei lor clasificări.
Tipuri de leziuni
- Leziunile nodulare superficiale sunt leziuni relativ albăstrui, roșii sau albe pe suprafața peritoneului sau a ovarelor. Măsoară câțiva milimetri și nu invadează în profunzime.
- Chisturile ovariene sau endometrioamele se formează prin includerea treptată a leziunilor superficiale în ovar. Aceste chisturi se formează deoarece endometrioza (la fel ca endometrul) sângerează în timpul menstruației. Aceste chisturi, numite uneori „ciocolată” pentru culoarea lor maro, sunt umplute cu un lichid derivat din acest sânge vechi. Pot măsura de la 15 mm la mai mult de 10 cm .
- Noduli adânci: sunt leziuni care invadează în profunzime fie un organ, fie zona subperitoneală. Există încă mari incertitudini cu privire la faptul dacă acești noduli adânci sunt o evoluție a nodulilor superficiali sau sunt creați imediat sub această formă. Totuși, totul sugerează că ambele tipuri de instruire sunt posibile. Locațiile privilegiate ale acestor noduli adânci sunt ligamentele uterosacrale (ligament care leagă uterul de sacrul din spate), zona rectovaginală, vaginul, rectul, gropița ovariană și ligamentele largi, mai rar vezica urinară sau colonul sigmoid și chiar mai rar orice alt organ abdominal. Dimensiunea acestor noduli variază de la câțiva milimetri la 5 sau 6 centimetri.
- Aderențe între organe: endometrioza tinde să „lipească” organele împreună de fenomene inflamatorii. Spre deosebire de aderențele postinfecțioase, acestea sunt aderențe foarte strânse și foarte vascularizate. Cele mai frecvente localizări se află sub ovare în spatele uterului și între uter și ovar, dar toate locațiile sunt posibile.
Organele afectate
Particularitatea endometriozei este polimorfismul său. Endometrioza poate fi limitată la câțiva noduli superficiali de câteva milimetri pe ligamentele uterosacrale, dar poate merge până la chisturi bilaterale asociate cu noduli adânci și aderențe care cuprind întregul bazin și creează ceea ce se numește un bazin înghețat . Sunt posibili toți intermediarii, inclusiv atacuri unilaterale izolate.
Extinderea leziunilor și clasificărilor
Extinderea leziunilor atât în profunzime, cât și în numărul de organe în cauză a dus în mod logic la propunerea clasificărilor. Primul a fost propus de Kistner în jurul anului 1960, un al doilea de Da Costa în 1973. Au dispărut în favoarea clasificării AFS ( American Fertility Society ) publicată în 1978 și revizuită în 1995.
Această clasificare (r-AFS) face posibilă atribuirea punctelor în funcție de localizarea leziunilor pe peritoneu, tuburi, ovare și cul-de-sac Douglas în funcție de extinderea lor în mărime și în profunzime. Se ia în considerare în același mod aderențele în funcție de extinderea lor, tipul lor și extensia pentru fiecare organ. Aceste puncte sunt adunate pentru a da un scor general. Pe baza acestui scor, endometrioza este clasificată în patru etape:
- etapa 1 sau minimă pentru scorurile 1-5
- etapa 2 sau ușoară pentru scorurile 6-15
- etapa 3 sau moderată pentru scoruri 16 - 42
- etapa 4 sau severă pentru scoruri peste 42
- S-a propus la un moment dat crearea unei etape 5 sau extinse pentru scoruri peste 70.
Un scor și o etapă pot corespunde unor leziuni foarte diferite, ceea ce face ca acest scor să fie destul de limitat. În plus, acest scor are doar o valoare descriptivă relativă și nu o valoare prognostică. Legătura dintre intensitatea semnelor dureroase și scor este limitată. În ceea ce privește infertilitatea, valoarea sa predictivă este chiar mai mică, cu excepția etapei extinse. În ciuda acestei valori relative, toate publicațiile se referă la acest scor.
Semne clinice
Endometrioza nu poate provoca simptome. În caz contrar, cele două semne clinice sunt durerea și infertilitatea. Ele pot fi asociate. Complicațiile grave ale endometriozei sunt rare.
Durerea
Cele mai caracteristice dureri sunt dismenoreea (perioadele dureroase). Intensitatea este foarte variabilă, dar poate merge până la nevoia de a lua analgezice puternice sau chiar în cele mai severe cazuri, incapacitatea de a lucra. Ele apar împreună cu regulile și durează între 12 și 72 de ore, în funcție de caz. Acestea sunt crampe sau dureri plictisitoare în pelvis care pot radia spre spate, coapse, anus. Majoritatea oamenilor descriu durerea care a început în jurul vârstei de 16 ani și apoi a dispărut sau cel puțin a scăzut foarte mult atunci când a luat pilula. Când a fost oprită, durerea a reapărut după câteva luni. Aceste dureri pot merge mână în mână cu semne digestive (constipație) sau urinare (dorință frecventă de a urina) ducând la frica de deteriorare a rectului sau a vezicii urinare. Aceste dureri pot varia de la un simplu disconfort la un adevărat handicap social pentru persoanele care întrerup toate activitățile profesionale și sociale în momentul perioadei lor.
Al doilea tip de durere este dispareunia (durere în timpul și după sex). Poate fi constant sau doar în anumite momente ale ciclului. Este mai frecvent în anumite poziții. Intensitatea sa este, de asemenea, foarte variabilă, variind de la disconfort moderat la incapacitatea virtuală de a face sex, care are un puternic impact psihologic.
Infertilitatea
30-50% dintre femeile cu endometrioză au probleme de fertilitate. Mecanismele nu sunt clare și uneori sunt multiple.
Complicații
Complicațiile sunt rare și de severitate variabilă. Rupturile de chist endometriotic duc la dureri bruște și insuportabile care necesită intervenție de urgență. Afectarea vezicii urinare poate duce la hematurie (sânge în urină).
Afectarea ureterală poate duce la o simptomatologie de tip minim colică renală, dar poate progresa până la blocarea completă cu hidronefroză. Afectarea rectală sau intestinală poate provoca prezența sângelui în scaun, constipație persistentă, obstrucție excepțională.
În ianuarie 2020, Endofrance a efectuat un sondaj alături de laboratorul Gedeon Richter și de institutul Ipsos. Sondajul arată că 65% dintre femeile cu endometrioză consideră că boala lor le afectează bunăstarea la locul de muncă.
Diagnostic
Diagnosticul se poate face cu certitudine virtuală:
- dacă examenul clinic (examenul vaginal) găsește un nodul rectovaginal;
- dacă ecografia vaginală prezintă un chist endometriotic (endometriom) într-un ovar.
În toate celelalte cazuri, există suspiciunea de endometrioză și sunt necesare examinări suplimentare.
Argumentele în favoarea endometriozei sunt în primul rând clinice: dismenoree , dispareunie , pete premenstruale (pierdere mică de sânge înainte de menstruație), constipație sau diaree în timpul menstruației, durere declanșată de examinarea vaginală în spatele uterului, fixitatea relativă a uterului ... Cu toate acestea, examinarea poate fi strict normal și rămâne mai puțin sensibil și specific decât ecografia trans-vaginală sau imagistica prin rezonanță magnetică (RMN).
Examinările paraclinice au o contribuție destul de limitată la stabilirea diagnosticului:
- ultrasunete modul trans vaginale prin permise pentru a vizualiza endometriomas sau adenomioza, permițând caracterizarea lor. De asemenea, face posibilă vizualizarea localizărilor rectale sau sigmoide ale endometriozei. Nu detectează leziuni superficiale și noduli rău mai mari;
- RMN-ul este foarte eficient;
- au fost propuși mulți markeri biologici în sânge. Nivelul de CA 125 poate fi ridicat, dar specificitatea și sensibilitatea acestuia sunt slabe.
În cele din urmă, apare întotdeauna întrebarea de a efectua o laparoscopie pentru a trata chirurgical. Decizia laparoscopiei depinde de importanța suspiciunii, dar și de contextele de durere și infertilitate, de vârstă ... Această operație chirurgicală face posibilă vizualizarea leziunilor endometriozei sub formă de pete maronii sau vezicule mici.
Evoluţie
Endometrioza este o boală cu un curs spontan relativ imprevizibil, uneori cu regresii spontane.
Vârsta de debut a endometriozei este cuprinsă între pubertate și 35 de ani, dar timpul dintre debutul bolii și diagnosticul acesteia este în medie de 7 ani.
După un tratament chirurgical conservator, recurența este destul de frecventă după o întârziere care poate varia de la câteva luni la câțiva ani.
În timpul sarcinii, există o regresie a endometriozei, iar femeile care au fost însărcinate prezintă jumătate din riscul de recurență decât cele care nu au.
Endometrioza tinde să regreseze în mod natural în jurul vârstei de 40 până la 45 de ani și aproape sigur dispare cu menopauză sau cu histerectomie cu ooforectomie (îndepărtarea uterului și a ovarelor).
Există o relație mică între evoluția endometriozei și stadiul descoperirii.
Riscul de a dezvolta cancer ovarian este ușor crescut.
Tratament
Gestionarea endometriozei a făcut obiectul publicațiilor recomandărilor „Societății Europene de Reproducere Umană și Embriologie” datând din 2005 și actualizate în 2014. Calitatea celor 17 studii care au făcut obiectul unei revizuiri din 2014 de Cochrane este evaluată ca fiind foarte scăzut până la moderat.
Strict vorbind, nu există tratament pentru endometrioză dacă prin tratament se înțelege o metodă terapeutică care nu lasă sechele și oferă o probabilitate de recuperare mai mare de 90%.
Prin urmare, este mai rațional să vorbim despre mijloace terapeutice și strategie terapeutică. Această strategie terapeutică depinde de context și, în special, de principala plângere care poate fi durerea sau infertilitatea (sau, mai excepțional, o complicație).
Medicamente
Principiul tratamentului medical se bazează pe patru principii:
- leziunile endometriozei încetează să progreseze după menopauză, de unde utilizarea analogilor GnRH care blochează glanda pituitară și creează o menopauză artificială;
- endometrioza regresează brusc în timpul sarcinii sub efectul progesteronului, de unde și ideea de a da progestine continuu și în doze mari;
- durerile endometriozei sunt prezente în principal în timpul menstruației, de unde și conceptul de blocare a menstruației prin analogi GnRH, progestine continue, dar și pur și simplu prin pilula clasică luată fără întrerupere;
- durerea datorată endometriozei se datorează unei eliberări excesive de prostaglandine, prin urmare, prescrierea de medicamente antiinflamatoare nesteroidiene care blochează eliberarea lor.
Analogii GnRH blochează secreția de estrogen de către ovare. Creșterea endometrului și a endometriozei este blocată. Dar când tratamentul este oprit, procesul de endometrioză se reia de obicei. Aceasta este o prescripție lungă cel mai adesea timp de 3 până la 6 luni sub formă injectabilă întârziată: 1 injecție pe lună sau pe trei luni. Efectele secundare ale acestor produse sunt semnificative: bufeuri, tendință de depresie, pierderi mici de sânge și risc de osteoporoză dacă sunt prescrise după 12 luni. În timpul utilizării lor, blocarea glandei pituitare și a ovulației face ca sarcina să fie puțin probabilă. Cele mai utilizate produse în Franța sunt Decapeptyl 3 mg sau 11 mg și Enantone (listă neexhaustivă).
Beneficiile așteptate în comparație cu un placebo sau absența tratamentului au un nivel scăzut de dovezi
ProgestineFolosirea lor este veche. Inițial, progestinele de tip norsteroid ( Norluten , Lutometrodiol ) au fost utilizate în principal pentru perioade de trei până la șase luni. Dar efectul lor androgen și anabolic înseamnă că nu mai sunt folosite, deoarece uneori au cauzat creștere în greutate și hirsutism. Danazol este un produs similar, dar este greu de utilizat pentru aceleași motive. Progesteronul natural ( Utrogestan și altele) este relativ ineficient . Astfel, sunt preferate progestinele de tipul pregnanei, cum ar fi Lutenyl , Surgestone sau Lutéran . Au mai puține efecte secundare de tip anabolic (creștere în greutate). În timpul consumului lor continuu, nu există nicio posibilitate de sarcină, deoarece blochează ovulația. Pe de altă parte, se emite o alertă cu privire la un risc crescut de meningiom asociat cu utilizarea acetatului de nomegestrol (lutenil sau generice) sau acetat de clormadinonă (luteran sau generice). Progestinele pot fi utilizate și sub forma unui DIU de progesteron ( Mirena ) care eliberează continuu o doză mică de progesteron în zona pelviană.
Pilula estrogen-progestogenPilula progestogen-estrogen pot fi luate în mod continuu, adică prin nerespectarea clasic stația de 7 zile între două trombocite. Efectul este dublu. Această prescripție provoacă atrofie endometrială (și, prin urmare, endometrioză) și previne perioadele dureroase. Acest lucru nu are consecințe nocive suplimentare în comparație cu administrarea tradițională a pilulelor. În cadrul acestui tip de tratament, poate să apară o mică pierdere de sânge care nu ar trebui să ducă la oprire. În această indicație, sunt preferate așa-numitele pastile de primă sau a doua generație, cum ar fi Minidril sau Adepal . Desigur, nu există nicio posibilitate de sarcină cu acest tratament. Cu toate acestea, boala poate continua să progreseze pe pilule continue și se recomandă verificări periodice.
Medicamente antiinflamatoare nesteroidieneMedicamentele antiinflamatoare nesteroidiene (AINS) inhibă secreția de prostaglandine, ceea ce reduce durerea. Sunt cu atât mai eficiente când sunt luate devreme la primele simptome. Principalele AINS prescrise sunt Ponstyl , Antadys , Biprofenid (listă neexhaustivă). Principalele efecte secundare ale AINS sunt arsurile digestive și problemele renale; se recomandă evitarea acestui tratament pe termen lung.
Superioritatea tratamentului cu AINS față de placebo nu este cunoscută conform unei meta-recenzii Cochrane.
Alte medicamente sunt testateMelatonina a redus scorurile de zi cu zi durere cu imbunatatirea calitatii somnului.
Tratamente non-medicamentoase
- În Franța, HAS raportează o îmbunătățire a calității vieții pacientului, ceea ce poate justifica, pe lângă alte terapii, utilizarea acupuncturii , osteopatiei sau yoga .
- Ecografie : În 2017 , un studiu clinic efectuat la Spitalul Croix Rousse ( Lyon ) își propune să testeze eficacitatea ultrasunetelor în tratamentul endometriozei. Medicii au experimentat cu succes tratamentul HIFU (ultrasunete focalizată cu intensitate ridicată) la 4 pacienți, folosind un instrument conceput inițial pentru a trata cancerul de prostată endorectal . Aceasta este o premieră mondială, iar studiul clinic este în curs; Procesul dezvoltat cu INSERM (laborator pentru ultrasunete terapeutice, LabTau de la Universitatea Claude Bernard Lyon 1 ) ar putea beneficia în curând de o sondă îmbunătățită, mai adaptată morfologiei feminine.
Interventie chirurgicala
Există două modalități de tratament chirurgical: tratament radical și tratament conservator.
Tratament radicalÎndepărtarea uterului și a ovarelor creează menopauză. Operația se efectuează fie prin laparoscopie, fie prin laparotomie (deschiderea abdomenului). Acest tratament radical face imposibilă orice sarcină ulterioară. Din păcate nu garantează dispariția simptomelor.
Îndepărtarea uterului ( histerectomie ), în timp ce păstrează ovarele, determină dispariția durerii în 70% din cazuri, dar nu provoacă menopauză, iar endometrioza poate continua totuși să progreseze.
Tratament conservatorAcesta își propune să îndepărteze leziunile endometriozei și să ridice aderențele, păstrând în același timp uterul și ovarele. Tipurile de intervenție variază în funcție de tipul leziunii. Aceste proceduri sunt efectuate prin laparoscopie în aproape toate cazurile.
Leziuni superficiale ale ovarului și peritoneuluiAcestea pot fi îndepărtate cu o foarfecă, coagulate electric sau vaporizate cu un laser. De câțiva ani, tehnologia plasmatică a dat rezultate foarte satisfăcătoare, păstrând în același timp fertilitatea pacienților
Chisturi ovariene endometriozice sau endometrioameExistă două principii: fie îndepărtarea chistului (cistectomia), fie distrugerea peretelui intern al chistului prin electrocoagulare , cu laser sau cu jet de plasmă. Timpul de funcționare este mai mult sau mai puțin același. Studiile care compară distrugerea (laserul sau electricitatea) cu cistectomia argumentează mai degrabă în favoarea cistectomiei, deoarece există o recurență mai mică, mai multă sarcină, pe de altă parte, un risc mai mare de deteriorare a rezervei ovariene de ovocite. Jetul de plasmă (jet de argon ionizat) este prea recent pentru a fi făcut obiectul unor studii suficiente.
Leziuni de endometrioză profundăSimpla lor distrugere prin laser sau electrocoagulare este imposibilă sau insuficientă. Prin urmare, este necesar să se facă excizia. Intervenția chirurgicală pentru leziunile profunde este dificil de rezumat în câteva rânduri, deoarece poate lua diferite aspecte datorită organelor implicate și gravității leziunii. Vom menționa doar acțiunile posibile și vom insista asupra punctelor importante.
Leziunile din ligamentele uterosacrale sunt rezecate, adesea cu necesitatea disecării ureterelor. Este la fel pentru leziunile de sub ovare.
Nodulii rectovaginali sunt rezecați cu posibila îndepărtare a fundului vaginal. Când este implicat rectul, este uneori necesar să se facă o rezecție rectală într-o „peletă” sau chiar să se facă o rezecție segmentară care constă în îndepărtarea a aproximativ zece cm din acest organ.
În caz de leziuni ale sigmoidului sau ale unei alte părți a intestinului este necesară o rezecție segmentară digestivă. Toate aceste proceduri digestive necesită uneori un anus artificial temporar (2 până la 3 luni).
În cazul afectării vezicii urinare, poate fi necesară îndepărtarea unei părți a vezicii urinare dacă leziunea endometriotică afectează mușchiul vezicii urinare.
Dacă un ureter este deteriorat, poate fi posibil să îl eliberați pur și simplu, dar dacă deteriorarea este mai severă, poate fi esențială o rezecție de câțiva centimetri sau chiar reimplantarea ureterului în vezică.
AderențeÎndepărtarea aderențelor în caz de endometrioză face parte din tratament. Este adesea dificil, deoarece implică aderențe foarte strânse și vascularizate. În cazul aderențelor referitoare în special la tractul digestiv, riscul de complicații nu este neglijabil.
Aceste intervenții pot fi foarte simple și durează doar câteva minute. Pot fi complexe, durează câteva ore și necesită intervenția unui urolog sau a unui chirurg digestiv pe lângă ginecolog. Această intervenție chirurgicală expune la complicații grave în 1 până la 2% din cazuri: în principal fistule urinare sau digestive. Majoritatea procedurilor se fac prin laparoscopie, dar o laparotomie poate fi utilă mai ales în cazul leziunilor digestive. Valoarea efectuării rezecțiilor complete, în special cu rezecțiile digestive, este încă subiect de controversă. În general, un risc de reapariție a leziunii de ordinul 10-20% este admis chiar și după o intervenție chirurgicală completă conservatoare. Această intervenție chirurgicală este indicată în special la pacienții sterili și la cei tineri fără copii care prezintă dureri invalidante.
După o intervenție chirurgicală conservatoare 80% dintre pacienți sunt complet sau parțial ușurați de durere. Rezultatele sunt mai puțin convingătoare în ceea ce privește infertilitatea, cu rate de livrare de 30 până la 35%.
Stimularea ovulației
Stimularea ovulației cu FSH sau HMG s-a dovedit a fi eficientă în infertilitatea endometriozei după o intervenție chirurgicală conservatoare.
Procreare asistată medical
Endometrioza reprezintă o indicație majoră pentru reproducerea asistată medical (AMP), indiferent dacă este vorba de fertilizare in vitro (FIV) sau inseminare intrauterină (IUI).
FIV oferă rezultate satisfăcătoare în această indicație și nu expune la un risc special de repornire a endometriozei sau de aprindere a unei endometrioze existente. IUI-urile pot fi concepute numai în cazuri specifice pe care le vom vedea mai târziu. FIV simplă sau cu micro-injecție este posibilă în toate cazurile de sterilitate.
Rezultatele FIV în cazul endometriozei sunt similare cu cele obținute pentru celelalte indicații, adică livrare de 20 până la 25% pe încercare. Aceasta este o cifră medie care poate varia în funcție de vârsta pacientului, de numărul de embrioni transferați, de includerea embrionilor înghețați și de rezerva ovariană. Rezultatul este independent de stadiul endometriozei. Rezultatele cumulative după 4 încercări de FIV sunt cuprinse între 45 și 60% din naștere.
Psihoterapie
Endometrioza nu este considerată o boală psihosomatică în starea actuală de cunoaștere, dar durerea intensă și repetitivă, tulburările sexuale datorate dispareuniei pot avea un impact psihologic semnificativ, ceea ce justifică mai degrabă ajutorul psihologic decât medicamentele psihotrope. Există asociații de pacienți care suferă de endometrioză gata să ajute alte femei.
Îngrijirea terapeutică
Acesta variază în funcție de plângerea principală (durere sau infertilitate), vârstă și dorința ulterioară de sarcină. Următoarele paragrafe oferă o actualizare a strategiilor de management recomandate de societățile științifice.
Managementul dureriiAdesea se suspectează endometrioză și se efectuează o laparoscopie care va permite diagnosticarea și tratamentul chirurgical. Apoi se pune problema tratamentului suplimentar dacă femeia nu dorește imediat un copil.
În cazul tratamentului complet, opțiunea cea mai des aleasă este pilula continuă, dar nu s-a dovedit niciodată clar că previne reapariția. În orice caz, previne reapariția durerii.
În cazul unui tratament incomplet, sunt posibile două opțiuni: fie progestine pe termen lung, fie analogi GnRH pentru o perioadă de 3 până la 6 luni (urmate fie de pilulă, fie de progestine).
În aceste cazuri, intervențiile chirurgicale iterative ar trebui evitate pentru a nu compromite potențialul de reproducere ulterioară. Cu toate acestea, această eventualitate se poate dovedi esențială în unele cazuri, în special în cazul reapariției endometriozei rectovaginale. Dar trebuie să fie atent, în special pentru tratamentul leziunilor ovariene (endometrioame), astfel încât să nu afecteze prea mult stocul de ovocite.
La fetele tinere sau chiar la adolescenții cu dismenoree severă, în special, problema laparoscopiei este discutată imediat în favoarea unui tratament de probă cu pilula continuă.
La pacienții mai în vârstă cu copii care nu le mai doresc, poate fi eficient administrarea unui progestativ sau introducerea unui DIU cu progesteron. În caz de eșec, recurgerea la histerectomie (cu ooforectomie) este cea mai bună soluție medicală, însă caracterul său clar invaziv înseamnă că nu este întotdeauna ușor acceptat la nivel psihologic.
Managementul infertilitățiiRecomandările CNGOF (colegiul național al ginecologilor și obstetricienilor francezi ):
- în caz de suspiciune de endometrioză sau endometrioză dovedită, recurgerea la laparoscopie este preferabilă, cu excepția cazului în care există o altă indicație formală pentru a efectua fertilizarea in vitro (spermatozoizi foarte modificați, trompele uterine lipsă sau deteriorate);
- în timpul acestei laparoscopii, se efectuează tratament chirurgical conservator atâta timp cât nu există un risc major de complicații;
- după laparoscopie apar trei cazuri:
- în cazul unui tratament chirurgical notoriu incomplet, este de preferat trimiterea directă la FIV,
- în cazul tratamentului complet, dar dacă există factori negativi (vârsta peste 38 de ani, sterilitate peste 8 ani, afectarea tubară, aderențe severe, spermă modificată semnificativ), este de preferat trimiterea directă la FIV,
- în cazul tratamentului complet și în absența factorilor negativi, se recomandă să nu se administreze tratament postoperator, cum ar fi analogii GnRH sau progestinele și să se încerce să se realizeze sarcina imediat. Adăugarea de clomifen (Clomid) nu prezintă niciun beneficiu. O perioadă de 6 până la 12 luni, în funcție de vârstă, va fi respectată înainte de a lua în considerare un tratament de a doua linie. Probabilitatea de sarcină în acest timp variază de la 30 la 50% în funcție de vârstă.
- Dacă la sfârșitul acestei perioade nu există sarcină, există două ipoteze:
- dacă există o recidivă probabilă a endometriozei detectată la reapariția durerii sau la ultrasunete sau la examenul clinic, este de preferat trimiterea la FIV,
- dacă nu există niciun semn în favoarea unei recurențe, recurgerea la stimularea ovulației asociată cu IUI este recomandată pentru o serie maximă de 3 până la 4. Această atitudine nu este acceptată de toți.
- Dacă nu există sarcină după IUI, este necesară trimiterea la FIV;
- înainte de tratamentul FIV și în toate cazurile în care endometrioza persistă (fără tratament chirurgical, tratament incomplet sau recurență), este de preferat să trateze medical endometrioza cu analogi GnRH timp de trei luni, cu finalizarea încercării de FIV în a treia lună (protocol ultra-lung );
- o reapariție a endometriozei înainte sau în timpul unei încercări de FIV nu necesită oprirea protocolului și nici o nouă intervenție chirurgicală. În cazul endometriomului, poate fi oferită alcoolizarea, dar evaluarea sa rămâne parțială astăzi;
- reintervenția chirurgicală între ciclurile de ART trebuie evitată, cu excepția cazului în care există o complicație a endometriozei sau dureri debilitante rezistente la tratament medical. Într-adevăr, este foarte posibil ca două FIV să trateze durerea în special din punct de vedere medical, luând în mod continuu pilula;
- reintervenția este propusă numai după două sau trei eșecuri ale FIV, în special cu un răspuns ovarian slab la FIV (puține ovocite sau oocite de slabă calitate). Interesul nu a fost niciodată demonstrat;
- în cazul unui răspuns slab la tratamentul de stimulare și / sau a ratei reduse de fertilizare, inclusiv ICSI, poate fi propus recurgerea la donarea de ovocite.
În cele din urmă, între intervenția chirurgicală, IUI și FIV, două din trei femei vor fi însărcinate. Această cifră ar trebui să fie modulată în sus sau în jos în funcție de vârstă, rezerva ovariană și rezistența psihologică la tratamente repetitive dureroase și stresante.
Managementul anumitor complicațiiApariția complicațiilor grave este rară. Poate necesita acțiuni de urgență sau semi-urgență:
- stenoza unui ureter necesită plasarea ureterală urinară a cateterului urmată de rezecție sau reimplantare ureterală;
- apariția unei stenoze digestive cu semne de subocluzie poate necesita plasarea unui anus abdominal de bypass (ileostomie sau colostomie) în același timp cu rezecția zonei intestinale afectate, urmată într-un al doilea timp pentru restabilirea continuității digestive cu îndepărtarea a anusului de ocolire;
- ruperea unui chist endometriotic necesită o intervenție rapidă pentru spălarea cavității peritoneale și îndepărtarea chistului;
- suprainfecția unui endometriom după puncția FIV creează un abces ovarian care trebuie drenat, dar uneori necesită îndepărtarea ovarului.
Note și referințe
- (în) Carlo Bulletti Maria Elisabetta Coccia , Silvia Battistoni și Andrea Borini , " Endometrioză și infertilitate " , Jurnal de reproducere asistată și genetică , vol. 27, n o 8,25 iunie 2010, p. 441–447 ( ISSN 1058-0468 , PMID 20574791 , PMCID PMC2941592 , DOI 10.1007 / s10815-010-9436-1 , citiți online )
- Jean Belaïsch, Endometrioza , Elsevier Masson,2003, p. 24.
- Krina T. Zondervan, D.Phil., Christian M. Becker, MD și Stacey A. Missmer, Sc.D Endometriosis https://www.nejm.org/doi/full/10.1056/NEJMra1810764?query=TOC
- „ Endometrioză ” , pe solidarites-sante.gouv.fr ,16 martie 2021
- (en) Burney RO, Giudice LC, „ Patogenia și fiziopatologia endometriozei ” , Fertil Steril , vol. 98, n o 3,2012, p. 511-9. ( PMID 22819144 , PMCID PMC3836682 , DOI 10.1016 / j.fertnstert.2012.06.029 , citiți online [html] )
- (în) Cynthia Farquhar " Endometrioza " BMJ 2007; 334: 249-253
- Anis Fadhlaoui, Jean Bouquet de la Jolinière și Anis Feki, „ Endometrioză și infertilitate: cum și când să se trateze? ", Frontiere în chirurgie ,2014( PMID 25593948 , DOI 10.3389 / fsurg.2014.00024 )
- „ Ch @ t: endometrioză ” , despre medicii Allo ,29 aprilie 2010(accesat la 24 septembrie 2020 ) .
- (în) JD Martin Jr și AE Hauck, " Endometrioza la bărbat " , Chirurgul american , zbor. 51, nr . 7,Iulie 1985, p. 426-430. ( ISSN 0003-1348 , PMID 4014886 )
- (în) Masaharu Fukunaga , " Endometrioza paratesticulară la un om cu o terapie hormonală prelungită pentru carcinomul de prostată " , Patologie, cercetare și practică , Vol. 208, nr . 1,15 ianuarie 2012, p. 59-61. ( ISSN 1618-0631 , PMID 22104297 , DOI 10.1016 / j.prp.2011.10.007 )
- (ro) Sampson JA. „ Endometrioza peritoneală datorată diseminării menstruale a țesutului endometrial în cavitatea peritoneală ” Am J Obstet Gynecol . 1927; 14: 442-69.
- (de) Halban J. „ Hysteroadenosis metastica [ Metastatic histeradenosis ]” Wien klin Wochenschr . 1924; 37: 1205–6.
- (în) Kaylon L. Bruner-Tran, Grant R. Yeaman, Marta A. Crispens, Mr. Toshio Igarashi, Kevin G. Osteen, „ Dioxinele pot promova dezvoltarea endometriozei legate de inflamație ” , Fertilitatea și sterilitatea , vol. 89, nr . 5,Mai 2008, p. 1287-1298. ( ISSN 0015-0282 , PMID 18394613 , DOI 10.1016 / j.fertnstert.2008.02.102 , citit online , accesat la 7 octombrie 2012 )
- (în) Guo SW, Simsa P Kyama CM Mihályi A Fülöp V Othman EE D'Hooghe TM, " Reevaluarea dovezilor pentru legătura între dioxină și endometrioză: de la biologia moleculară la epidemiologia clinică " , Mol Hum Reprod , vol. 15, n o 10,2009, p. 609-24. ( PMID 19744969 , DOI 10.1093 / molehr / gap075 , citiți online [html] )
- (în) Sung Hoon Kim, SiHyun Cho Hyo Jin Ihm, Young Sang Oh, Seung-Ho Heo, Sail Chun Hosub Im, Hee Dong Chae Chung-Hoon Kim, Byung Moon Kang, „ Posibil rol al ftalatului în patogeneza endometriozei : Date in vitro, animale și umane ” , Journal of Clinical Endocrinology & Metabolism , vol. 100, n o 12, octombrie 2015. ( ISSN 1945-7197 , PMID 26439087 , DOI 10.1210 / jc.2015-2478 , citit online , accesat la 30 martie 2016 )
- COBELLIS L, LATINI G, DE FELICE C, RAZZI S, PARIS I, și colab. Concentrații plasmatice ridicate de di- (2-etilhexil) -ftalat la femeile cu endometrioză. Hum Reprod. 2003; 18: 1512-1515
- Reproducere și mediu , insem, e-publicare (vezi capitolul 34- Ftalați; Studii epidemiologice )
- REDDY BS, ROZATI R, REDDY BV, RAMAN NV. Asocierea esterilor ftalatici cu endometrioză la femeile din India. BJOG. 2006; 113: 515-520
- ITOH H, IWASAKI M, HANAOKA T, SASAKI H, TANAKA T & al. (2009). Monoesteri de ftalat urinar și endometrioză la femeile japoneze infertile . Sci Total Aproximativ; 408: 37-42
- (în) Olga Grechukhina Rafaella Petracco, Shota Popkhadze Efi Massasa, Trupti Paranjape, Elcie Chan Idhaliz Flores, Joanne B. Weidhaas Hugh S. Taylor, " Un polimorfism într - o lasa-7 microRNA Site - ul KRAS obligatorii la femeile cu endometrioza “ , EMBO Molecular Medicine , vol. 4, n o 3,martie 2012, p. 206–217. ( ISSN 1757-4684 , PMID 22307873 , DOI 10.1002 / emmm.201100200 , citit online , accesat la 7 octombrie 2012 )
- (ro) Nyholt DR, Low SK, Anderson CA, Painter JN și colab. „ Meta-analiza asocierii la nivel de genom identifică noi loci de risc pentru endometrioză ” Nature Genet . 2012; 44: 1355-9
- EndoFrance , „ Ce este adenomioza? » , Asociația EndoFrance (consultată la 15 martie 2019 )
- EndoFrance , „ Ce este endometrioza ” , pe Asociația EndoFrance (accesat la 15 martie 2019 )
- Dicționar al Academiei Naționale de Medicină, chist endometrial ,2016( citiți online ) , http://dictionary.academie-medecine.fr/?q=kyste%20endom%C3%A9trial.
- (în) Rock JA. „ Clasificarea revizuită a Societății Americane de Fertilitate a endometriozei: reproductibilitatea scorului. Grupul de studiu pentru endometrioză ZOLADEX » Steril fertil . 1995; 63 (5): 1108-10.
- JM Wenger, P Loubeyre, R Marci, JB Dubuisson, „ Suport pentru endometrioză [ Endometrioză: revizuirea literaturii și managementul clinic ] ”, Swiss Med Rev , vol. 5, nr . 222,21 octombrie 2009, p. 2085-2086, 2088-2090. ( ISSN 1660-9379 , PMID 19947450 , citiți online )
- (în) Macer ML, Taylor HS, „ Endometrioză și infertilitate: o revizuire a patogeniei și tratamentului infertilității asociate endometriozei ” Obstet Gynecol Clin North Am . 2012; 39: 535-49.
- „ Endometrioza: implicații importante pentru bunăstarea la locul de muncă “ pe Bio într - un (accesat la 1 st septembrie 2020 )
- (în) Abrao MS, MO Gonçalves Dias JA Jr, Podgaec S, Chamie LP Blasbalg R " Comparație între examenul clinic, sonografia transvaginală și imagistica prin rezonanță magnetică pentru diagnosticul endometriozei profunde " Hum Reprod . 2007; 22: 3092-7. [PDF]
- Corinne Balleyguier , „ Contribuția imaginii în diagnosticul endometriozei ”, Rev Med Suisse , nr . 646,15 iulie 2001( citiți online , consultat la 7 octombrie 2012 )
- Moore J, Copley S, Morris J, Lindsell D, Golding S, Kennedy S, O revizuire sistematică a preciziei ultrasunetelor în diagnosticul endometriozei , Ultrasound Obstet Gynecol, 2002; 20: 630-4
- Van Holsbeke C, Van Calster B, Guerriero S și colab. Endometrioame: caracteristicile lor ecografice , Ultrasound Obstet Gynecol, 2010; 35: 730-40
- Hudelist G, engleză J, Thomas AE, Tinelli A, Singer CF, Keckstein J, Diagnostic precision of transvaginal ultrasonound for non-invasive diagnostic of intestinal endometriosis: sistematic review and meta-analysis , Ultrasound Obstet Gynecol, 2011; 37: 257- 63
- May KE, Conduit-Hulbert SA, Villar J, Kirtley S, Kennedy SH, Becker CM, biomarkeri periferici ai endometriozei: o revizuire sistematică , Hum Reprod Update, 2010; 16: 651-74
- Hickey M, Ballard K, Farquhar C, Endometrioză , BMJ, 2014; 348: g1752
- Kim HS, Kim TH, Chung HH, Song YS, Riscul și prognosticul cancerului ovarian la femeile cu endometrioză: o meta-analiză , Br J Cancer, 2014; doi: 10.1038 / bjc
- Kennedy S, Bergqvist A, Chapron C și colab. Ghid ESHRE pentru diagnosticul și tratamentul endometriozei , Hum Reprod, 2005; 20: 2698-704
- „ Dunselman G și colab. Orientare ESHRE: Managementul femeilor cu endometrioză. Reproducerea umană 2014 »
- Brown și J. Farquhar C., " Endometrioză: o prezentare generală a Cochrane Reviews " Cochrane Systematic Review , n o CD009590,10 martie 2014( DOI 10.1002 / 14651858.CD009590.pub2 )
- ANSM - Lutényl / Lutéran și generice: recomandări preliminare după confirmarea riscului crescut de meningiom - Punct de informație .
- HAS, „ Managementul abordării diagnostice a endometriozei și a tratamentului medical ” , pe has-sante.fr ,decembrie 2017
- (en) Schwertner A, Conceição dos Santos CC, Dalferth G Costa și colab. „Eficacitatea melatoninei în tratamentul endometriozei: un studiu de fază II , randomizat, dublu-orb, controlat cu placebo” Durere 2013; 154: 874-81. .
- „ Endometrioză: nou tratament cu ultrasunete, primul în lume la Lyon ” , pe www.reseau-chu.org (accesat la 23 februarie 2020 )
- Utilizarea undelor HIFU pentru tratarea endometriozei ; Comunicat de presă publicat în data de 04.04.2017 de CHU de Lyon (cu videoclip)
- H. Fernandez pentru grupul de lucru CNGOF, „ Endometrioza: un consens terapeutic [Endometrioza: un consens] ”, Journal of Obstetric Gynecology and Reproductive Biology , vol. 36, n o 2 aprilie 2007, p. 91 ( ISSN 0368-2315 , PMID 17382193 , DOI 10.1016 / j.jgyn.2007.03.003 , citit online , accesat la 11 ianuarie 2013 )
Bibliografie
- Delphine Lhuillery, Érick Petit și Éric Sauvanet ( pref. Amandine Bégot ), Totul despre endometrioză: Ameliorează durerea, vindecă boala , edițiile Odile Jacob , col. „Medicină OJ”,20 februarie 2019, 288 p. ( ISBN 978-2738146007 ).