Transplant de rinichi
transplant de rinichi
| ICD10 | OTY |
|---|---|
| ICD9 | 55.6 |
| MeshID | D016030 |
| OPS301 | 5-555 |
| MedlinePlus | 003005 |
Renale transplant sau transplant de rinichi este o procedura chirurgicala pentru a înlocui un rinichi defect de către un rinichi sănătos, obținut de la un donator . În funcție de patologia inițială, transplantul poate fi plasat fără ca rinichiul sau rinichii bolnavi să fi fost eliminați. Rinichiul transplantat este de obicei grefat mai jos decât poziția anatomică normală, în special în fosa iliacă.
Acesta este cel mai frecvent transplant , are o rată mare de succes. Se efectuează la pacienții care suferă de insuficiență renală în stadiul final pentru a-și îmbunătăți calitatea vieții și pentru a-i elibera de constrângerile ședințelor de dializă . Prin urmare, acest transplant nu este vital pentru pacient.
Context
De rinichii joaca un rol important în corpul uman; acestea sunt în principal responsabile pentru filtrarea sângelui și eliminarea toxinelor care circulă în el. Sângele intră în rinichi prin artera renală , care este o ramură a aortei abdominale și iese prin vena renală , care se deschide în vena cavă inferioară . Odată ajuns în rinichi, sângele trece prin nefroni unde sunt drenate produsele reziduale și excesul de apă. Cele purificați de sange revine la organism prin venele renale . Rinichii normali zilnici purifică o cantitate de plasmă de aproximativ 180 de litri
Deșeurile filtrate din sânge sunt apoi concentrate pentru a forma urină . Urina este colectată de pelvis înainte de a fi transportată în vezică prin uretere unde este depozitată. Urina este apoi trecută din corp prin uretra . Rinichii acționează și ca glande endocrine, producând hormoni; astfel, ele joacă un rol important în reglementare:
- eritropoietina (EPO): Acesta încurajează măduva osoasă pentru a produce celule roșii din sânge prin stimularea diferențierii, proliferarea și maturarea eritrocitelor precursorilor
- calcitriol 1,25dihidroxicolcalciferol : O formă de vitamina D , care ajuta colon pentru a absorbi calciul
- renină : Ajută la reglarea tensiunii arteriale.
Aceste elemente fac rinichii organe vitale necesare pentru supraviețuirea și reglarea corpului. Evaluarea funcției renale se măsoară prin capacitatea sa de a elimina sângele de deșeuri toxice, inclusiv creatinină: produs al degradării creatinei . În plus, eliminarea acestei substanțe toxice ia exclusiv tractul urinar fără ca acesta să fie supus nici reabsorbției, nici modificării la nivelul rinichilor . Cu toate acestea, această substanță este cea mai eligibilă pentru a depune mărturie asupra stării funcționării renale. Cu alte cuvinte: o creatinemie ridicată atestă faptul că rinichii au dificultăți în eliminarea acesteia, deoarece evacuarea sa către exterior ia exclusiv tractul urinar, precum și restul deșeurilor toxice. Clearance-ul unei substanțe date se măsoară după cum urmează
Sau:
- Ux: concentrația substanței în urină în mg / ml
- DU: debitul de urină în ml / min
- Px: concentrația substanței în urină în mg / ml
- Clearance : Clearance ml / min
Cu toate acestea, aplicarea acestei formule pentru a determina clearance-ul creatininei nu este ușoară datorită dificultății de calcul a volumului de urină debitat pe parcursul a 24 de ore [2]. Cu toate acestea, într-un mediu practic, formula Cockcroft și Gault este cea mai utilizată; permite măsurarea clearance-ului în funcție de vârstă, greutate, sex și creatinină serică utilizând următoarea formulă:
- : estimarea clearance-ului creatininei în ml / min;
- : creatinină serică în µmol / L;
- Vârsta: vârsta în ani;
- Greutate: masa corporală în kg;
- k: coeficient care este egal cu 1,23 pentru bărbați și 1,04 pentru femei.
La un subiect normal, calculul clearance-ului creatininei corespunde vitezei de filtrare glomerulară (GFR), adică 120 ml / min. Cu toate acestea, o scădere a clearance-ului creatininei indică o problemă cu disfuncția renală. Această disfuncție rezultă din pierderea progresivă a glomerulilor : unitate funcțională și structurală a rinichilor.
La un subiect normal, calculul clearance-ului creatininei corespunde vitezei de filtrare glomerulară (GFR), adică 120 ml / min . Cu toate acestea, o scădere a clearance-ului creatininei indică o problemă cu disfuncția renală. Această disfuncție rezultă din pierderea progresivă a glomerulilor: unitate funcțională și structurală a rinichilor.
Debutul insuficienței renale cronice este progresiv, de la stadiul incipient în faza terminală când este clearance - ul mai mic de 15 ml / min Funcția renală , prin urmare , este ireversibil deteriorat iar acest context trebuie să apeleze la diferite modalități de tratament. Prevalența insuficienței renale , conform cifrelor raportate de Unites States Renal Data System, este de 14% în Statele Unite. Crește cu 55.000 de cazuri noi anual datorită relației sale cu bolile cardiovasculare: hipertensiune și diabet, a căror prevalență este din ce în ce mai mare în societatea modernă. În mod convențional, restaurarea funcției de eliminare a deșeurilor toxice se face folosind tehnici de dializă. În prezent, transplantul își găsește locul în special alături de dializă în tratamentul insuficienței renale cronice (CKD) în stadiu final și studiile raportează eficacitatea sa în ceea ce privește speranța de viață, care s-a dovedit a fi mai promițătoare decât la pacienții cu dializă. De-a lungul acestui raport, vom aborda problemele legate de acestea la diferite niveluri, încercând să le împărțim în unități de înțeles și să sintetizăm elementele constitutive ale temei.
Istoric
Primele experimente au loc pe animale. În 1902, doctorul Emerich Ullmann a raportat primul autotransplant cu relativ succes: transplantul său de rinichi de la un câine în gât a rămas funcțional câteva zile.
În 1906, Mathieu Jaboulay a perfecționat tehnica xenotransplantului renal uman prin transplantarea unui rinichi de porc, apoi a unui rinichi de capră în pliul cotului a două femei care sufereau de insuficiență renală . În ambele cazuri, ambele femei mor din cauza respingerii, dar în ciuda acestui eșec, aceasta arată fezabilitatea tehnicii. În același an, Ernst Unger (de) a transplantat un rinichi dintr-un macac pe o femeie, fără mai mult succes. În 1908, Alexis Carrel a efectuat primul transplant renal complet funcțional la un câine de sex feminin.
În anii 1930 și 1940, chirurgul sovietic Yuri Voronoy, conștient de faptul că grefele de animale de la oameni sunt imunologic incompatibile, a efectuat omogrefă pacienților umani, dar problemele de respingere au însemnat că pacienții au supraviețuit doar câteva zile. La începutul anilor 1950, transplanturile din rinichi de la cadavre umane sau donatori vii au înregistrat un succes relativ: unii pacienți au supraviețuit câteva luni datorită unui tratament imunosupresor pe bază de ACTH și cortizon.
Primul transplant de rinichi de la un donator viu înrudit are loc în noaptea de 24 până la 25 decembrie 1952pe tânărul Marius Renard de profesorul Jean Hamburger , Gabriel Richet și echipa lui Louis Michon la spitalul Necker din Paris. În ciuda unui tratament imunosupresor pe bază de cortizon, tânărul a murit 21 de zile mai târziu. Se efectuează primul transplant de rinichi din Belgia2 februarie 1960la spitalul Brugmann de către echipa profesorului Paul Mingers
Pre-transplant
Destinatarul
Insuficienței renale descrisă ca disfuncție a funcției renale este stratul suport la originea evoluției nefavorabile spre cronicizare care terminalul este indicația directă , fie transplantul renal sau fie de dializa . Natura cronică a insuficienței renale este definită ca scăderea lentă și progresivă a funcției renale rezultată din scăderea funcției glomerulare datorită unei reduceri permanente a numărului de nefroni funcționari. Regresia se reflectă și prin scăderea clearance-ului creatininei și se instalează treptat. Stadiul terminal este caracterizat printr-un clearance <15 ml / min, iar rinichii încetează să mai funcționeze.
Simptomele sugestive ale stadiului terminal sunt diverse și variate. Tabelul de mai jos compilează toate simptomele observate în insuficiența renală în stadiul final dintr-o revizuire sistematică. Clinicul, ulterior, își poate confirma diagnosticul măsurând creatinina din sânge și calculând clearance-ul prin formula Cockcroft și Gault menționată mai sus.
| Simptom | Astenie | Mâncărime | Constipație | Anorexie | Durere | Anxietate | Greaţă |
| Impact | 71% | 55% | 53% | 49% | 47% | 38% | 33% |
| Rang | 12-97% | 10-57% | 8-57% | 25-61% | 8-82% | 12-58% | 15-48% |
Etapa finală IRC poate fi de origine diferită și variază, de asemenea, în funcție de teren și de la o perioadă la alta ( Figura 1 ). Prevalențele medii ale etiologiilor observate la persoanele cu CRF în stadiul final raportate de USRDS sunt distribuite după cum urmează: diabet de tip 1 30%, hipertensiune arterială 25%, GN 15%, nefropatie interstițială cronică 8%. Etiologia este necunoscută în 20% din cazuri.
Cele care stau la baza etiologiile precum și tabloul simptomatic servesc ca elemente de orientare spre o examinare complementară afirmativă a diagnosticului de CKD terminale. Determinarea creatinemiei și calculul clearance-ului care este <15 ml / min sunt afirmarea acestui lucru. Orice pacient înscris în acest context, indiferent dacă este sau nu tratat cu dializă sau nu, este un potențial candidat pentru un transplant de rinichi.
Evaluarea preoperatorie
Implementarea unui program de transplant la un pacient necesită o evaluare biologică și morfologică exhaustivă pentru a evita orice contraindicație a procedurii. Contraindicațiile majore pentru transplant raportate în literatură sunt bolile cardiovasculare, cancerele, precum și infecțiile sistemice generalizate, inclusiv tuberculoza . Cu toate acestea, examenul clinic și paraclinic trebuie să se concentreze pe următoarele elemente:
- Cardiovasculare: În căutarea leziunilor cardiace folosind instrumente de explorare: ecografie cardiacă .
- Infecții: Verificați focarele infecțioase, hepatita B / C , sifilisul , tuberculoza .
- Neoplasme : Căutarea tumorilor. La femei: examen ginecologic, mamografie și frotiu. cervico-vaginal. La om: Citologia urinară, dacă este posibil
- Imunologic: grup sanguin, fenotip HLA, anticorp anti-HLA
- Anomalii ale arborelui urinar: cistografie retrogradă nesistematică
Timp de așteptare pentru o grefă
Potrivit datelor raportate de United States Renal Data System (USRDS), timpul de așteptare devine mai lung în ultimii ani.
Acest lucru are ca rezultat și o creștere semnificativă a incidenței insuficienței renale în stadiul final în așteptarea unui transplant ( Figura 3 ). Acest lucru este în mod evident justificat de incidența generală a CKD în stadiul final, care a crescut continuu din 1998, precum și de lipsa de organe din cauza scăderii numărului de donatori. Unele articole au analizat această problemă pentru a identifica cauzele acesteia și au ajuns la concluzia că teama de complicații și lipsa de informații joacă un rol important în acest deficit.
grefa
Transplantul presupune a avea la dispoziție o grefă care poate fi de la un donator viu sau de la un donator decedat. Literatura de specialitate raportează, de asemenea, că rezultatele supraviețuirii la primitorii de transplant de la donatori vii sunt semnificativ mai bune decât rezultatele obținute de la donatorii decedați. Potrivit lui Paul Terasaki, supraviețuirea medie pe zece ani este de 68%, dar atinge 80% la pacienții cu transplant de la un donator viu. Alte statistici din USRDS raportează o diferență semnificativă în favoarea grefelor de la donatorii vii în ceea ce privește supraviețuirea. Ipoteza a fost validată prin anumite studii referitoare la eșantioane care nu au evidențiat nici o histocompatibilitate nici pentru grefa cadavrică, nici pentru donatorul viu: cazul donației între soți. Sa dovedit că, în ciuda histocompatibilității, beneficiarii care au beneficiat de un transplant de la un donator viu (soț), au beneficiat de o speranță de viață mai bună. Arătând că supraviețuirea la 3 ani a fost observată la 85% la grefele de la donatori vii față de 70% din grefele cadaverice (date din 1995).
Calitatea organului care urmează să fie transplantat este evaluată prin istoricul donatorului. Donatorul este supus unui examen clinic exhaustiv pe toate dispozitivele sale pentru a evita o posibilă contraindicație a donării de organe, în special a bolilor transmisibile. Contraindicațiile care pot fi enumerate: vârsta < 18 ani , hipertensiune arterială , diabet, antecedente de afectare a rinichilor, tumori, boli de inimă și HIV-pozitiv.
Două entități sunt la originea incompatibilității histologice care provoacă reacția imună la destinatar:
- HLA: Gena hla codifică moleculele care îndeplinesc funcția de prezentare antigenică a organismului. Această funcție de prezentare a antigenului este realizată de moleculele MHC. Aceste molecule de natură proteică sunt atașate practic de membranele tuturor celulelor organismului și le permit să fie recunoscute ca aparținând aceluiași organism.
Celulele organului transplantat care poartă un MHC care nu este conform cu cel al organismului se află la originea incompatibilității histologice care poate provoca reacția imună din partea destinatarului cu privire la organul primit și perceput ca un corp străin . Acești markeri de tip proteic sunt codificați la nivelul genomului de un număr foarte mare de alele care generează un polimorfism genetic la indivizi. Cu toate acestea, este imperativ să se efectueze testul Cross-Match pentru a verifica dacă destinatarul a dezvoltat anticorpi specifici direcționați împotriva celulelor donatorului.
- ABO / Rh: Aceasta este a doua entitate a identității biologice. Cu toate acestea, antigenele sunt atașate exclusiv de celule roșii din sânge. Acestea sunt de două tipuri: antigeni A și antigen B. Sistemul ABO este definit în funcție de prezența sau absența antigenelor A sau B pe suprafața globulelor roșii și a prezenței sau absenței anti-A sau a anticorpilor. B în ser. Rhesus joacă, de asemenea, un rol sub această entitate antigenică legată de celulele roșii din sânge. De asemenea, este important să se ia în considerare această entitate atunci când se transplantează.
Tehnica transplantului de rinichi
Se desfășoară în mai multe etape. Este important să se asigure precauțiile aseptice necesare atunci când se efectuează procedura. Laparoscopia este tot mai utilizat în efectuarea transplantului dacă în timpul fazei de îndepărtare a rinichiului sau în timpul inserției. Această tehnică, care va fi descrisă, este o tehnică chirurgicală minim invazivă care constă în introducerea unei camere prin ombilic și instrumente chirurgicale prin trocare instalate în diferite locuri din abdomen și al căror diametru nu depășește 10 mm . Chirurgul primește imaginea returnată de cameră în timp real și controlează manual instrumentele chirurgicale.
Studiile arată că laparoscopia este mai eficientă și mai puțin costisitoare în ceea ce privește complicațiile postoperatorii, comparativ cu metoda clasică retro-peritoneală. Avantajul său major constă în capacitatea pacientului de a-și reveni rapid după operație. Utilizarea tehnicilor laparoscopice scade morbiditatea la donatorul viu. Acest avantaj este legat de tehnica laparoscopică în sine.
Prelevarea de probe renale
Pacientul este internat în spital și sub anestezie globală. Literatura de specialitate raportează că alegerea rinichiului stâng este preferată din cauza lungimii semnificative a venei renale stângi. Recoltarea rinichilor se face prin îndepărtarea mai întâi a aderențelor cu structurile anatomice care sunt legate de acestea pentru a elibera rinichii de actul sexual. Rinichiul este, de asemenea, legat de organism prin pediculul său funcțional format din toate vasele aferente și eferente, inclusiv: artera renală care este o ramură a aortei abdominale, vena renală care se deschide în vena cavă inferioară și ureterul care se anastomozează cu vezica urinara pentru a transporta urina acolo. Apoi, după identificarea regiunii pediculului funcțional, elementele sale sunt fixate la nivelul lor pentru a le ocluda și a preveni pierderea de sânge în timpul disecției lor.
În cele din urmă, se face o incizie de 8 cm la nivelul hipocondrului pentru a îndepărta rinichiul. Apoi, rinichiul este introdus într-un răcitor la temperatură scăzută în lichid fiziologic pentru a-și menține integritatea structurală și funcțională.
Inserarea renală
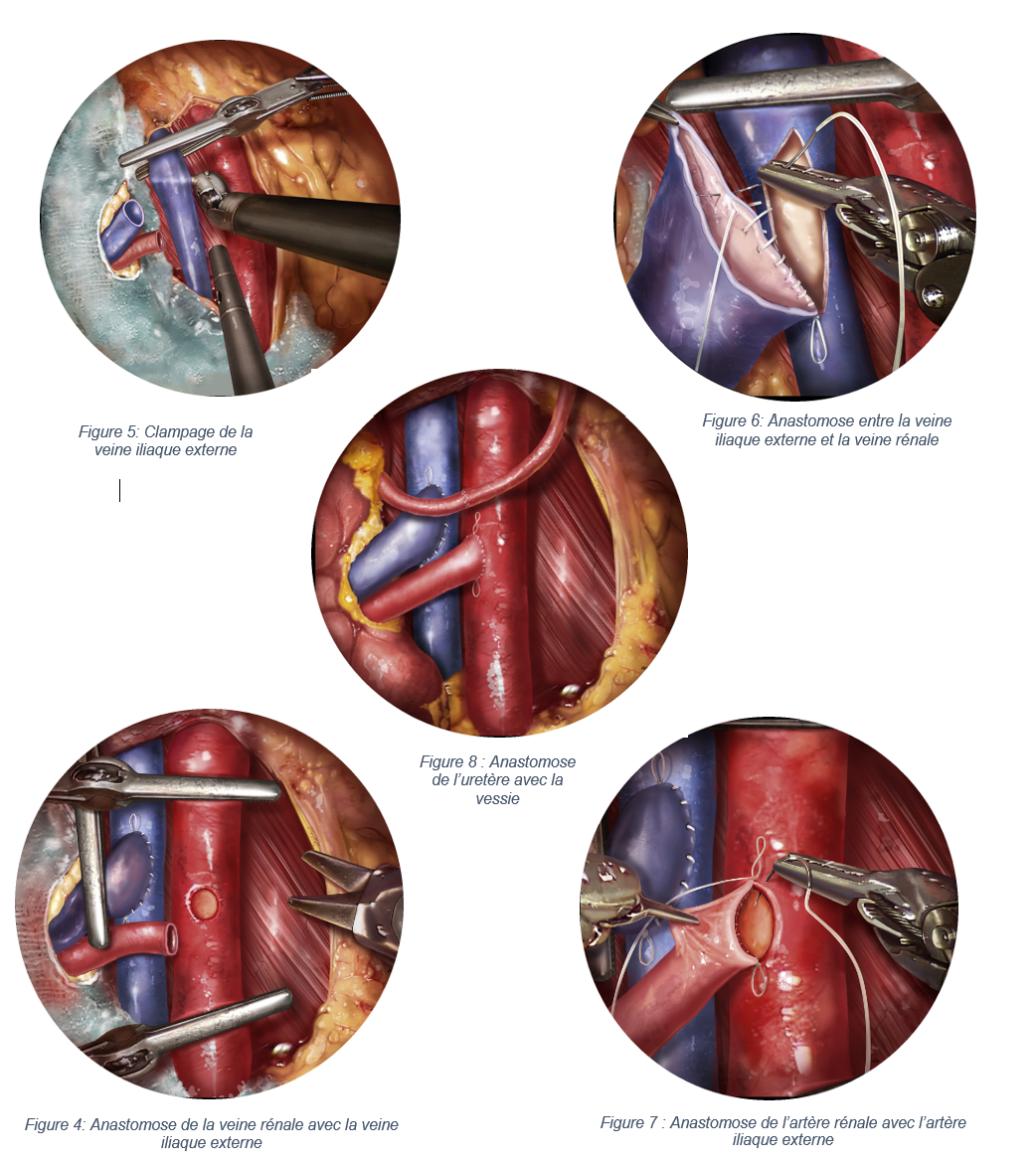
Rinichiul este introdus în fosa iliacă după ce se face o incizie acolo. Inserarea renală implică probleme legate de comunicarea vaselor pediculului renal cu cele ale destinatarului. Procedura de anastomoză implică artera renală cu artera iliacă externă (EIA) a destinatarului și vena renală cu vena iliacă externă (VIED) și ureterul cu vezica urinară a destinatarului. Procedura de inserare are loc în mai multe etape:
- Identificarea regiunii de interes și blocarea EIA și VIE a destinatarului ( Figura 5 ).
- Anastomoza venei renale cu receptor VIE (Figura 4, 6)
- Anastomoza arterei renale cu EIA primitor (Figura 7)
- Anastomoza ureterului grefei cu vezica urinară a destinatarului (Figura 8)
- Clampare ruptă
Închiderea și sutura fosei iliace .
Post transplant
Mortalitatea și supraviețuirea la beneficiar
Transplantul își găsește locul alături de dializă în tratamentul insuficienței renale în stadiul final. Cu toate acestea, s-a demonstrat că transplantul de rinichi reduce riscul de mortalitate și morbiditate și îmbunătățește calitatea vieții pacientului mai semnificativ în comparație cu dializa ( Figura 9 ). Acest lucru se traduce printr-un avantaj major în favoarea transplantului în ceea ce privește supraviețuirea după procedură. Din acest motiv, transplantul este calificat drept tratamentul la alegere pentru pacienții cu insuficiență în stadiul final.
Supraviețuirea la pacienții cu transplant depinde de mai mulți factori, inclusiv vârsta și istoricul medico-chirurgical, precum și de alte afecțiuni medicale asociate. Potrivit unui studiu efectuat în 2003, s-a observat că supraviețuirea la 5 ani după intervenție a fost înregistrată la 73% din toți pacienții care au primit transplant: 68% la pacienții vârstnici (> = 65 de ani) împotriva 86% la tineri ( 18-64 ani); ceea ce ne-a determinat să concluzionăm că vârsta este un factor determinant în durata supraviețuirii la beneficiarul transplantului.
Durata medie de viață a unui beneficiar de transplant de rinichi a crescut de la 7,9 ani în 1988 la peste 14 ani astăzi. Evoluția se datorează în mare parte dezvoltării modalităților de imunosupresie și a comportamentelor preventive împotriva complicațiilor postoperatorii.
Această figură ilustrativă compară rata mortalității la persoanele care fac dializă și la persoanele supuse transplantului.
Risc pentru donatorul viu
Mai multe articole se concentrează pe problema ratei mortalității intraoperatorii a donatorilor, pe baza sondajelor raportate de datele USRDS. Datele raportează că mortalitatea a fost soarta a 0,02% din donatori. Riscul de mortalitate este mai mult legat de tehnica chirurgicală decât de procedura de îndepărtare renală din cauza cauzelor legate de complicațiile tehnicii în sine. Literatura de specialitate mai raportează că donatorul ar putea trăi cu un singur rinichi fără complicații majore și ar putea duce o viață foarte normală. De asemenea, s-a demonstrat că donarea unui rinichi nu afectează speranța de viață la donatorul sănătos care nu prezintă nicio contraindicație a procedurii. S-a ajuns la concluzia că donația nu prezintă un factor de risc pentru insuficiența renală. Această ipoteză a fost validată prin măsurarea ratei de filtrare glomerulară și monitorizarea calității vieții la 255 de donatori; studiul a concluzionat, de asemenea, că riscul este același ca în populația generală. Cu toate acestea, cea mai temută complicație majoră și rămâne extrem de rară: compresia nervului femural care a fost observată la 0,2% din donatori și articolul raportează că donatorul poate beneficia de aceeași speranță de viață ca și populația generală.
Aceste complicații sunt variate. Le găsim pe cele care sunt observate după orice intervenție chirurgicală, precum și pe cele specifice transplantului. Complicațiile sunt posibile la nivel urologic, cardiovascular și imunologic. Din punct de vedere clinic, se face distincția între complicațiile timpurii care pot apărea în prima lună după transplant și complicațiile tardive care apar după această perioadă. Seriozitatea lor este legată de faptul că afectează terenul slăbit de imunosupresie și insuficiență renală.
Complicații timpurii: menționăm: riscul de respingere acută, hemoragie, tromboză vasculară, hematurie, fistule urinare, obstrucție urinară și infecții
Complicații tardive: cele mai frecvente sunt: stenoza urinară și complicațiile cardiovasculare. Cu toate acestea, cea mai temută complicație este respingerea cronică.
Imunosupresia
Odată cu progresul tratamentelor imunosupresoare, supraviețuirea grefei se îmbunătățește constant. La începutul istoriei transplantului, imunosupresia a combinat iradiere și corticosteroizi cu doze mari. În cadrul acestei modalități, incidența mortalității a depășit cu mult 50%, iar supraviețuirea la 1 an abia s-a apropiat de 50% din cauza complicațiilor asociate cu aceasta. În prezent, odată cu dezvoltarea modalităților de imunosupresie care vizează reducerea efectelor secundare prin intermediul unor molecule noi prin combinarea steroizilor-anticalcineurină-inhibitor IMPDH rămâne tratamentul de bază. Eficacitatea combinațiilor de tratamente imunosupresoare a dus la o scădere a incidenței respingerii acute și, prin urmare, la o îmbunătățire a succesului pe termen scurt.
Monitorizarea funcției renale
Un studiu sistematic de biopsie a arătat că la 10 ani, 100% dintre grefe au prezentat leziuni histologice la nivelul organului transplantat. Cu toate acestea, dezvoltarea funcției renale trebuie să primească toată atenția clinicianului și a pacientului său. Căutarea etiologiei în fața oricărei degradări a funcției grefei este importantă, pentru a stabili un tratament atunci când acest lucru este posibil. Insuficiența renală acută trebuie să caute aceleași etiologii pre- sau post-renale ca la pacientul netransplantat.
Elementele care trebuie monitorizate pentru a evalua evoluția funcției renale la persoana transplantată sunt nivelul de creatinină din sânge și proteinuria. În studiile observaționale, supraviețuirea pacienților după transplant renal este asociată cu un control precoce și strict al proteinuriei.
Monitorizarea hipertensiunii
Hipertensiunea este o complicație găsită la 75% dintre pacienții cu transplant. Poate fi secundar tratamentului imunosupresor și leziunilor vasculare, ceea ce înseamnă că beneficiarul transplantului este expus unui risc cardiovascular major care necesită un control strict și regulat al tensiunii arteriale, precum și evaluarea factorilor de risc cardiovascular, inclusiv rata tensiunii arteriale. Colesterol și igienic. și prevenirea alimentelor.
Monitorizarea altor complicații
După cum sa discutat în secțiunea complicații postoperatorii, este important să efectuați un control periodic pentru a preveni simptomele specifice fiecăreia dintre complicațiile menționate.
Limite și perspective
Rezultatele care dovedesc eficacitatea transplantului de rinichi au condus la o lărgire a indicațiilor în beneficiul beneficiarilor mai dificili (destinatari). Limita superioară de vârstă pentru transplant a fost crescută în mod regulat și, în prezent, vârsta nu prezintă nicio contraindicație a procedurii.
Deși supraviețuirea la primitorii de transplant s-a îmbunătățit de mult timp, literatura de specialitate raportează o stagnare în evoluția supraviețuirii începând cu anii 1995 ( figura 10 ).
Deși evoluția supraviețuirii la pacienții cu transplant provine în mare parte din dezvoltarea modalităților de imunosupresie și din tehnica chirurgicală din ce în ce mai puțin invazivă, beneficiul pe termen lung este modest. Aceasta are mai multe explicații. În primul rând, mecanismele imunologice care duc la distrugerea cronică a grefei sunt mai puțin bine înțelese. În plus, nefrotoxicitatea imunosupresoarelor, a cărei importanță este acum bine evaluată pe termen lung, duce la o pierdere semnificativă a grefelor. În cele din urmă, alte efecte secundare ale imunosupresoarelor limitează supraviețuirea, fie a pacienților prin complicații cardiovasculare, infecții și cancere, fie a grefelor prin hipertensiune, diabet și tuberculoză.
Pentru a îmbunătăți metoda chirurgicală care condiționează și supraviețuirea după transplant, este inclusă intervenția chirurgicală renală robotică. Este o nouă tehnică minim invazivă care se realizează folosind brațele operatorului care manipulează instrumente microchirurgicale și un braț optic care permite viziunea în două sau trei dimensiuni pe care chirurgul o controlează de la unitatea de control.
Până în prezent, doar o sută de pacienți din lume (în principal în India și Statele Unite, au beneficiat de un transplant cu ajutorul unui robot chirurgical. Această tehnică aduce numeroase avantaje care devin tot mai mult obiectul studiilor de eficacitate și impact asupra supraviețuirii și reducerii Cu toate acestea, și având în vedere că numărul pacienților care au beneficiat de o astfel de procedură este limitat, tehnica este încă în sfera sa de aplicare. Faza experimentală și datele sale primare aduc următoarele avantaje:
- Reducerea dimensiunii cicatricilor deoarece doar cinci incizii de 8 mm au fost necesare pentru a introduce instrumentele microchirurgicale.
- Ameliorarea durerii după operație
- Riscul redus de complicație infecțioasă postoperatorie
- Reducerea timpului de spitalizare și recuperarea după patru zile de spitalizare în medie.
Concluzie
Deși timpul de așteptare pentru un transplant este din ce în ce mai lung, transplantul de rinichi rămâne tratamentul preferat pentru insuficiența renală cronică în stadiul final datorită rolului său major în creșterea speranței de viață.
Cu siguranță, progresul înregistrat în procedura de imunosupresie a jucat un rol important în reducerea ratei de deces. Cu toate acestea, efectele secundare ale imunosupresoarelor sunt bine cunoscute în literatură și prezintă complicații care condiționează mortalitatea la beneficiar. Eficacitatea transplantului renal rămâne multifactorială, deoarece depinde de mai multe elemente, inclusiv: originea grefei, starea beneficiarului și tehnica chirurgicală, precum și procedurile postoperatorii pentru prevenirea complicațiilor.
În plus, supraviețuirea pe termen lung a grefei a stagnat în ultimii ani și merită efectuat un studiu atent al cauzelor.
O gamă largă de cercetări au fost efectuate cu scopul de a crește longevitatea beneficiarilor, precum și de a-și îmbunătăți viața de zi cu zi; cele mai bune rezultate au fost observate cu tehnica robotică care merită validată pe un număr mai mare de destinatari. Pe de altă parte, obiectivul viitoarelor tratamente imunosupresoare este de a induce toleranța gazdei față de grefă pentru a evita efectele secundare, iar majoritatea cercetărilor întreprinse în transplant vizează acest obiectiv, deoarece transplantul renal este singurul tratament care permite pacientului să ai o viață aproape normală.
Note și referințe
- Nguyen, SH și R. Bourouina, Manual de anatomie și fiziologie. 2008: Wolters Kluwer Franța.
- KESSLER, M., Insuficiență renală cronică: Etiologie, fiziopatologie, diagnostic, principii de tratament. Revista practicianului, 1998. 48: p. 1457-1463.
- Coresh, J., și colab., Prevalența bolilor renale cronice și a funcției renale scăzute la populația adultă din SUA: Al treilea sondaj național de examinare a sănătății și nutriției. Revista americană a bolilor renale, 2003. 41 (1): p. 1-12.
- Saran, R., și colab., US Renal Data System 2014 Annual Data Report: Epidemiology of Kidney Disease in the United States. Jurnalul american al bolilor renale: jurnalul oficial al Fundației Naționale a Rinichilor, 2015. 65 (6 Suppl 1): p. A7.
- Matignon, M., și colab., Transplant renal: indicații, rezultate, limitări și perspective. La Presse Médicale, 2007. 36 (12): p. 1829-1834.
- Port, FK și colab., Comparația probabilităților de supraviețuire pentru pacienții cu dializă față de pacienții cu transplant renal cadavric. Jama, 1993. 270 (11): p. 1339-1343.
- (De) Emerich Ullmann, „ Experimentelle Nierentransplantation ” , Wiener Klinische Wochenschrift , vol. 15,1902, p. 281–282
- René Küss și Pierre Bourget, O istorie ilustrată a transplantului de organe: marea aventură a secolului , Frison-Roche,1993, p. 29-32
- (în) David Hamilton, A History of Organ Transplantation , University of Pittsburgh Pre,2012, p. 162
- René Küss și Pierre Bourget, An Illustrated History of Organ Transplant. Marea aventură a secolului , Frison-Roche,1993, p. 44
- Murtagh, FE, J. Addington-Hall și IJ Higginson, Prevalența simptomelor în stadiul final al bolii renale: o revizuire sistematică. Progresele bolii renale cronice, 2007. 14 (1): p. 82-99.
- KESSLER, M., Insuficiență renală cronică: Etiologie, fiziopatologie, diagnostic, principii de tratament. Revista practicianului, 1998. 48 : p. 1457-1463.
- Matignon, M., și colab., Transplant renal: indicații, rezultate, limitări și perspective. La Presse Médicale, 2007. 36 (12): p. 1829-1834.
- Kälble, T., și colab., Liniile directoare EAU privind transplantul renal. Urologie europeană, 2005. 47 (2): p. 156-166.
- Saran, R., și colab., Raportul anual al datelor privind sistemul renal de date al SUA în 2014: Epidemiologia bolilor renale în Statele Unite. Jurnalul american al bolilor renale: jurnalul oficial al Fundației Naționale a Rinichilor, 2015. 65 (6 Suppl 1): p. A7. http://www.usrds.org/
- Foley, RN și AJ Collins, Boala renală în stadiu final în Statele Unite: o actualizare din sistemul de date renale din Statele Unite. Jurnalul Societății Americane de Nefrologie, 2007. 18 (10): p. 2644-2648.
- Rodrigue, JR, JD Schold și DA Mandelbrot, Declinul donării de rinichi vii în Statele Unite: variație aleatorie sau motiv de îngrijorare? Transplant, 2013. 96 (9).
- Alvaro, E., și colab., Donarea renală vie în rândul hispanilor: o examinare calitativă a barierelor și oportunităților. Progresul în transplant, 2008. 18 (4): p. 243-250.
- Terasaki, PI, și colab., Rata ridicată de supraviețuire a transplanturilor de rinichi de la soți și donatori vii fără legătură. New England Journal of Medicine, 1995. 333 (6): p. 333-336.
- Colombani, J., HLA: Complexul major al prezentării și histocompatibilității umane. 1993: John Libbey Eurotext.
- Gill, IS, și colab., Analiza comparativă a nefrectomiei parțiale laparoscopice versus deschise pentru tumorile renale la 200 de pacienți. Jurnalul de urologie, 2003. 170 (1): p. 64-68
- Vilos, G., și colab., Intrare laparoscopică: o revizuire a tehnicilor, tehnologiilor și complicațiilor. Journal of obstetrics and gynecology Canada: JOGC = Jurnal de obstetrică și ginecologie din Canada: JOGC, 2007. 29 (5): p. 433-465
- Nanidis, TG și colab., Lafroscomie laparoscopică versus nefrectomie deschisă a donatorului viu în transplantul renal: o meta-analiză. Analele chirurgiei, 2008. 247 (1): p. 58-70
- Kobayashi, K., și colab., Managementul radiologic intervențional al disfuncției transplantului renal: indicații, limitări și considerații tehnice 1. Radiografie, 2007. 27 (4): p. 1109-1130.
- ALEGEREA, DG, Tehnica chirurgicală a transplantului renal. Progres în urologie, 1996. 6: p. 594-604.
- van Walraven, C., PC Austin și G. Knoll, prezicând beneficiul potențial de supraviețuire al transplantului renal la pacienții cu boli cronice de rinichi. Canadian Medical Association Journal, 2010. 182 (7): p. 666-672.
- Humar, A., și colab., Rezultatele grefei și calității vieții la beneficiarii mai în vârstă ai unui transplant de rinichi. Transplant experimental și clinic: jurnal oficial al Societății pentru Transplantul de Organe din Orientul Mijlociu, 2003. 1 (2): p. 69-72.
- Frimat, L., și colab., Managementul bolilor renale cronice după transplant renal. Nefrologie și terapie, 2009. 5: p. S293-S296.
- Matas, AJ, și colab., Morbiditate și mortalitate după donarea renală vie, 1999-2001: sondaj al centrelor de transplant din Statele Unite. American Journal of Transplantation, 2003. 3 (7): p. 830-834.
- Johnson, EM și colab., COMPLICAȚII ȘI RISCURILE NEFRECTOMIEI DONORULUI VIE1. Transplant, 1997. 64 (8): p. 1124-1128.
- Ibrahim, HN și colab., Consecințele pe termen lung ale donării de rinichi. New England Journal of Medicine, 2009. 360 (5): p. 459-469.
- Benoit, G. și M. Bitker, Aspecte chirurgicale ale insuficienței renale cronice și ale transplantului. Progrese în urologie, 1996. 6.
- Küss, R., Istoricul transplantului de rinichi. Prog. Urol, 1996. 6: p. 677-682.
- Karam, G. și colab. Complicații chirurgicale ale transplantului de rinichi. în Analele urologiei. 2007. Elsevier.
- Hourmant, M. și C. Garandeau, Evoluția transplantului renal în ultimii 20 de ani. La Presse Médicale, 2011. 40 (11): p. 1074-1080.
- Menon, M., și colab., Transplantul renal robotizat cu hipotermie regională: o descriere pas cu pas a Institutului de Urologie Vattikuti - Tehnica Medanta (IDEAL faza 2a). Urologie europeană, 2014. 65 (5): p. 991-1000.
![{\ displaystyle Clearance = {\ frac {[Ux] \ times DU} {[Px]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/ba4404cd41e13df6202f3055e7619aa23e64cfeb)
![{\ displaystyle Cl_ {Cr} = {\ frac {140 - {\ text {Age}}} {[Cr]}} \ ori Greutate \ ori k}](https://wikimedia.org/api/rest_v1/media/math/render/svg/fbfa4c03ff00c8d75f70d2479eb088c139464279)

![{\ displaystyle [Cr]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/a95d17a6e5e614881c537ab1ea68c7f7e40508cf)