Vaccinul împotriva hepatitei B.
Vaccinul împotriva hepatitei B.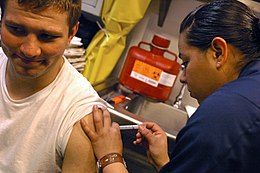
| Statutul OMS | Medicament esențial |
|---|---|
| Boală de tratat | Hepatita B |
Vaccinul hepatitei B (în limba engleză, hepatitei B vaccin sau HBV ) a prevenit contaminarea cu virusul hepatitei B , deoarece 1982. Vaccinul nu vindecă purtători cronici, dar este de 90 până la 95% eficace pentru a preveni debutul acestei condiții. Vaccinul HBV este, de asemenea, primul vaccin capabil să protejeze împotriva cancerului și primul vaccin împotriva unei infecții cu transmitere sexuală .
Datorită acțiunilor OMS , în ultimii ani, multe țări au adăugat vaccinul împotriva hepatitei B la programele lor naționale de imunizare. Cu toate acestea, în țările sărace, unde zonele endemice sunt cele mai importante, costul acestei vaccinări este o problemă. OMS a lansat apoi în 1999 crearea Alianței Globale pentru Vaccinuri și Imunizare (GAVI), unul dintre obiectivele acesteia fiind să vaccineze cât mai mulți copii cu scopul de a-i proteja împotriva anumitor boli pentru care există un vaccin, precum hepatita B.
Natura vaccinului
Infecția cu virusul hepatitei B poate evolua către carcinom hepatocelular , un tip de cancer al ficatului. Prin urmare, vaccinurile împotriva hepatitei B sunt vaccinuri eficiente pentru prevenirea cancerului. Potrivit Centrelor pentru Controlul și Prevenirea Bolilor (CDC), vaccinul împotriva hepatitei B este primul vaccin împotriva cancerului.
Vaccinul împotriva hepatitei B este alcătuit din antigen HB (antigen de suprafață al hepatitei B sau HBsAg). Cel mai vechi este preparat din antigeni HB purificați din plasma purtătorilor sănătoși, a fost complet înlocuit la nivel mondial cu un vaccin preparat prin inginerie genetică . Este o proteină recombinantă obținută prin inserarea genei HBV care codifică proteina învelișului viral (antigenul HBs) în celule de drojdie sau celule ovariene de hamster.
După vaccinare, antigenul de suprafață al hepatitei B poate fi detectat în ser timp de câteva zile, acest fenomen este cunoscut sub numele de „antigenemia vaccinului”.
După un protocol de trei injecții de vaccin, sistemul imunitar produce anticorpi împotriva antigenului HBs care sunt eliberați în sânge. Anticorpul este cunoscut sub numele de anticorp „anti-HBsAg”. Acest anticorp și memoria sistemului imunitar conferă apoi imunitate împotriva infecției cu virusul hepatitei B. Chiar dacă nivelul anticorpului scade ulterior sub nivelul de 10 mIU mL −1 , pacientul rămâne protejat: perioada de incubație variind de la 45 la 180 de zile (durata medie de 60 până la 90 de zile), în caz de contaminare, sistemul imunitar are suficient timp pentru a produce anticorpi anti-Hbs la un nivel suficient pentru ca acesta să fie protector, înainte ca boala să se dezvolte. În această ipoteză, se va observa o urmă serologică a infecției, relevată de prezența anticorpilor anti-Hbc.
Un nivel de anticorpi anti-HB de protecție (10 mIU mL -1 ) este obținut la 2 până la 3 luni de la începerea vaccinării.
Istorie
Vaccinul a fost inițial preparat din plasma sanguină de la pacienți cu antecedente îndelungate de infecție cu virusul hepatitei B. În urma lucrărilor lui Baruch Blumberg care a descoperit antigenul în 1963 Hbs (numit inițial „antigenul Australiei ”, deoarece a arătat o reacție neobișnuită între serul pacienților cu poltransfuzie și cel al unui aboriginal australian).
Blumberg a primit și în 1976 Premiul Nobel pentru medicină pentru descoperirea acestui antigen și pentru concepția primei generații de vaccinuri împotriva hepatitei.
Primul vaccin utilizat la om a fost dezvoltat în Franța în 1976 de profesorul Philippe Maupas, virolog la Facultatea de Medicină și Farmacie din Tours . Testat mai întâi la personalul serviciului de hemodializă , foarte expus bolii, a fost efectuat apoi un studiu clinic (1978-1981), cu ajutorul profesorului Iba Mar Diop , în Niakhar , Senegal .
Vaccinurile produse prin tehnologia ADN-ului recombinant sunt disponibile din 1986. Cele două tipuri de vaccinuri sunt considerate a fi de o eficacitate comparabilă. În Statele Unite, cele două noi vaccinuri recombinante sunt Engerix-B (fabricat de GlaxoSmithKline ) și Recombivax HB (fabricat de Merck ). Vaccinurile recombinante sunt compuse din proteine produse de culturi de drojdie modificate. Spre deosebire de vaccinurile derivate din plasmă, aceste vaccinuri recombinate nu sunt produse de linii celulare sau țesuturi umane.
Populații țintă
Se recomandă ca bebelușilor născuți de mame infectate cu virusul hepatitei B să li se administreze un tratament pentru a reduce riscul transmiterii bolii de la mamă la copil. Cât mai curând posibil și nu mai târziu de 48 de ore după naștere, nou-născuții sunt vaccinați cu antigen de suprafață al hepatitei B (HBsAg) și li se administrează o injecție cu imunoglobulină împotriva hepatitei B (HBIG).
În 2015, 185 de țări (95% din membrii OMS) au vaccinat sugarii împotriva hepatitei B. Exemplul Taiwanului , unde implementarea în 1984 a unui program național de vaccinare împotriva hepatitei B a fost asociată cu o scădere a incidenței carcinomului hepatocelular la copii, a sugerat că în țările cu rate ridicate de infecție cu hepatită B, vaccinarea nou-născuților ar putea reduce nu numai riscul de infecție, ci și o reducere marcată a cancerului hepatic.
Transmiterea frecventă parenterală sau sexuală a hepatitei B a condus la recomandarea vaccinării pentru consumatorii de droguri injectabile, persoanele cu mai mulți parteneri sexuali, consultanții STD și adolescenții.
În multe domenii, vaccinarea împotriva hepatitei B este necesară și pentru toți profesioniștii din domeniul sănătății și personalul de laborator. Această prevenire este esențială, deoarece riscul pentru acești profesioniști este de 5 până la 8 ori mai mare decât cel al populației generale.
În Franța, vaccinarea este obligatorie pentru personalul medical din acel moment 18 ianuarie 1991. Este recomandat tuturor copiilor cu vârsta cuprinsă între 2 luni și 13 ani, precum și persoanelor cu risc. Cu excepția persoanelor vaccinate înainte de vârsta de 13 ani, testele serologice sunt recomandate la 6-8 săptămâni după rapel. Un nivel de anticorp de 10 mIU mL -1 este considerat protector, caz în care nu se recomandă un rapel ulterior. Pentru îngrijitorii care desfășoară o activitate care expune în mod special pacienții lor la riscul de contaminare de către un profesionist, este necesar un nivel de anticorpi de 100 mIU mL -1 . În caz contrar, absența antigenului Hbs trebuie verificată de către îngrijitor.
Răspuns la vaccin
În practică, încercăm doar să cuantificăm răspunsul la vaccin pentru profesioniștii din domeniul sănătății, în special expuși riscului de contaminare. După o vaccinare primară cu trei injecții, trebuie efectuat un test de sânge în decurs de 1 până la 4 luni pentru a stabili dacă a existat un răspuns imun adecvat, definit de nivelul anticorpilor împotriva antigenului de suprafață al virusului hepatitei B (anticorpi anti-HBs) mai mare mai mult de 10 mIU mL −1 . Un astfel de răspuns complet apare la aproximativ 85-90% dintre indivizi.
Un nivel de anticorp între 1 și 10 mIU mL -1 este considerat un răspuns slab, iar indivizii afectați (respondenți săraci) ar trebui să primească o injecție de rapel în acest moment, dar nu au nevoie de teste serologice ulterioare. În practică, dacă nu există un răspuns după 6 injecții în total, nu este necesar să efectuați o injecție suplimentară.
Persoanele care nu răspund bine (nivel de anticorp anti-HBs mai mic de 10 mIU mL -1 ) ar trebui să fie testate pentru a exclude hepatita activă B sau hepatita veche și ar trebui să fie supuse unui nou protocol de trei injecții vaccinale, urmat de un nou test de anticorpi 1 până la 4 luni după a doua serie. Cei care încă nu răspund trebuie să primească imunoglobulina hepatitei B (HBIG) dacă sunt expuși ulterior la virusul hepatitei B.
Durata protecției
Deși inițial s-a crezut că vaccinul împotriva hepatitei B nu oferea o protecție nedeterminată, acest lucru nu mai este cazul.
Studiile timpurii au sugerat că vaccinarea ar putea asigura o acoperire eficientă timp de cinci până la șapte ani, dar apoi s-a dovedit că există imunitate pe termen lung care decurge din memoria imunologică, care a persistat după scăderea nivelului de anticorpi și, prin urmare, monitorizarea nivelurilor de anticorpi și administrarea dozelor de rapel nu a fost necesar pentru persoanele imunocompetente vaccinate cu succes.
Cu o retrospectivă și o experiență mai lungă, s-a demonstrat că protecția a persistat timp de cel puțin 25 de ani la persoanele care au prezentat un răspuns inițial bun la primul protocol de vaccinare. Recomandările din Marea Britanie sugerează acum că pentru primii respondenți buni care au nevoie de protecție pe termen lung, cum ar fi profesioniștii din domeniul sănătății, se recomandă un singur rapel la 5 ani. În Franța, nu este recomandat nici un rapel pentru profesioniștii din domeniul sănătății cu un nivel de anticorpi mai mare de 10 mIU ml -1 după un protocol inițial complet de trei injecții.
Vaccinuri disponibile
In lume
Potrivit OMS, vaccinurile împotriva hepatitei B sunt disponibile sub formă monovalentă pentru vaccinările la naștere și cele ale adulților cu risc.
Pentru vaccinarea sugarilor, vaccinarea împotriva hepatitei B se face în combinație cu alte vaccinuri: difterie-tetanos-pertussis (DTP), vaccinul împotriva Haemophilus influenzae tip b (Hib) și vaccinul inactivat împotriva poliomielitei (IPV).
În plus, este disponibil și un vaccin combinat împotriva hepatitei B și hepatitei A.
Aceste vaccinuri se bazează pe diferite procese de fabricație, cu adjuvanți diferiți și vizează populații diferite. Doza standard pentru copii conține 5-10 μg de HBsAg și doza standard pentru adulți este de 10-20 μg; se utilizează o doză de vaccin de 40 μg pentru persoanele imunodeprimate și pacienții dializați.
Doza de vaccin pentru sugari, copii și adolescenți este cu 50% mai mică decât cea pentru adulți. OMS a făcut recomandări pentru a asigura calitatea, siguranța și eficacitatea vaccinurilor recombinante împotriva hepatitei B.
În Franța
Vaccin monovalent- Engerix B : conține antigenul HB purificat obținut prin clonare și exprimarea genei virale în celulele de drojdie Saccharomyces cerevisiae. Există două prezentări ale acestui vaccin: Engerix B20 pentru adulți și Engerix B10 pentru sugari și copii sub 15 ani.
- Fendrix : conține antigenul HBs și un adjuvant , acest vaccin este potrivit pentru persoanele cu insuficiență renală .
- Genhevac B : constă dintr-o suspensie purificată de antigeni HBs care conțin proteinele S și PreS, obținută prin clonare și exprimarea genei virale în celulele ovarului de hamster.
- HBVaxPro : conține antigenul HB purificat obținut prin clonare și exprimarea genei virale în celulele de drojdie Saccharomyces cerevisiae. Există trei prezentări, una pentru adulți, una pentru copii cu vârsta de până la 15 ani și una pentru subiecții dializați .
- Sci-B-Vac (SciVac) : așa-numitul vaccin de a treia generație, care conține trei proteine din învelișul virusului în locul celui obișnuit.
- Twinrix : aceasta este un vaccin combinat împotriva hepatitei A . Există două prezentări, Twinrix Adult (de la 15 ani) și Twinrix Child.
- Infanrix Hexa : Acesta este un vaccin hexavalent destinat sugarilor. Este un vaccin combinat cu vaccinuri împotriva difteriei , tetanosului , pertussisului , poliomielitei și infecțiilor invazive Haemophilus influenzae tip b și conține 10 μg de antigen HBs.
În data de 17 februarie 2017și ca răspuns la tensiunile de aprovizionare cu privire la Engerix B20, un vaccin împotriva hepatitei B pentru adulți, Consiliul Superior pentru Sănătate Publică emite un aviz detaliat cu privire la noile programe de vaccinare pentru adulți și persoane prioritare. De asemenea, include un tabel rezumat al vaccinurilor care pot fi utilizate și mai multe studii și rezultate ale imunogenității. Această lipsă nu se referă la vaccinurile hexavalente.
Schema de vaccinare împotriva VHB
În Franța, modelul inițial (1981-1994) a fost după cum urmează:
- Trei injecții intramusculare (în regiunea deltoidă pentru adulți și în coapsă pentru sugari), a doua injecție se administrează la o lună după prima și a treia se administrează la cinci luni după a doua;
- rapel la un an după prima injecție;
- memento-uri la fiecare cinci ani.
Schema recomandată din 1994 este următoarea:
- Două injecții intramusculare (în regiunea deltoidă pentru adulți și în coapsă pentru sugari), a doua injecție se administrează la o lună după prima;
- rapel la șase luni după prima injecție;
- pentru persoanele vaccinate înainte de vârsta de 25 de ani și care nu sunt expuse profesional, nu se recomandă nici un control de rapel sau serologic ulterior.
Riscuri și controverse
Controverse
S-a ridicat suspiciunea unei corelații, susținând că hidroxidul de aluminiu , utilizat ca adjuvant în vaccinurile împotriva hepatitei B, este cauza miofasciitei macrofage ; Cu toate acestea, ANSM consideră că nu s-a demonstrat că miofasciita macrofagelor este altceva decât un fenomen histologic local și are efecte clinice. Clinicienii și instanțele recunosc o prezumție de răspundere. Organizația Mondială a Sănătății (OMS), care în 1999 a cerut să întreprindă cercetări pentru a evalua aspectele clinice, epidemiologice, imunologice și biologice ale acestei boli rare, nu a putut stabili o legătură între hidroxidul de aluminiu și miofasciita macrofagică.
Numărul de cazuri de atacuri demielinizante centrale în comparație cu numărul de cazuri așteptate fără vaccin este mic sau nu semnificativ, în funcție de studii. Potrivit Inpes, din zece studii, doar unul concluzionează în favoarea unei asocieri între vaccinare și apariția atacurilor demielinizante. Cu toate acestea, notificările atacurilor demielinizante centrale au determinat Agenția pentru medicamente să notifice, ca măsură de precauție, posibilitatea apariției atacurilor demielinizante ale sistemului nervos central și prin adăugarea unei măsuri de precauție specifice pentru utilizare la pacienții care suferă de scleroză multiplă.
În Februarie 2001, două studii publicate în New England Journal of Medicine nu au găsit o asociere între vaccinul împotriva hepatitei B și debutul sclerozei multiple. Aceste studii au fost criticate în corespondența ediției din iunie a NEJM.
Echipa de la P r Marc Tardieu de la Spitalul Bicetre, a constatat în 2008 într-un studiu că vaccinarea împotriva hepatitei B nu crește în general riscul de demielinizare a SNC în copilărie, ci că unul dintre vaccinurile împotriva hepatitei B, Engerix B, pare să crească acest risc, în special pentru scleroza multiplă confirmată pe termen lung. Conform acestei lucrări, care a demonstrat pentru prima dată un astfel de risc la copii, ar persista la trei ani după vaccinare. Profesorul Houssin precizează: „Nu există nicio îndoială cu privire la recomandarea vaccinului. „ În consecință, profesorul Didier Houssin, director interministerial pentru lupta împotriva gripei aviare din Franța , a avertizat înseptembrie 2008 acțiune ca răspuns la acest studiu.
Efecte secundare
Începând cu 2017, numeroase studii pe termen lung nu au găsit evenimente adverse grave atribuite vaccinării împotriva hepatitei B.
Cele mai frecvente reacții după vaccinare sunt reacții cutanate minore la locul injectării sau dureri musculare și articulare tranzitorii.
Celelalte reacții adverse sunt „rar” și „foarte rar raportate”. În multe cazuri, relația de cauzalitate cu vaccinul nu a fost stabilită. Ei pot fi :
- artrită
- periarterită nodoză , pericardită acută, vasculită
- reacție anafilactică severă.
- tulburări ale sistemului nervos central și periferic.
Eșecul vaccinării
Respondenții lipsiți sau slabi sunt:
- vârstnici: eficacitatea vaccinului scade odată cu înaintarea în vârstă (acest lucru se observă de la vârsta de 40 de ani);
- persoane seropozitive la HIV , persoane imunodeprimate;
- persoanele cu insuficiență renală cronică (în dializă) care pot răspunde mai puțin bine și necesită doze mai mari de vaccin sau injecții mai frecvente;
- alcoolici;
- persoanele cu HLA DR3 + sau DR7 +: se consideră că acest non-răspuns se datorează eșecurilor celulelor T helper.
Trebuie remarcat faptul că fumatul și obezitatea sunt, de asemenea, factori care favorizează non-răspunsul la vaccin.
Non-respondenții ar trebui să primească imunoglobuline împotriva hepatitei B (HBIG) în cazul în care sunt expuși ulterior la virusul hepatitei B (în cazul îngrijitorilor care au suferit un accident de expunere la sânge, de exemplu).
Îmbunătățirea vaccinării anti-VHB pentru pacienții care nu răspund sau pentru cei slabi
Un vaccin pe bază de antigene de suprafață PreS2 și S produse de drojdie induce titruri de anticorpi de protecție după 2 injecții la 80-91 % dintre subiecții care nu fuseseră protejați anterior cu un vaccin „convențional”.
Un alt vaccin care conține antigenele PreS1, PreS2 și S (vaccinul Hepa-Gene-3) a fost testat pe subiecți care suferă de insuficiență renală și care nu răspund la vaccinul convențional. După un an, 70% dintre aceștia aveau titruri de anticorpi de protecție. Există și sunt cercetate alte abordări, cum ar fi vaccinurile pe bază de ADN plasmidic .
Către un vaccin ADN?
Acest tip de vaccin se bazează pe injecția directă a ADN-ului gol (fără proteine asociate sau vector lipidic) intramuscular sau intradermic.
ADN-ul este preluat de celule și genomul viral este exprimat de către acestea. Prin urmare, proteina corespunzătoare este sintetizată de celule. Unul dintre avantajele majore ale unui astfel de vaccin este expresia pe termen lung a antigenului, care ar putea face posibilă obținerea unui răspuns imun mai susținut și mai durabil și, prin urmare, să facă posibilă eliminarea injecțiilor de rapel. Un alt avantaj este sinteza in vivo a antigenului și prezentarea acestuia sub formă de peptide antigenice asociate cu moleculele MHC clasa I, pentru inducerea unui răspuns citotoxic mediat de limfocitele CD8 + T.
Injectarea ADN-ului la oameni ridică întrebări despre soarta acestui ADN injectat și posibilitatea integrării acestuia într-un cromozom al celulelor gazdă. Dacă ar fi cazul, ar fi posibilă mutageneză inserțională .
Alegerea injectării unui astfel de vaccin în celulele musculare nu este arbitrară. Într-adevăr, celulele musculare sunt post-mitotice și, prin urmare, absența diviziunilor ajută puțin la promovarea integrării.
Variat
Acest vaccin face parte din lista medicamentelor esențiale ale Organizației Mondiale a Sănătății (lista actualizată înaprilie 2013).
Note și referințe
- (în) FDA, „ Informații de prescriere fb-L30A ” , p. 2
- (în) „ COMVAX, pharmacoly clinic ” pe RxList
- (in) Centre for Disease Control , Federal Register , Vol. 64,23 februarie 1999, cap. 35, p. 9044-9045
- OMS, „ Vaccinurile împotriva hepatitei B: OMS briefing note - ”, Înregistrare epidemiologică săptămânală , vol. 92, nr . 27,7 iulie 2017, p. 376. ( citește online )
- (în) Martín-Ancel A, Casas ML Bonet B, " Implicațiile zonei antigenemice a hepatitei B post-vaccinare în gestionarea expunerilor la fluidele corpului " , Infect Control Hosp Epidemiol , vol. 25, n o 7,2004, p. 611–3 ( PMID 15301037 )
- (în) Centers for Disease Control, SUA, „ Vaccinul împotriva hepatitei B: fișă informativă ” , 8 decembrie 2006(accesat la 25 octombrie 2007 )
- (în) BS Blumberg. „Polimorfismele proteinelor serice și dezvoltarea Iso-Precipitinelor la pacienții transfuzați” Bull NY Acad Med. 1964; 40: 377-86.
- (în) Alter HJ, BS Blumberg, „ Studiile ulterioare au fost„ noi ”sistem de izoprecipitină umană (antigenul Australiei) ” , Blood , Vol. 27, n o 3,1966, p. 297–309 ( PMID 5930797 )
- (en) Maupas P Goudeau A, P Coursaget, J Drucker, Bagros P. "Imunizarea împotriva hepatitei B la om" Lancet 1976; 1 (7974): 1367-1370.
- (în) Barin F, Andrew M, Goudeau A Coursaget P P. Maupas "Purificarea pe scară largă a suprafeței antigenului hepatitei B (HBsAg)" Ann Microbiol (Paris) 1978; 129B (1): 87-100.
- Chiron JP , Coursaget P, Yvonnet B, " Philippe Maupas: Inventatorul vaccinului împotriva hepatitei B ", Revue d'histoire de la pharmacy , vol. 46,1998, p. 279-292 ( citiți online [PDF] )
- Anne Marie Moulin, Fanny Chabrol și Ashley Ouvrier, „Istoria unui vaccin diferit de oricare altul: primii pași ai vaccinului împotriva hepatitei B în Senegal” , în Niakhar, memorii și perspective: Cercetări multidisciplinare asupra schimbării în Africa , IRD Éditions, L „Harmattan ,2018( EAN 9782709926256 , citiți online )
- (ro) [PDF] GalxoSmithKline, „ Informații de prescriere Engerix-B ” ,decembrie 2006(accesat la 25 octombrie 2007 )
- (ro) Merck, „ Recombivax HB Hepatitis B Vaccine (Recombinant) ” [PDF] ,Octombrie 2006(accesat la 25 octombrie 2007 )
- (în) „ O strategie de imunizare cuprinzătoare pentru eliminarea transmiterii infecției cu virusul hepatitei B în Statele Unite: Recomandări ale ACIP, Partea 1: Imunizarea sugarilor, copiilor și adolescenților ” , MMWR , Vol. 54, nr o RR-16,23 decembrie 2005, p. 12 ( citiți online [PDF] )
- OMS 2017 , p. 372.
- (în) Chang MH, Chen CJ, Lai MS Hsu HM Wu TC Kong MS Liang DC, Chau WY, Chen DS pentru Taiwan Childhood Hepatoma Study Group, „ Vaccinarea universală împotriva hepatitei B în Taiwan și incidența carcinomului hepatocelular la copii ” , N Engl J Med , vol. 336, nr . 26,1997, p. 1855–9 ( PMID 9197213 )
- OMS 2012 , p. 391.
- Joël Gaudelus François Denis , p. 215.
- (în) Comitetul mixt pentru vaccinare și imunizare, imunizarea împotriva bolilor infecțioase 2006 („Cartea verde”) , Edinburgh, Biroul de papetărie,2006( retipărirea ediției a 3-a), 468 p. , PDF ( ISBN 0-11-322528-8 , prezentare online ) , „Capitolul 12 Imunizarea personalului medical și de laborator - Hepatita B”
- Comitetul mixt pentru vaccinare și imunizare, imunizarea împotriva bolilor infecțioase 2006 („Cartea verde”) , Edinburgh, Biroul de papetărie,2006( repr. ediția a 3-a (capitolul 18 revizuit la 10 octombrie 2007)), 468 p. , PDF ( ISBN 0-11-322528-8 , prezentare online ) , „Capitolul 18 Hepatita B”
- Krugman S, Davidson M, „ Vaccinul împotriva hepatitei B: perspective pentru durata imunității. », Yale J Biol Med , voi. 60, n o 4,1987, p. 333–339 ( PMID 3660859 )
- (în) Petersen K, Bulkow L McMahon B Zanis C Getty M, Peters H, Parkinson A, " Durata imunității hepatitei B la copiii cu risc scăzut care primesc vaccinări împotriva hepatitei B de la naștere " , Jurnalul bolilor infecțioase pediatrice , vol. 23, nr . 7,2004, p. 650–655 ( citește online )
- (în) Gabbuti A Romanò The White P et al , „ Imunogenitatea pe termen lung a vaccinului împotriva hepatitei B într-o cohortă de adolescenți italieni sănătoși ” , Vaccine , Vol. 25, nr . 16,2007, p. 3129–32 ( PMID 17291637 , DOI 10.1016 / j.vaccine.2007.01.045 )
- (ro) Grupul european de consens privind imunitatea împotriva hepatitei B, „ Sunt necesare imunizări de rapel pentru imunitatea pe tot parcursul vieții împotriva hepatitei B? » , Lancet , vol. 355, nr . 9203,2000, p. 561–5 ( PMID 10683019 )
- (în) Van Damme P, K Van Herck, „ O revizuire a protecției pe termen lung după imunizarea împotriva hepatitei A și B ” , Travel Med Infect Dis , vol. 5, n o 22007, p. 79–84 ( PMID 17298912 , DOI 10.1016 / j.tmaid.2006.04.004 )
- OMS 2017 , p. 376-377.
- http://www.old.health.gov.il/units/pharmacy/.../5250.pdf
- Consiliul Superior al Sănătății Publice, „ Vaccinuri împotriva hepatitei A și B: tensiuni ale aprovizionării ”, site-ul http://www.hcsp.fr , Consiliul Superior al Sănătății Publice,14 februarie 2017( citiți online , consultat la 8 martie 2017 )
- François Denis, vaccin anti-hepatită B , Rueil-Malmaison, Doin,2008, 463 p. ( ISBN 978-2-7040-1243-5 ) , p. 215-216.în Vaccinologie, coordonator Joël Gaudelus.
- Raport al ședinței extraordinare a Consiliului științific al Afssaps din 5 mai 2004
- (ro) Gherardi R, Vain M, Cherin P Authier JF, Laforet P Belec L, Figarella-Branger D, Mussini JM, Pelissier JF, Fardeau M și GERMMAD. Miofasciita macrofagică: o entitate emergentă. Lancet 1998, 352: 347-52.
- (în) Cherin P. Miofasciita macrofagică într-un diagnostic diferențial al miopatiilor inflamatorii. Congresul European de Reumatologie (EULAR), iunie 2005, Viena, Austria.
- (în) Gruis KL, JW Teener, domnul Blaivas Miofasciită macrofagică pediatrică asociată cu întârzierea motorie. Clin Neuropathol. 2006 iul-aug; 25 (4): 172-9.
- (ro) Cherin P Konofal E, Teixeira A, Chantalat-Auger C, Arnulf I, Merino-Andreu M, Derenne JP. Tulburări de somn în miofasciita macrofagică. Al IV-lea Congres EFIM, septembrie 2003, Berlin, Germania.
- Cherin P, Konofal E, Teixeira A, Chantalat-Auger C, Arnulf I, Merino-Andreu M, Derenne JP. Tulburări de somn în miofasciita macrofagică. Zilele Neurologiei Limbii Franceze. Strasbourg, aprilie 2004.
- (ro) Cherin P, Jaeger C, Teixeira A, Chantalat-Auger C și GERMMAD Implicarea neurocognitivă în miofasciita macrofagică: un studiu prospectiv. A 67-a ședință a Colegiului American de Reumatologie, octombrie 2003, Orlando, SUA (Arthritis Rheum. 2003, Suppl).
- (ro) Authier JF, Cherin P Créange A, B Bonnotte, Ferrer X, Abdelmoumni A, Ranoux D, Pelletier J, Figarella-Branger D, Granel B, Maisonobe T, M Vain, Degos Jd, Gherardi RK. Boala sistemului nervos central la pacienții cu miofasciită macrofagică. Creier, 2001; 124 (Pt 5): 974-83.
- (în) Gherardi RK Coquet milioane Cherin P, L Belec, Moretto Ph Dreyfus PA, JF Pellissier, cărucior P Authier FJ. Leziunile de miofasciită macrofagică evaluează persistența pe termen lung a hidroxidului de aluminiu derivat din vaccin în mușchi. Creier. 2001; 124: 1821-31.
- (ro) [1]
- (ro) Academia Medicală: Adjuvanții vaccinului și macrofagele miofasciitei
- (ro) OMS: Miofasciită macrofagă și vaccinuri care conțin aluminiu
- ansm.sante.fr/var/ansm.../b460abed4a9a61d8dad78d4364033354.pdf
- http://www.inpes.sante.fr/CFESBases/catalogue/pdf/931.pdf
- http://www.academie-medecine.fr/publication100035127/
- Alberto Ascherio , Shumin M. Zhang , Miguel A. Hernan și Michael J. Olek , „ Vaccinarea împotriva hepatitei B și riscul de scleroză multiplă ”, New England Journal of Medicine , vol. 344, nr . 5,1 st februarie 2001, p. 327-332 ( ISSN 0028-4793 , PMID 11172163 , DOI 10.1056 / nejm200102013440502 , citit on - line , accesat 06 septembrie 2017 )
- Christian Confavreux , Samy Suissa , Patricia Saddier și Valérie Bourdès , „ Vaccinările și riscul de recidivă în scleroza multiplă ”, New England Journal of Medicine , vol. 344, nr . 5,1 st februarie 2001, p. 319–326 ( ISSN 0028-4793 , PMID 11172162 , DOI 10.1056 / nejm200102013440501 , citit online , accesat la 6 septembrie 2017 )
- „ Vaccinări și scleroză multiplă; N Engl J Med 2001; 344: 1793-1796 DOI: 10.1056 / NEJM200106073442313 ” , pe https://www.nejm.org (accesat la 16 iulie 2019 )
- (în) Yann Mikaeloff William Caridade, Samy Suissa, Marc Tardieu "Vaccinul împotriva hepatitei B și riscul de demielinizare inflamatorie a SNC în copilărie" , Neurologie. 8 octombrie 2008.
- Le Monde , din 25 septembrie 2008
- OMS 2017 , p. 382-383.
- http://www.gsk.ca/french/docs-pdf/Engerix-B_PM_20080923_FR.pdf Monografia vaccinului Engerix B de GSK; Efecte secundare
-
Surse:
- 1. Foaie de Genhevac B în Banque Claude Bernard
- 2. Vasculita post-vaccinare: aproximativ trei observații D. Saadoun, P. Cacoub, D. Mahoux, A. Sbai și JC Piette; Rev. Med. Intern , volumul 22, numărul 2, februarie 2001, paginile 172-176
- (en) Pasricha N, Datta U, Chawla Y, Singh S, Arora S, Sud, Minz R Saikia B, Singh H, James I, Sehgal S, „ Răspunsuri imune la pacienții cu infecție HIV după vaccinarea cu virusul hepatitei B recombinant vaccin ” , BMC Infect Dis , vol. 6,2006, p. 65 ( PMID 16571140 )
- (în) Rosman AS Basu P, K Galvin, Lieber CS, „ Eficacitatea unei doze mari și accelerate de vaccin împotriva hepatitei B la pacienții alcoolici: un studiu clinic randomizat ” , Am. J. Med. , vol. 103, n o 3,1997, p. 217–22 ( PMID 9316554 )
- (în) Roome AJ, Walsh SJ, Cartter ML Hadler JL, „ Reacția la vaccinul împotriva hepatitei B în personalul de siguranță publică din Connecticut ” , JAMA , vol. 270, n o 24,1993, p. 2931–4 ( PMID 8254852 )
- Lista model OMS a medicamentelor esențiale, lista 18 , aprilie 2013
Vezi și tu
Bibliografie
- Joël Gaudelus ( dir. ) Și François Denis, Vaccinologie , Rueil-Malmaison, Doin,2008, 463 p. ( ISBN 978-2-7040-1243-5 ) , cap. 16 („Vaccinul împotriva hepatitei B”), p. 209-235..
- OMS, „ Vaccinarea împotriva hepatitei B ” , Înregistrare epidemiologică săptămânală , vol. 92, nr . 27,7 iulie 2017( citește online ).